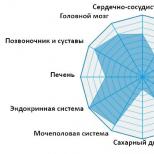
Kaela veresoonte painutus. Veresoonte patoloogilise keerdumise tüübid. Sisemise unearteri patoloogiline keerdumine: kõveruse sümptomid, ravi, mida teha
Lülisamba, kaela ja aju veresoonte keerdumine: põhjused, sümptomid, ravi
Kuidas tekib käänuline arter?
Tavaliselt, karotiid- ja lülisambaarterite kõveruse esinemine; pärilik tegur kui riides veresooned Elastsed kiud domineerivad kollageenkiudude ees. Selle tulemusena seinad kuluvad suured laevad, muutuvad nad õhemaks ja deformeeruvad. Täiendav tegur toimib ohuna - kui aterosklerootilised naastud ladestuvad seintele, väheneb veresoone luumen, mis põhjustab ka verevoolu häireid. Enamikul juhtudel võib arterite keerdumine olla asümptomaatiline, kuid järk-järgult võivad patsiendil tekkida mööduvad häired aju vereringe, mis mõnel juhul põhjustab arengut, kui põhjust ei suudeta õigeaegselt tuvastada. 20% juhtudest täiskasvanutel avastatakse ennetava läbivaatuse käigus kaela veresoonte kõverus - unearterid.
Unearteri patoloogiline käänulisus
Unearterid moodustuvad rindkere õõnsus: vasak unearter algab aordikaarest ja parem CA (karotiidarter) algab õlavarrest, seejärel jagunevad need väliseks ja sisemine arter. Sisemise unearteri patoloogiline käänulisus või mõlema ICA (sisemine unearter) käänulisus. Kõige sagedamini täheldatakse järgmisi ICA ja CCA (tavaline unearter) patoloogilise käänulisuse ilminguid.
Vaskulaarsete patoloogiate tüübid:
- ICA S-kujuline käänulisus. Selle pikenemine toob kaasa sujuva painde ilmnemise piki arterit (üks või mitu). See ei tekita ebamugavusi, enamasti avastatakse see ootamatult ennetava läbivaatuse käigus. Aja jooksul veresoonte kõverused intensiivistuvad ja võivad muutuda kõveraks, mis toob tulevikus paratamatult kaasa verevoolu häireid.
- Anuma painutamist terava nurga all nimetatakse painutamiseks. Mõnel juhul on see defekt kaasasündinud, sellisel juhul võib laps lapsepõlvest alates kannatada ajuvereringe häirete all. Muudel juhtudel areneb see arteri S-kujulisest paindest koos veresoonte pikenenud ja kõvenemisega. Selle patoloogiaga areneb tserebrovaskulaarne õnnetus koos sümptomite tekkega: iiveldus, oksendamine, ebastabiilsuse tunne, tinnitus, peavalud.
- Arteri käänulisus on silmusekujuline – keerduv. Arterile tekivad silmused. Sel juhul teravat painutust ei toimu, kuid verevool selles piirkonnas aeglustub, mõnel juhul oluliselt, ning sümptomid arenevad ootamatult ja ettearvamatult. Rünnakud sõltuvad vererõhu tasemest, patsiendi asendist ja muudest kaudsetest põhjustest.

Erinevad arteriaalse keerdumise vormid. Punkti “c” all – kinking
Unearterite patoloogilise käänulisuse sümptomid ja tuvastamine
- erineva intensiivsusega püsivad peavalud;
- Müra ja helin kõrvus, raskustunne peas;
- Kärbeste vilkumine silmade ees, lühiajaline;
- perioodilised probleemid koordinatsiooni ja tasakaaluga;
- Perioodiliselt esinev parees ülemised jäsemed, võimalik kõnepuue.
Haiguse diagnoosimist raskendab asjaolu, Unearteri kõveruse sümptomid on sarnased teistega veresoonte haigused : insuldid, aterosklerootilised veresoonte kahjustused,.
Patsiendi uurimiseks nad kasutavad kaasaegsed meetodid diagnoosi seadmiseks: radioisotoop ja dupleksskaneerimine. Need meetodid põhinevad ultraheli diagnostikal ja kajaskaneerimisel. Lisateabe saamiseks hilised etapid Samuti pakub röntgenkontrastne angiograafia häid tulemusi anuma deformatsiooni olemuse määramisel. Määratletud kompleksiga diagnostilised meetodid ICA hemodünaamiliselt oluline käänulisus on aluseks kirurgiline sekkumine.
Unearteri kõveruse ravi
Arterite patoloogilist kõverust saab ravida ainult kirurgiliselt . Juhtudel, kui tuvastatakse märkimisväärse hemodünaamilise kahjustusega ICA käänulisus, otsustatakse operatsioon. See keeruline operatsioon spetsialiseeritud vaskulaarsetes keskustes selliste sekkumiste tegemise kogemusega kirurgide poolt.
 Veresoon sirgub, sel juhul lüheneb selle ateroskleroosiga kokku puutunud või kahjustatud piirkond (naastud), taastades seeläbi arteri avatuse. Mõnel juhul ei pruugi ICA operatsioonid olla keerulised, teistel võib osutuda vajalikuks veresoone osa proteesimine. See toiming viiakse läbi, kui ulatuslikud kahjustused unearter. Kui käänulisusega kaasneb stenoos, laiendage ahenemisele allutatud arteri piirkonda, mis jääb veresoone sisse, et vältida selle uuesti ahenemist.
Veresoon sirgub, sel juhul lüheneb selle ateroskleroosiga kokku puutunud või kahjustatud piirkond (naastud), taastades seeläbi arteri avatuse. Mõnel juhul ei pruugi ICA operatsioonid olla keerulised, teistel võib osutuda vajalikuks veresoone osa proteesimine. See toiming viiakse läbi, kui ulatuslikud kahjustused unearter. Kui käänulisusega kaasneb stenoos, laiendage ahenemisele allutatud arteri piirkonda, mis jääb veresoone sisse, et vältida selle uuesti ahenemist.
Enamikul juhtudel pärast operatsiooni sümptomid hapnikunälg ajud kaovad jäljetult. Oht patsiendi elule on minimaalne, kuid saavutatav hea mõju Operatsiooni põhjal on vaja täpselt kindlaks teha haiguse põhjus ja põhjendada seost arterite keerdumise ja tserebrovaskulaarse õnnetuse vahel. Kui tehakse kindlaks, et ICA käänulisus ei ole tserebrovaskulaarse õnnetuse peamine põhjus, viiakse läbi konservatiivne ravi. kompleksne ravi, patsiendid registreeritakse ambulatooriumis arsti järelevalve all.
Unearterite haiguste ennetamine
Et vältida arengut patoloogilised muutused karotiidarterite seinte struktuuris on vajalik:
- Kontrollige, jätke dieedist välja rasvased, suitsutatud, soolased toidud;
- Tuleks loobuda halvad harjumused, eriti suitsetamisest, kuna nikotiin avaldab negatiivset mõju veresoonte seintele, põhjustades nende kõvenemist ja;
- Kehakaalu on vaja kontrollida, soodustatakse mõõdukat regulaarset kehalist aktiivsust;
- Vastunäidustatud manuaalteraapia, raskuste tõstmine, äkilised liigutused pea ja professionaalsed tegevused sport.
Video: ICA käänulisus kompuutertomograafial
Lülisamba arterite keerdumine

1) Vasaku PA normaalne liikumine
2) Parema VA S-kujuline käänulisus
Vertebraalsed arterid (VA) on samuti olulised aju verevarustuse tagamiseks. Need asuvad sees selgroog ja neile kehtivad samad riskitegurid kui unearteritele. Enamasti on selgroogsete arterite patoloogiline käänulisus pärilik anomaalia, millega patsient järk-järgult kohaneb. Probleemid tekivad siis, kui paindekohas tekivad aterosklerootilised naastud. Teistest sagedamini esineb selgroogarterite intrakraniaalsete segmentide käänulisus.
Kui lülisambaarter on deformeerunud, mitmesugused häired ajuvereringe, mis on seotud veresoone valendiku katkemisega ja verevoolu kiiruse vähenemisega. Üsna sageli võib arteri luukanalisse sukeldamisel tekkida murdekoht. Selle sees langevad painded reeglina kokku külgnevate lülidevaheliste avadega ja kombineeritakse stenoosidega, kui anumat suruvad kokku selgroolülide luuprotsessid. VA suurim käänulisus esineb 1-2 kaelalüli tasemel. Selles kohas võivad tekkida silmused, kõverad, veresoone seina kangused ja aneurüsmid.
Koos kaasnevaga aterosklerootiline kahjustus arteri luumen kitseneb, mis halvendab veelgi veresoone läbilaskvust. Enamikul juhtudel võivad patsientidel tekkida selgroogarteri sündroomi sümptomid, kuid kuna selle patoloogia esinemisel võib olla mitu põhjust, on õige diagnoosi tegemiseks vaja integreeritud lähenemisviisi veresoonte uurimisele.
PA käänulisuse diagnoosimine
Üsna sageli kaasnevad VA patoloogilise keerdsusega kohleo-vestibulaarse aparatuuri häired: patsiendid kaebavad kuulmise kaotuse või vähenemise, iivelduse, tüübi .
VA patoloogilise käänulisusega NMC-d tekivad äkki. Sageli kaotab inimene une ajal teadvuse, sel hetkel võib esineda pikaajaline hinge kinnipidamine, käte ja jalgade ebaühtlased liigutused või ärkvel olles tekib äkki pearinglus või ebastabiilsus, müra ja kohin kõrvus. .
Õige diagnoosi panemiseks peab neuroloog määrama patsiendile täiendavad uuringud, mis võimaldavad valida õige ravitaktika. Kaasaegsed edusammud meditsiinis võimaldavad läbi viia sügavaid terviklik diagnostika, hinda kvaliteeti veresoonte sein, mõõta selles verevoolu kiirust, määrata arteri deformatsioonide konkreetsed asukohad ja olemus.

Ettenähtud uuringud on tavaliselt sarnased unearterite kõveruse kahtluse korral ettenähtud uuringutega:
- Kompressioonfunktsionaalsed testid hindavad aju täiendava verevarustuse ressursse ja aitavad leida meetodit aju kaitsmiseks veresoone kokkusurumise ajal. kirurgia;
- võimaldab saada andmeid lülisambaarterite verevoolu läbilaskvuse, kiiruse ja suuna kohta;
- Dupleksskaneerimine visualiseerib arterite seinu, stenoosi olemust ja struktuuri, selle seisundit;
- Doppleri sonograafia on oluline aju hemodünaamilise reservi määramisel operatsiooni näidustuste määramisel;
- Doppleri ultraheliuuring annab aimu veresoonte ummistuse ohust.
- aju ja kaela veresooned annavad MRI aimu üldine seisund suured laevad pead;
- Kontrastne angiograafia on oluline otsustamaks, kas kirurgiline korrektsioon PA;
- Otoneuroloogiline uuring võib iseloomustada aju seisundit enne angiograafilist uuringut.
Lülisamba arterite kõveruse ravi
Selle patoloogiaga kirurgiline sekkumine on näidustatud ägeda isheemilise insuldi ohu korral VA 1. segmendi kahjustuse korral. Muudel juhtudel läbivad patsiendid konservatiivse ravi sümptomaatiline ravi, mille eesmärk on alandada vererõhku ja leevendada kohleo-vestibulaarsete häirete sümptomeid. See meetod ei suuda arteri defekti parandada, kuid võib kvalitatiivselt parandada patsiendi elu. Äkilised pealiigutused, raskete raskuste tõstmine ja manuaalteraapia on vastunäidustatud, vastupidiselt sellele, kui massaaži soovitatakse vastavalt näidustustele.
Ajuveresoonte keerdumine
Paralleelselt lülisamba- ja unearterite käänulisusega ilmnevad patoloogiad, mis on seotud suurte ja väikesed laevad aju, mis võib samuti põhjustada elutähtsate keskuste verevarustuse häireid. Nende deformatsiooni põhjused on sarnased ülalkirjeldatud veresoonte defektidega. Teistest sagedamini on mõjutatud ajupõhja arterid, sealhulgas Willise ring ja külgnevad segmendid. Sageli kombineeritakse nende veresoonte deformatsioonid stenoosidega. Üsna sageli tekivad verehüübed paindekohtades, samuti arterite oklusioon (obstruktsioon). See seisund põhjustab ägedat isheemiat ja insuldi tekkimist selles ajuosas, mille verevarustuse eest vastutas kahjustatud anum.
Lisaks arterite käänulisusele võib esineda muutusi ajuveenide struktuuris. Ajukoest vere normaalse väljavoolu häirete tõttu areneb patoloogilised protsessid, diagnoositakse, mille põhjust on väga raske kindlaks teha, kuna haiguse sümptomid on sarnased muude vaskulaarsete häiretega, sõltumata patoloogia arengu põhjusest.

Aju venoosse stagnatsiooni sümptomid ja selle põhjused
Olenevalt veeni kõveruse asukohast võivad märgid erineda, kuid sisse üldine ülevaade sümptomid on järgmised:
- Tugev peavalu, lisatud neuroloogilised sümptomid: iiveldus, oksendamine, teadvuse muutused, võimalik, et psühhomotoorne agitatsioon. Seejärel ilmnevad fokaalsed sümptomid: parees, jäsemete halvatus, epilepsiahood ja muud tüsistused.
- Kui haiguspuhangut esineb venoosne stagnatsioon Tekib veenitüve põletik, kehatemperatuur võib tõusta. Põletikukolded on labiilsed ja võivad migreeruda aju naaberpiirkondadesse. Kui abi ei anta õigeaegselt, võib tekkida ajuverejooks; ajuturse, sageli koos koomas olek või surm.
Ajuveresoonte keerdumise põhjused võivad olla kaasasündinud või omandatud pikaajalise kroonilise haiguse tagajärjel. hüpertensioon. Haiguse tunnused sarnanevad kõigi teiste sümptomitega veresoonte häired aju.
Peamine venoosse stagnatsiooni tunnus on püsiv kõrge vererõhk, raskesti korrigeeritav ja pidev peavalu. erineva iseloomuga- teravast paroksüsmaalsest valuni. Valu on reeglina lokaliseeritud parietaalses piirkonnas ja sellega kaasnevad teadvusehäired ja epileptimorfsed krambid. Sageli juhtub, et see toob patsientidele leevendust. Sageli esineb valu silmades, silmavalge turse, silma veenide laienemine, silmalaugude veenide ummistus ja käänulisus, kroonil, otsmikul ja oimukohtadel.
Ajupatoloogiate ravi ja ennetamine
Sest edukas ravi Vajalik on õige ja õigeaegne diagnoos. Kui tuvastatakse venoosne stagnatsioon, on vaja alustada võitlust trombide moodustumise vastu. Sel eesmärgil kasutatakse ravimeid, mis vähendavad vere viskoossust ja väldivad verehüüvete teket. Sel eesmärgil kasutatakse kõige sagedamini hepariini. individuaalne skeem. Lisaks on paralleelselt ette nähtud ravi, et vähendada vererõhk ja hemorraagilise insuldi ennetamine. Koos kaasnevaga põletikuline protsess Näidustatud on antibiootikumid, valu korral määrab arst valuvaigisteid.

Patsiendid peavad võtma arsti ettekirjutusi vastutustundlikult ja järgima kõiki antud juhiseid, kuna edaspidi tekib suure tõenäosusega võib korduda. Pärast eemaldamist ägedad sümptomid Arst peab hindama olukorda tervikuna, määrama täiendava uuringu ja tegema selle kohta otsuse edasine taktika ravi. Kui vajadus tekib ja see osutub tehniliselt võimalikuks, siis a kirurgia vaskulaarse defekti parandamiseks. Kui kirurgiline sekkumine ei ole võimalik, on ravi sümptomaatiline, patsienti juhendatakse tervislik pilt elu, loobuge halbadest harjumustest, kontrollige rangelt vererõhku ja saavad süstemaatiliselt ravi, mille eesmärk on säilitada normaalne tase vere viskoossus. Samuti on soovitatav läbida iga-aastane Spa ravi spetsiaalsetes neuroloogilistes sanatooriumides.
Patsiendid, kellel on tsentraalsete veresoonte ja ajuveresoonte patoloogiline käänulisus, peaksid meeles pidama, et nad peavad pidevalt jälgima oma tervist, läbima regulaarseid arstlikke läbivaatusi, jälgima haiguse dünaamikat ja pöörduma viivitamatult arsti poole, kui nende tervises on midagi halvemaks muutunud. Seda tehes saavad nad minimeerida tüsistuste tekkimise tõenäosust ja saavad elada täisväärtuslikku sotsiaalset ja isiklikku elu.
1Sisemiste unearterite patoloogiline käänulisus (PI ICA) on tavaline anomaalia ja seda esineb 26,9% lastest. See deformatsioon on peavalude, mööduvate tserebrovaskulaarsete õnnetuste ja ajuinfarktide põhjus. lapsepõlves. PI ICA hemodünaamilised häired on määrav tegur, mis mõjutab lapse aju funktsionaalset seisundit. Loomulikud rikkumised funktsionaalne seisund aju PI ICA-s lastel on: hajusad muutused kortikaalsetes rütmides EEG registreerimisel, motoorsete neuronite erutuvus ajukoores, erutuse aeglasem juhtimine püramiidne trakt, düsfunktsioon visuaalne rada vastavalt visuaalsetele esilekutsutud potentsiaalidele. Enamikul juhtudest täheldati PI-ga lastel ICA-d erinevaid kombinatsiooneülalnimetatud aju funktsionaalse seisundi häired.
Märksõnad: patoloogiline käänulisus
sisemine unearter
1. Voevoda M.I., Kulikov V.P., Kulikov I.V., Maksimov V.N., Smirnova Yu.V. Sp4 geeni polümorfismi seos sisemiste unearterite patoloogilise keerdsusega // Kardioloogia. - 2009. - T. 49. - Nr 7-8. - lk 46-49.
2. Kazanchyan P. O., Valikov E. A., Lobov M. A. Laste unearterite kaasasündinud deformatsioonid // Russian Pediatric Journal. - 2008. - nr 6. - Lk 17-21.
3. Kulikov V.P., Khorev N.G., Smirnova Yu.V. Värviline dupleksskaneerimine sisemiste unearterite patoloogilise käänulisuse diagnoosimisel // Ultraheli Doppleri diagnostika kliinikus / Toim. Nikitina Yu. M., Trukhanova A. I. - Ivanovo: Kirjastus "MIK", 2004. - Lk 196-214.
4. Lisovsky E. V., Evtushenko O. S., Yavorskaya O. L., Moskalenko M. A., Evtushenko S. K. Ultraheli dopplerograafia kaasasündinud nõrkusega brahhiotsefaalsete arterite patoloogilise keerdumise diagnoosimisel sidekoe lastel // Füsioteraapia ja balneoloogia bülletään. - 2005. - T. 11. - Lk 31.
5. Lobov M. A., Tarakanova T. Yu., Shcherbakova N. E. Sisemiste unearterite kaasasündinud patoloogiline käänulisus // Russian Pediatric Journal. - 2006. - nr 3. - Lk 50-54.
6. Smirnova Yu.V., Shultz T.E. Ajuvereringe häired koos sisemiste unearterite patoloogilise keerdusega lastel // Neurological Journal. - 2007. - T. 12. - Nr 2. - Lk 8-11.
7. Beigelman R., Izaguirre A. M., Robles M. Kas unearteri kõverdumine ja keerdumine on kaasasündinud või omandatud? // Angioloogia. - 2010. - Vol. 61. - nr 1. - Lk 107-112.
8. Huemer M., Emminger W., Trattnig S., Freilinger M., Wandl-Vergesslich Homolateraalse isheemilise ajuinfarktiga seotud unearteri kinking ja stenoos tsüklosporiin A-ga ravitud patsiendil // Eur. J. Pediatr. - 1998. - Vol. 157. - nr 7. - Lk 599-601.
IN viimased aastad aastal laialdase rakendamise tõttu kliiniline neuroloogia väga informatiivne ultraheli meetodid uurimine, suurt tähelepanu hakkas keskenduma laste vaskulaarsete anomaaliate probleemile, eriti sisemiste unearterite (ICA) patoloogilisele käänulisusele (PI). See kaasasündinud patoloogia, embrüogeneesi defekt. Kaasaegses kirjanduses on väljaandeid võimalike kohta pärilik eelsoodumus selle anomaalia ilmnemisele. On teavet Sp4 transkriptsioonifaktori geeni seose kohta BCA PI-ga. PI ICA lapsepõlves peetakse peavalude, asteeniliste seisundite, intelligentsuse languse, minestuse, mööduvate isheemiliste atakkide ja isheemilise insuldi põhjuseks. Isheemiline kahjustus ICA patoloogilise käänulisusega aju on põhjustatud verevoolu vähenemisest või lakkamisest arteri paindest distaalsetes piirkondades ja selle tagajärjel aju verevoolu vähenemisest. Kuid kogu avaldatud teave ei sisalda teavet selle patoloogia levimuse kohta lapsepõlves, kliinilised vaatlused ei ole struktureeritud vanuse järgi, jääb lahendamata küsimus selle patoloogia mõjust küpseva aju funktsionaalsele seisundile. Kõik see määras selle töö eesmärgi: uurida levimust, kliinilised ilmingud sisemiste unearterite patoloogiline käänulisus ja selle mõju lapse aju verevoolule ja ajutalitlusele.
PI ICA diagnoosimiseks lastel kasutati värvivärvi meetodit. kahepoolne skaneerimine, mis on kõige informatiivsem režiim ultraheli diagnostika veresoonte haigused. Viidi läbi kaela veresoonte värviline dupleksskaneerimine ultraheli skanner Spectra Masters (Diasonics, USA) vastavalt standardmeetoditele. Uuriti 2520 last vanuses 1 kuu kuni 15 aastat ( keskmine vanus 10,25±3,30 aastat). PI ICA avastati 678 lapsel, mis moodustab 26,9% juhtudest. Enamikul patsientidest oli käänulisus S-kujuline, silmusekujulist anomaaliat täheldati 17,7% lastest. C-kujuline krimps skaneeriti vaid 1,8% juhtudest. Kahepoolne anomaalia leiti pooltel patsientidest. Tortuosity peeti patoloogiliseks, kui maksimaalse nurga asukohas registreeriti lokaalsed hemodünaamilised häired turbulentsi ja Doppleri sagedusspektri laienemise kujul. Need lapsed, kelle ICA häirega ei kaasnenud lokaalseid hemodünaamilisi häireid, määrati hemodünaamiliselt ebaolulise ICA deformatsiooniga rühma ja moodustati kontrollrühm (keskmine vanus 11,0±3,40). 120 uuriti ka terved lapsed kes ei kurtnud ja kellel polnud patoloogia tunnuseid närvi- ja südame-veresoonkonna süsteemid. Rühmad olid vanuse ja soo järgi võrreldavad. Rühmadest jäeti välja patsiendid, kellel esines kulgemise kõrvalekaldeid, hüpoplaasiat ja verevoolu häireid veenides. selgroogarterid. Tulemuste statistiline töötlemine viidi läbi STATISTICA rakendusprogrammide abil, kasutades Studenti t-testi, χ². Korrelatsioonianalüüs viidi läbi Pearsoni korrelatsioonikordaja arvutamise teel.
PI ICA-ga patsientidel tuvastatud kliiniliste sümptomite kompleks võrreldes kontrollrühmadega on esitatud tabelis 1.
Tabel 1 Peamised laste ja nende vanemate kaebused uuritud rühmades (%)
|
PI VSA n-140 |
GND VSA n-120 |
Terve n-120 |
||||
|
Peavalu |
||||||
|
Väsimus, vähenenud tähelepanu |
||||||
|
Rikkumine sisse emotsionaalne sfäär ja käitumine |
||||||
|
Tempo viivitus kõne areng |
||||||
|
Koolitulemuste langus |
||||||
|
Nägemisteravuse vähenemine |
||||||
|
Paroksüsmaalsed unehäired |
||||||
Tabelis esitatud tulemustest on selge, et PI ICA-ga patsientide rühmas on kontrollrühmadega võrreldes ülekaalus tserebrovaskulaarse puudulikkuse sümptomid, mida teised autorid märkisid brachiocephalic arterite veresoonte anomaaliate puhul. Veelgi enam, püsiv tsefalgia, peamiselt frontotemporaalsetes piirkondades, esines 100% PI ICA-ga patsientidest. On ilmne, et kõik PI ICA-ga laste rühmas esitatud kaebused erinevad statistiliselt oluliselt kontrollrühmadest. Enamasti pole kontrollrühmade vahel olulisi erinevusi. Erandiks on järgmised sümptomid: väsimus, tähelepanu vähenemine, emotsionaalse sfääri ja käitumise häired, mis esinevad sagedamini hemodünaamiliselt ebaolulise deformatsiooniga lastel.
Huvitav on märkida, et PI ICA põhjustatud tserebrovaskulaarse puudulikkuse ilming koolieelsete ja koolieas, sellel on oma omadused. Noorematel lastel vanuserühm Haiguse debüüt koosneb järgmistest sümptomitest: kõne arengu hilinemine, enesehooldusoskuste hiline kujunemine, meeskonnas kohanemise halvenemine, erutuvus ja ärrituvus. 5-6-aastaselt algavad peavalud. Koolieas varajased sümptomid on - tsefalgia (algul vaevab peavalu pärast kooli, siis hommikul), ärevus, väsimus, eriti lugemisel, sooritusvõime langus, käitumishäired, tähelepanu vähenemine koos järgneva 2-3 aasta jooksul kognitiivsete häirete tekkega.
Igal 10 PI-ga patsiendil oli ICA obsessiivsed liigutused mitmesuguste “grimaste”, köhimise, pea ja õlgade tõmblemise näol. 15% juhtudest oli hüpotalamuse sündroom avaldub ülekaalulisuses, madala palavikuga keskne genees, autonoomsed düsfunktsioonid, hilinenud puberteet.
Silmusekujulise PI ICA-ga kooliealistel lastel esines 4,3% juhtudest veresoonte patoloogia aju mööduvate tserebrovaskulaarsete õnnetuste kujul. Esimesena sisse kliiniline pilt Domineerisid üldised aju sümptomid - pikaajaline peavalu, iiveldus, kontrollimatu oksendamine. Seejärel ilmnesid 2-3 tunni jooksul fokaalsed sümptomid, mis ei kestnud kauem kui 5 tundi: keele ja suulae tuimus, afaasia, käe mööduv parees ja hemiparesis täheldati vastasküljel, võrreldes muutunud arteriga, hetkeline kaotus nägemine ühes silmas - silmuse küljel. Magnetresonantstomograafia käigus leiti 5-l silmusekujulise PI-ga lastel ICA-d fokaalsed muutused saba- ja läätsekujulised tuumad veresoonte päritolu. Oluline on märkida, et sisemiste unearterite hemodünaamiliselt ebaolulise deformatsiooniga laste rühmas ja terves rühmas ei täheldatud mööduvaid tserebrovaskulaarseid õnnetusi. PI ICA-ga laste kliinilise läbivaatuse andmed on esitatud tabelis 2.
Tabel 2 Sagedus kliinilised sümptomid ja läbivaatuse käigus tuvastatud sündroomid PI ICA-ga lastel ja kontrollrühmades (%)
|
PI VSA n-140 |
GND VSA n-120 |
Terve n-120 |
||||
|
Hiline neuropsüühiline areng |
||||||
|
Liigese hüpermobiilsus |
||||||
|
Seljaaju skoliootiline deformatsioon |
||||||
|
Hajus lihaste hüpotoonia |
||||||
|
Lihaseline tortikollis |
||||||
|
Kõõluste taaselustamine refleksid |
||||||
|
Püramidaalne puudulikkus |
||||||
|
Konvergentsi nõrkus |
||||||
|
Refleksne hemiparees |
||||||
Märkus: PI ICA - sisemiste unearterite patoloogiline käänulisus; ICA ICA - sisemiste unearterite hemodünaamiliselt ebaoluline deformatsioon; n - patsientide arv; p - erinevuste olulisus.
Tabelis esitatud tulemustest on selge, et hilinenud neuropsüühiline areng, konvergentsi nõrkus ja refleksi hemiparees esinevad ainult PI ICA rühmas. PI ICA kombinatsioon liigese hüpermobiilsuse, lülisamba skoliootilise deformatsiooni, difuusse lihaste hüpotoonia ja tortikollisega on kaasasündinud sidekoe nõrkuse sündroomi ilming lastel. Väärib märkimist, et kontrollrühmade vahel esines statistiliselt olulisi erinevusi järgmiste tunnuste osas: lülisamba skoliootiline deformatsioon, lihaste hüpotoonia, revitalisatsioon kõõluste refleksid, püramiidne puudulikkus. GND ICA-ga laste rühmas peeti neid sündroome jääknähtusteks perinataalne kahjustus Kesknärvisüsteemi või sidekoe düsplaasia tagajärjel.
Kolm kooliealist poissi, kellel oli vasakpoolne PI ICA isheemiline insult, kontrollitud neuroimaging - magnetresonantstomograafia. Anamneesi kogumisel sai teatavaks, et enne ägeda ajuveresoonkonna avarii tekkimist kurtsid lapsed 2-3 aastat nõrkust, väsimust, peavalu, koolis jõudluse langust. See tingimus peeti tserebrovaskulaarseks haiguseks ilma retseptita täiendav läbivaatus ja selle tulemusena - piisav ravi, mis viis hiljem aju "katastroofini". Äge häire laste ajuvereringe algas tugevalt tugevneva peavalu, peapöörituse ja iiveldusega, millele järgnes kontrollimatu oksendamine, mis ei toonud leevendust. 2-3 tunni pärast tekkis segadus ja hallutsinatsioonid. Selle taustal ilmnesid fokaalsed sümptomid - parempoolne hemiparees, afaasia, homonüümne hemianopsia. Äge tserebrovaskulaarne düstsirkulatsioon põhjustas nendel patsientidel ajufunktsioonide püsivat kahjustust jääknähtude kujul. fokaalsed sümptomid ja kognitiivsed häired jälgimisel 5 aastat. Dünaamiline magnetresonantstomograafia näitas homotoopse poolkera ajuaine atroofiat. Paljud teadlased seostavad ka lapsepõlves saadud insulte PI ICA-ga. Ülaltoodud PI ICA-s tuvastatud sümptomite kompleks peaks olema suunatud laste neuroloog välistamiseks kaasasündinud anomaalia brahhiotsefaalse tsooni veresooned, et vältida võimalikke püsivaid hajusaid ja struktuurseid muutusi küpseva organismi ajufunktsioonides.
120 PI ICA-ga last vanuses 7–14 aastat läbisid põhjaliku läbivaatuse. Kontrollrühma moodustasid endiselt 83 hemodünaamiliselt ebaoluliste deformatsioonidega last. Kõigil juhtudel kinnitati sisemiste unearterite patoloogilist käänulisust radiokontrastangiograafia või magnetresonantstomograafia angiograafilises režiimis. Värvilise dupleksskannimise järeldused langesid 100% juhtudest kokku “kuldstandardiga”. Põhjalik uuring hõlmas: veresoonte transkraniaalset dupleksskaneerimist koos verevoolu kiiruse indikaatorite mõõtmisega (süstoolne tipp - Vps, lõpp-diastoolne - Ved, aja keskmine maksimaalne kiirus verevool - TAMX) keskmistes aju- ja selgrooarterites; elektroentsefalograafia (EEG) koos funktsionaalsed testid(rütmiline fotostimulatsioon ja hüperventilatsioon) elektroodide standardse paigutusega vastavalt "10-20" süsteemile elektroentsefalograafil DG32 (Medelec, UK); transkraniaalne magnetstimulatsioon (TCMS), kasutades Magstim-200 magnetstimulaatorit (Magstim, UK), mis sünkroniseeriti Sapphire 2M elektromüograafiga (Medelec, UK); kutsus esile visuaalse potentsiaali vastupidises malemustris (RSEP), kasutades seadet Sapphire Premiere 4ME (Medelec, Ühendkuningriik).
Verevoolu parameetrite mõõtmine keskmistes ajuarterites (MCA) värvilise dupleksskaneerimisega näitas kiirusnäitajate vähenemist keskmiselt 32,90±2,8%, Ved 16,80±2,41% ja TAMX 21,41±2,79% võrreldes lastega, kes oli ICA hemodünaamiliselt ebaoluline deformatsioon (lk<0,05). Показатели гемодинамики у детей с деформацией ВСА не отличались от таковых, полученных в группе здоровых (p>0,5). Ühepoolses PI-s esines lineaarse verevoolu kiiruse poolkeradevaheline asümmeetria, mille käänuline pool vähenes keskmiselt 39,80±5,7 (p<0,05). При интракраниальном измерении скоростных параметров кровотока в позвоночных артериях у детей с ПИ ВСА отличий от групп контроля зарегистрировано не было (p>0,5).
PI ICA-ga laste aju bioelektriline aktiivsus muutus 78% juhtudest. Nende häirete domineeriv variant oli hajusad muutused kortikaalsetes rütmides. Ühepoolse patoloogiaga registreeriti patoloogiline poolkeradevaheline asümmeetria 10% uuritud patsientidest. 3 ajuaine atroofia korral tuvastati jätkuv piirkondlik aeglustumine. ICA hemodünaamiliselt ebaoluliste deformatsioonidega kaasnesid muutused bioelektriline aktiivsus oluliselt väiksemal arvul juhtudel (20%), ainult kopsude näol hajusad muutused. Tervete laste rühmas EEG-s patoloogilisi muutusi ei registreeritud.
Enamik märkimisväärne tulemus TCMS PI ICA-ga lastel põhjustas ajukoore motoorsete neuronite erutuvuse läve tõusu keskmiselt 30% (p<0,005), что свидетельствовало о снижении возбудимости этих структур. Важно отметить, что величина порога возбудимости при стимуляции аксонов корешков спинного мозга у больных не отличалась от таковой, полученной в группе здоровых и группе детей с гемодинамически незначимыми деформациями. Снижение возбудимости мотонейронов коры головного мозга было характерно для большинства обследуемых детей с ПИ ВСА (83 %). Интересно отметить, что порог возбудимости мотонейронов коры при гемодинамически незначимых деформациях не отличался от группы здоровых (p>0,5). PI ICA-ga patsientidel suurenes 53% juhtudest tsentraalse motoorse juhtivuse aeg keskmiselt 10% võrreldes selle parameetri väärtustega, mis saadi tervetel lastel (p<0,005). Причем у детей с двусторонней патологией эти изменения носили билатеральный характер, а при односторонней - латерализованный. Также важно, что при гемодинамически незначимых деформациях показатели времени центрального моторного проведения не отличались от группы здоровых (p>0,05). Andmed lateralisatsiooni ja muutuste puudumise kohta ICA hemodünaamiliselt ebaolulistes deformatsioonides võimaldasid seostada hemodünaamilisi häireid MCA-s (verevoolu vähenemine) püramiidtrakti funktsionaalse seisundi täheldatud häiretega. Seega seostati tsentraalse motoorse juhtivuse aja indikaatorit piki püramiidtrakti koos ICA patoloogilise käänulisusega mõõduka tugevuse pöördvõrdelise korrelatsiooniga süstoolse verevoolu tippkiiruse väärtusega keskmistes ajuarterites (r = -0,63, lk<0,05). Величина асимметрии по времени центрального моторного проведения при односторонней патологической извитости ВСА также была связана обратной связью средней силы с пиковой систолической скоростью кровотока, в измененной СМА (r=-0,55, p<0,05).
Uuringu tulemused näitasid, et PI ICA-ga lastel esines nägemisraja düsfunktsioon, mis väljendus P100 piigi varjatud perioodi pikenemises keskmiselt 10% ja positiivse piigi amplituuditaseme languses aasta võrra. keskmiselt 60% muutunud arteri küljel (lk<0,05). Вышеописанные изменения параметров ЗВП были характерны для большинства пациентов с ПИ ВСА и составляли 74 % всех случаев. В том числе патологические изменения при исследовании были зарегистрированы у 44 % детей без клинических проявлений. Гемодинамически незначимые деформации ВСА не сопровождались изменениями показателей зрительных вызванных потенциалов (p>0,5). Korrelatsioonianalüüsi tulemused näitasid keskmise tugevusega seose olemasolu PVSP parameetrite ja aju hemodünaamika näitajate vahel PI ICA-s. Seega oli Vps väärtus MCA-s pöördvõrdelises korrelatsioonis P100 piigi latentse perioodiga (r = -0,62, p<0,05), а также положительной связью с амплитудой этого пика (r=0,56, p<0,05).
Seega on sisemiste unearterite patoloogiline käänulisus lapsepõlves levinud patoloogia ja seda esineb 26,9%-l lastest ning see on üks lapsepõlves ajuveresoonkonna puudulikkuse, mööduvate tserebrovaskulaarsete õnnetuste ja ajuinfarktide põhjuseid. PI ICA hemodünaamilised häired on määrav tegur, mis mõjutab lapse aju funktsionaalset seisundit. Aju funktsionaalse seisundi loomulikud häired PI ICA puhul lastel on järgmised: hajusad muutused kortikaalsetes rütmides, motoorsete neuronite erutuvus ajukoores, erutuse aeglasem juhtimine piki püramiidtrakti, nägemisraja düsfunktsioon vastavalt visuaalsele esilekutsumisele. potentsiaalid. Valdav enamus juhtudest kogesid PI ICA-ga lapsed erinevaid ülalnimetatud aju funktsionaalse seisundi häirete kombinatsioone.
Arvustajad:
- Kulikov V.P., meditsiiniteaduste doktor, professor, juhataja. Vene Föderatsiooni Tervishoiuministeeriumi ja SR Riikliku Meditsiiniülikooli Riikliku Eelarvelise Kutsekõrgkooli patofüsioloogia, PD ja ultraheli osakond, Vene Föderatsiooni Riikliku Meditsiiniülikooli Riikliku Kutsekõrghariduse Riiklik Eelarveline Õppeasutus Föderatsioon, patofüsioloogia osakond, PD ja ultraheli, Barnaul.
- Belousov V. A., MD, Barnauli Altai piirkondliku kliinilise lastehaigla peaarsti asetäitja ambulatoorse töö alal.
Bibliograafiline link
Smirnova Yu.V., Graf E.V. SISEMISE CAROTIDARTERITE PATOLOOGILISE TORTUSUSI ROLL LASTE ANGIONEUROLOOGIAS // Teaduse ja hariduse kaasaegsed probleemid. – 2012. – nr 2.;URL: http://science-education.ru/ru/article/view?id=5974 (juurdepääsu kuupäev: 23.03.2019). Juhime teie tähelepanu ajakirjadele, mida annab välja kirjastus “Loodusteaduste Akadeemia”. Unearterite patoloogiline käänulisus (murdmine) on üks vähem uuritud ja salapäraseid haigusi. Patoloogilise käänulisuse rolli ajuveresoonkonna puudulikkuse sümptomite tekkes veel uuritakse, kuid on kindlaks tehtud, et igal kolmandal insulti surnud inimesel esines une- või lülisambaarterite patoloogilisi kõverusi. 16-26%-l täiskasvanud elanikkonnast tuvastatakse kaela une- või lülisambaarterite erinevaid pikenemise ja käänulisuse variante. Patoloogiline käänulisus on arteri ebaühtlane kulg koos kõverate, silmuste ja keerdude moodustumisega, mis mõjutab arterit läbiva verevoolu olemust ja võib kaasa aidata ägedate tserebrovaskulaarsete õnnetuste tekkele.
Innovatiivse veresoonkonnakeskuse ravi eelised
Meie kliiniku veresoontekirurgidel on märkimisväärne kogemus unikaalsete patoloogilise käänulisusega unearterite operatsioonidel. Kirurgilise ravi põhiprobleemiks on kirurgilise ravi selgete näidustuste määramine. Meie kliinikus on välja töötatud selge diagnostiline protokoll, mis võimaldab kindlaks teha konkreetse käänulisuse kliinilise tähtsuse ja selle mõju aju verevoolule. Edukate operatsioonide kogemus meie kliinikus patoloogilise kurnatuse korral ületab 200 juhtumit.
Patoloogilise keerdumise põhjused ja levimus
Patoloogiline käänulisus areneb alati välja sisemise unearteri pikenemise tõttu, mis on sunnitud painduma või isegi aasadeks. Sisemise unearteri liigne pikkus tekib sageli embrüonaalse arengu käigus, see tähendab, et arteri käänulisus on enamasti kaasasündinud. Vanusega võib tekkida üleliigse unearteri edasine keerdumine linguks. Mõnede uurijate arvates võib eelkooliealiste ja algkooliealiste laste neuroloogiliste ja intellektuaalsete probleemide põhjuseks olla patoloogiline käänulisus.
Sisemise unearteri pikenemine võib areneda ka kaugelearenenud hüpertensiooni tagajärjel, kui pidevalt kõrgenenud vererõhk põhjustab muutusi arteri seinas ja selle paindes. Selline käänulisus mõjutab harva aju hemodünaamikat ja on sagedamini suurte arterite ultraheliga juhuslikult tuvastatav nähtus.
Unearterite patoloogiline käänulisus tuvastati 16%-l isheemilise insuldi tõttu surnud patsientidest, enam kui 23%-l isheemilise insuldi läbi põdenud lastest oli patoloogiline käänulisus. Tserebrovaskulaarsete avariide tõttu ravi saavate patsientide uurimisel tuvastati ultraheli angioskaneerimisega patoloogiline käänulisus 12% juhtudest. Patoloogiliste uuringute kohaselt tuvastati 40% inimestest sisemiste unearterite mitmesuguseid häireid.
Kliinilised vormid
 Arteri pikendamine. Kõige tavalisem on sisemise unearteri või lülisamba arteri pikenemine, mis põhjustab sujuvate painde moodustumist piki veresoone. Pikenenud arter on harva murettekitav ja avastatakse tavaliselt juhusliku uurimise käigus. Arteri pikendamine on kõrva-nina-kurguarstide jaoks oluline, kuna arteri sein võib olla ebaharilikult lähedal palatinaalsetele mandlitele ja võib kogemata kahjustuda tonsillektoomia ajal. Vanusega muutub arteriseina elastsus ja arteri sujuvad kõverused võivad muutuda kõveraks, mille käigus tekib pilt ajuvereringe häiretest. Kui artereid pikendatakse ilma kõverusteta, ei tuvasta verevoolu ultraheliuuring mingeid häireid.
Arteri pikendamine. Kõige tavalisem on sisemise unearteri või lülisamba arteri pikenemine, mis põhjustab sujuvate painde moodustumist piki veresoone. Pikenenud arter on harva murettekitav ja avastatakse tavaliselt juhusliku uurimise käigus. Arteri pikendamine on kõrva-nina-kurguarstide jaoks oluline, kuna arteri sein võib olla ebaharilikult lähedal palatinaalsetele mandlitele ja võib kogemata kahjustuda tonsillektoomia ajal. Vanusega muutub arteriseina elastsus ja arteri sujuvad kõverused võivad muutuda kõveraks, mille käigus tekib pilt ajuvereringe häiretest. Kui artereid pikendatakse ilma kõverusteta, ei tuvasta verevoolu ultraheliuuring mingeid häireid.
 - arteri painutamine terava nurga all. Kindlus võib olla kaasasündinud, kui ajuvereringe häired avastatakse varases lapsepõlves ja arenevad aja jooksul välja pikliku unearteri tõttu. Kinkide teket soodustab arteriaalne hüpertensioon ja ateroskleroosi progresseerumine sisemises unearteris. Kliiniliselt väljendub sisemise unearteri paindumine ajuvereringe mööduvate häiretena. Lülisamba arteri paindumisel areneb vertebrobasilaarne puudulikkus. Aju sümptomitega paindumise tuvastamine tõstatab küsimuse käänulisuse kirurgilisest korrigeerimisest.
- arteri painutamine terava nurga all. Kindlus võib olla kaasasündinud, kui ajuvereringe häired avastatakse varases lapsepõlves ja arenevad aja jooksul välja pikliku unearteri tõttu. Kinkide teket soodustab arteriaalne hüpertensioon ja ateroskleroosi progresseerumine sisemises unearteris. Kliiniliselt väljendub sisemise unearteri paindumine ajuvereringe mööduvate häiretena. Lülisamba arteri paindumisel areneb vertebrobasilaarne puudulikkus. Aju sümptomitega paindumise tuvastamine tõstatab küsimuse käänulisuse kirurgilisest korrigeerimisest.
 - arteri aasa moodustumine. Vaatamata silmuse sujuvale liikumisele on verevoolu muutused selles väga olulised. Kerimise ajal tehtud painde iseloom võib muutuda sõltuvalt kehaasendist ja vererõhust. Täheldatakse verevoolu kaootilist olemust, mis põhjustab vererõhu langust pärast silmust ja vastavalt ajuarterite kaudu verevoolu vähenemist. Kui inimesel on aju alumisel pinnal hästi arenenud Willise ring, siis ei saa ta kunagi teada silmuse või käände olemasolust. Aju vereringepuudulikkuse sümptomite ilmnemine viitab verevoolu kompenseerimise häiretele ja nõuab üksikasjalikku uurimist ja ravi.
- arteri aasa moodustumine. Vaatamata silmuse sujuvale liikumisele on verevoolu muutused selles väga olulised. Kerimise ajal tehtud painde iseloom võib muutuda sõltuvalt kehaasendist ja vererõhust. Täheldatakse verevoolu kaootilist olemust, mis põhjustab vererõhu langust pärast silmust ja vastavalt ajuarterite kaudu verevoolu vähenemist. Kui inimesel on aju alumisel pinnal hästi arenenud Willise ring, siis ei saa ta kunagi teada silmuse või käände olemasolust. Aju vereringepuudulikkuse sümptomite ilmnemine viitab verevoolu kompenseerimise häiretele ja nõuab üksikasjalikku uurimist ja ravi.
Kaebused ja sümptomid
Patoloogilise keerdumise ilmingud on erinevad, kõige levinumad on:
- Pilt mööduvatest isheemilistest atakidest käänulise arteri verevarustuses koos poole keha või käe ajutise halvatusega (hemiparees), kõnepuuetega jne;
- ajutine pimedus ühes silmas;
- Müra peas;
- Pearinglus;
- Vilkumine silmade ees;
- Peavalud ilma selge lokaliseerimiseta;
- Lühiajaline teadvusekaotus;
- Kukkub ilma teadvuse kaotuseta;
- Ajutine tasakaalustamatus;
- Migreenilaadsed rünnakud.
Kursus ja tüsistused
Kui unearteri kõverus muutub sümptomaatiliseks, on see patsiendile üsna valus. Haiguse kerged nähud ja sümptomid intensiivistuvad järk-järgult ja põhjustavad töövõime langust. Patoloogilise käänulisuse esinemine võib põhjustada sümptomaatilist hüpertensiooni, mis omakorda aitab kaasa käänulisuse progresseerumisele ja kõveruste tekkele. Kohtades, kus unearter on painutatud, võivad tekkida adhesioonid, mis veelgi häirivad verevoolu olemust, muutes selle turbulentseks. Lõppkokkuvõttes võivad need protsessid põhjustada mööduvaid isheemilisi atakke või insuldi.
ICA patoloogilise deformatsiooni raviks optimaalse meetodi valimise küsimus on endiselt aktuaalne. Prioriteediks on minimaalselt invasiivsete korrektsioonimeetodite otsimine minimaalse traumaga veresoonte seinale.
Rohkem kui 400 000 inimest põeb igal aastal insuldi ja ajuveresoonkonna haiguste esinemissagedus kasvab.
Ajuvereringe esilekerkivad hemodünaamilised häired koos ICA patoloogilise keerdusega ei piirdu alati mööduvate isheemiliste atakkide (TIA) episoodide või düstsirkulatsioonilise entsefalopaatia tekkega, vaid võivad põhjustada ka isheemilise päritoluga ägeda ajuveresoonkonna avarii.
Unearterite patoloogiliste deformatsioonide esinemissagedus mitteinvasiivsete diagnostiliste meetoditega uuritud patsientide rühmas varieerub 14–60%, levimuse poolest teisel kohal unearterite aterosklerootiliste kahjustuste järel.
Kliinilises praktikas on kõige mugavam J. Weibeli ja W. Fieldsi välja pakutud sisemiste unearterite patoloogiliste deformatsioonide klassifikatsioon, mis eristab kolme tüüpi deformatsioone (joonis 1):

Riis. 1. Sisemiste unearterite patoloogiliste deformatsioonide klassifikatsioon J. Weibeli ja W.S. Väljad:
a - unearteri S-kujuline käänulisus ilma teravate nurkadeta; b - unearteri C-kujuline käänulisus ilma teravate nurkadeta;
c - kinking - painutamine, ühe või mitme unearteri segmendi nurgad; d - kerimine - käänulisus, mis viib silmuse moodustumiseni.
Tserebrovaskulaarse puudulikkuse patogenees ICA patoloogilises käänulisuses on seotud hemodünaamiliste häiretega, mis põhjustavad trombide moodustumist. Need protsessid on põhjustatud verevoolu kitsendusest, ebatasasusest, ümberpööramisest ning antegraadsete ja retrograadsete verevoolude kokkupõrkest. Selle tõestuseks oli 1980. aastal tuvastatud N.V. Vereshchagin eritüüpi "seiskunud verehüübed" ja ateroomsete naastude puudumine nende tekkekohas.
Lisaks hemodünaamilisele mehhanismile on võimalikud ajuembooliast tingitud häired. Verevoolu turbulents, mis on põhjustatud arteri valendiku ahenemisest, põhjustab mikrotrombide, trombotsüütide agregaatide moodustumist, mis on intrakraniaalsete veresoonte arterioarteriaalse emboolia põhjus.

Paindes endas ICA patoloogilise deformatsiooniga suureneb lokaalne vererõhk, mis on siseseina arteri lõikes minimaalne, järk-järgult ja saavutab maksimumi kõvera välisseinal. Kohalik verevoolu kiirus muutub ka pöördvõrdeliselt kohaliku rõhuga – minimaalne välisraadiuses ja maksimaalne siseraadiuses. Sel juhul tekivad rõhugradiendi tõttu stabiilsed sekundaarsed põiki vereringe voolud, mis on oma olemuselt turbulentsed. Need muutused põhjustavad perfusioonirõhu langust patoloogiliselt muutunud arteri terminaalsetes harudes, mis ebapiisava tagatise tsirkulatsiooni korral võib põhjustada mitmeid isheemilisi muutusi.
ICA patoloogilise käänulisuse kliinilised ilmingud on mitmekesised, kuid samal ajal puuduvad patognoomilised sümptomid ega sündroomid. Enamasti esinevad need peavalude, pearingluse, müra ja kõrvade kohina ning kognitiivse funktsiooni kahjustusena. ICA patoloogiline käänulisus põhjustab tõsiseid neuroloogilisi häireid, nagu TIA ja isheemiline insult. Varasema või allesjäänud neuroloogilise puudujäägiga patsientide arv varieerub 3–36%.

ICA patoloogilise deformatsiooniga neuroloogiliste häirete tekke polümorfismi ei ole täielikult uuritud. Ajuisheemia sümptomid võivad olla poolkeras ICA käänulise poolel 26% patsientidest, mittepoolkeralised sümptomid esinevad 41,7% juhtudest, nende kombinatsioon esineb 27,5% patsientidest.
Veresoontekirurgia puhul kasutatakse selle patoloogia puhul isheemilise ajukahjustuse raskuse määramiseks kõige sagedamini A. V. pakutud klassifikatsiooni. Pokrovski. Sellel on neli kraadi:
I - haiguse asümptomaatiline kulg;
II - mööduvad tserebrovaskulaarsed õnnetused;
III - tserebrovaskulaarse puudulikkuse krooniline kulg;
IV - insuldi ajalugu.
A.V. Gavrilenko jt. Pange tähele, et isegi haiguse asümptomaatilise käigu korral on võimalik diagnoosida selliseid nägemiskahjustuse tunnuseid nagu silma isheemiline sündroom, valgustundlikkuse vähenemine, kollatähni degeneratsioon (nende häirete tuvastamiseks on vaja spetsiaalseid silmakontrolli meetodeid).
Kõige tavalisem meetod ICA patoloogilise deformatsiooni diagnoosimiseks on muutunud ultraheli dupleksskaneerimiseks värvi- ja võimsuse Doppleri kaardistamise režiimides.
Kriteeriumid verevoolu muutuste olulisuse kohta ICA deformatsiooni ajal:
Süstoolse verevoolu maksimaalne kiirus;
Lõppdiastoolne kiirus;
Perifeersete veresoonte resistentsuse indeks proksimaalses ja distaalses piirkonnas seoses käänulisusega.


Kaela ja pea veresoonte ultraheli
(allpool - sisemise unearteri patoloogiline käänulisus)
Vastavalt A.V. Pokrovski, verevoolu turbulents ja käänulisusele proksimaalse lineaarse verevoolu kiiruse (LBV) suhe LSV-sse deformatsioonitasemel 2,5 või rohkem, kui LSV väärtus deformatsioonikõrgusel vähemalt 150 cm/s, on näitajad. kirurgiliseks raviks.
KÕRVAL. Kazanchyan ja E.A. Rulle peetakse kirurgilise ravi näidustuseks, suurendades süstoolse sageduse tippsagedust 8 kHz-ni või rohkem ja maksimaalset süstoolse verevoolu kiirust 200 cm/s või rohkem, olenemata haiguse kliinilisest ilmingust.
Intrakraniaalsete veresoonte hemodünaamika uurimiseks tehakse transkraniaalne dopplerograafia, tänu millele on võimalik hinnata verevoolu lineaarset kiirust, suunda ja spektraalset komponenti ICA intrakraniaalsetes harudes, tagumistes ajuarterites ning määrata kollateraalse vereringe seisundit. eesmises ja tagumises suhtlemisarteris.
Hoolimata asjaolust, et insuldi nähud registreeritakse valdavalt sümptomaatilistel patsientidel ja need on sagedasemad diabeediga meespatsientidel, on ka CT kontrastsusefekti abil "vaiksete" kahjustuste tuvastamise tõenäosus suur.
Praegu on palju meetodeid ICA käänulisuse korrigeerimiseks kahjustatud segmendi sirgendamise või resektsiooniga. 1951. aastal kirjutasid M. Riser jt. olid esimesed, kes tuvastasid seose unearteri kõveruse ja tserebrovaskulaarse puudulikkuse vahel. Kirurgiline tehnika seisnes käänulise ICA kinnitamises sternocleidomastoid lihase kesta külge, mille järel patsiendi "peapöörituskriisid" peatati. Pikaajalise retsidiivide suure arvu tõttu jätkub radikaalsete operatsioonide valikute valimine verevoolu häirete korrigeerimiseks. 1956. aastal tegid I. Hsu ja A. Kisten esmakordselt ICA rekonstrueerimise selle patoloogilise käänulisusega, kuid anastomoosi tromboos viis surma.
1959. aastal tegi J. Quattlebaum esimese eduka operatsiooni 59-aastasele naisele, kellel oli vasaku ICA kõverus ja tekkis parempoolne hemiparees. Ühise unearteri resektsiooni meetodil taastati ICA otsene kulg, misjärel leevenesid neuroloogilised sümptomid ning patsient püsis asümptomaatiliselt üle 10 aasta. Kuid see tehnika ei võtnud arvesse arteri seina seisundit deformatsiooni piirkonnas ja mõnikord oli vaja kahjustatud segmenti resektsioon.
1960. aastal teostas E. Hurwitt ICA muutunud segmendi resektsiooni arteri otsast lõpuni reanastomoosiga alternatiivina deformatsiooni kõrvaldamisele ühise unearteri (CCA) reastomoosiga resektsiooni teel. 1961. aastal pakkus W. Lorimer välja ICA resektsiooni ja vähendamise koos implanteerimisega ühise unearteri ees- või külgseinasse selle bifurkatsiooni all – see operatsioon, erinevalt J. Quattlebaumi meetodist, ei nõudnud välise unearteri ligeerimist.
Aastal 1989 P.A. Pauliukas ja E.M. Barkauskas soovitas kasutada mobilisatsiooni tehnikat, ICA resektsiooni, liigse pikkuse vähendamist, ICA proksimaalse segmendi resektsiooni ja implanteerimist "vanasse" suhu koos laia anastomoosi moodustamisega. Tehnika eeliseks oli aterosklerootilistest kahjustustest tingitud deformatsiooni ja stenoosi samaaegne kõrvaldamine.

Operatsiooni skeem sisemise unearteri patoloogilise deformatsiooni resektsiooniks koos redresseerimise ja reimplantatsiooniga vanasse ostiumi: a - unearterite isolatsiooni staadium; b — patoloogilise looklevuse resektsioon; c — sisemine unearter implanteeritakse pärast resektsiooni vanasse ostiumi; d - operatsiooni skemaatiline kujutis
Patoloogiliste deformatsioonide kirurgilise korrigeerimise üldtunnustatud meetodid sisemised unearterid
Patoloogilise käänulise piirkonna resektsioon koos ICA ostiumi parandamise ja langetamisega- kõige tavalisem operatsioon. Pärast unearterite isoleerimist jagatakse ICA ostiumis. Proksimaalne sisselõige pikendatakse unearteri hargnemiskohani. Sisemine SA avatakse piki siseseina kuni painde sirgendamiseks vajaliku tasemeni. Seejärel tõmmatakse viltu lõigatud ICA painde sirgendamiseks allapoole ja vajadusel resekteeritakse ICA liigne segment. Sisemine SA pööratakse piki telge päripäeva või vastupäeva, sõltuvalt deformatsiooni suunast. ICA ja CCA vaheline anastomoos viiakse läbi pideva otsast-otsani õmblusega, kasutades 6-0 monofilamentset õmblusmaterjali.
ICA patoloogilise käänulise piirkonna resektsioon koos ICA serva ja ICA suu vahele anastomoosiga. See tehnika hõlmab ka ICA kõveruse ala väljalõikamist ja laeva sirge kursi taastamist. Et vältida anastomoosi võimalikku stenoosi väikese läbimõõduga veresoonte õmblemisel, ristutakse kohe pärast deformatsioonikohta arter 45° nurga all. Kasutades sama nurga all olevaid kääre, risttatakse ICA algosas, kuni see muutub käänuliseks. Pärast seda õmmeldakse arterite otsad kokku pideva mähisega vaskulaarse õmblusega otsast lõpuni.
ICA proteesid. Selle operatsiooni näidustused on unearteri hüpoplaasia, ICA seina hõrenemine arteri degeneratiivsetest-düstroofsetest muutustest, ICA aneurüsmaalse muutuse (mikroaneurüsmi) esinemine, kõveruse paiknemine distaalses sektsioonis, samuti arteriseina terviklikkuse rikkumine deformatsiooni piirkonnas selle parandamisel. Pärast ICA resektsiooni tehakse esmalt kaldus distaalne anastomoos, kasutades pidevat ümbritsevat õmblust (6-0 Prolene niit) lineaarse proteesiga, mille läbimõõt on 6 mm, või otsast-otsa autoveiiniga. Protees anastomoositakse CCA-ga ICA “vanas” suudmes, samuti pideva mähisõmblusega (5-0 Prolene niit).

Operatsiooni skeem ICA patoloogilise käänulise resektsiooni proteesimisega
Kui ICA patoloogilisel käänulisusel on kaasnevad aterosklerootilised kahjustused, on valitud meetod eversiooni endarterektoomia koos ICA patoloogilise käänulise piirkonna resektsiooniga. ICA suu on CCA-st ära lõigatud, millesse moodustub üsna suur "aken". Sisemine CA ristub risti ja sisselõige piki mediaalset seina ulatuses, mis on võrdne CA-s oleva „akna“ pikkusega. Tehakse ICA distaalse osa eversioon endarterektoomia (naastu distaalne ots tuleb visualiseerida). Anastomoos tehakse pideva ümbritseva õmblusega, kasutades 6-0 või 5-0 polüpropüleenõmblust.
Kohe pärast ICA patoloogilise käänulisuse kirurgilist ravi on neuroloogiliste sümptomite leevendamine saavutatav 75–100% juhtudest. Isheemiline insult ja surm esinevad mitte rohkem kui 2% opereeritud patsientidest, mis vastab maailma andmetele asümptomaatilise stenoosiga patsientide kirurgilise ravi tulemuste kohta. Pikaajalisi tulemusi (keskmine jälgimisperiood kuni 5 aastat) analüüsides ei ületa insuldi esinemissagedus ja suremus sellest 3,8%.
Jääb küsimus perifeerse neuropaatia esinemise kohta kraniaalnärvide trauma tagajärjel deformeerunud unearteri kirurgilise juurdepääsu tekkimisel, eriti kui see on lokaliseeritud ICA keskmises ja distaalses osas. Erinevate autorite andmetel varieerub neuropaatia esinemissagedus 0,3-9,3%, kolmandikul juhtudest on haigus püsiv. Niisiis, vastavalt A.A. Fokina jt, kellel on kogemusi 1362 unearteri rekonstrueerimise läbiviimisel, on näonärvi vigastusi 4,2%, vagusnärvi kahjustusi - 3,4%, hüpoglossaalset närvi - 2%, abistava närvi - 0,1%.
Et vähendada neelupõimiku kiudude ja kraniaalnärvide vigastuste tõenäosust ICA keskmise ja distaalse osa eraldamisel, on N.G. Khorev jt. välja töötati "tunneli juurdepääs". See näeb välja nagu tunnel, mille külgseinad on tõmburi harud, ülaosas on digastrilised (mõnikord ristuvad tagumine kõht) ja stülohüoidsed lihased, glossofarüngeaalne närv ja näonärvi harud. on deformeerunud unearter, mille all paikneb vagusnärv ja sümpaatiline ganglion.
Minimaalselt invasiivsete diagnoosi- ja ravimeetodite väljatöötamisega 1979. aastal avaldas K. Mathias esimese aruande eduka endovaskulaarse sekkumise kohta aordikaare harude kahjustuste korral. Töötati välja unearterite dilatatsiooni meetod, mida kasutati 30 katsekoeral, kellel oli kunstlikult loodud CCA ja ICA stenoosid (üle 50% luumenist). 3 (9%) juhul õnnestus stenoos täielikult kõrvaldada ja 23 (76%) juhul vähenes ahenemise aste oluliselt. Pärast endovaskulaarset sekkumist ei täheldatud aju hemodünaamika häireid. Arvestades katsetulemusi, on 1981. aastal K. Mathias et al. Esmakordselt maailma praktikas tegime 5 patsiendil edukalt operatsioone aterosklerootiliste stenooside endovaskulaarse dilatatsiooni ning subklavia- ja kaenlaaluse arterite oklusiooni osas. Kõigil juhtudel täheldati pärast endovaskulaarset ravi head angiograafilist ja kliinilist tulemust.
2007. aastal asus T.R. Lazaryan et al. teatas patoloogiliselt käänulise ICA stentimisest 15 fikseerimata surnukehas endovaskulaarse korrektsiooni eesmärgil hüdrodünaamiliste parameetrite kontrolli all. Sekkumine viidi läbi 6 veresoonel, millel oli 90° kõverus, 5 S-kujulise ja 4 aasakujulise kurviga. Selgus, et endovaskulaarne korrektsioon viib ICA patoloogilise käänulisuse kõrvaldamiseni ning rõhugradiendi olulise vähenemiseni ja vedelikutarbimise suurenemiseni. Lisaks ei kaasne ICA stentimisega vaskulaarseina, sealhulgas arteri intima trauma. Siiski ei ole kliinilises praktikas teatatud ICA stentimisest, mis parandaks selle patoloogilist käänulisust.
Kirjandus:
1. Bokeria L.A., Sukhanov S.G., Katkov A.I., Pirtskhalaishvili Z.K. Brachiocephalic arterite patoloogilise keerdumise operatsioon. permi keel; 2006.
2. Bockeria L.A., Gudkova R.G. Kardiovaskulaarkirurgia - 2008. Vereringesüsteemi haigused ja kaasasündinud anomaaliad. M.: NTsSSKh im. A.N. Bakulev RAMS; 2009.
3. Wiesman M., Bohner G., Klingebier R. Aju perfusiooni kujutis, kasutades mitmeosalist kompuutertomograafiat. Clin. Neuroradiool. 2004; 14: 87-100,
4. Kazanchyan P. O., Valikov E. A. Sisemiste unearterite ja lülisambaarterite patoloogilised deformatsioonid. M.: Kirjastus MPEI; 2005.
5. Starodubtsev V.B., Karpenko A.A., Alsov S.A., Martšenko A.V., Tšernjavski A.M. Sisemise unearteri patoloogilise keerdumise kirurgiline ravi tserebrovaskulaarse puudulikkusega patsientidel. Vereringepatoloogia ja südamekirurgia. 2009; 1: 58-61.
6. Lelyuk V.G., Lelyuk S.E. Veresoonte hemodünaamika ja ultraheliuuringu põhiprintsiibid. Ultraheli diagnostika kliinilised juhised. Ed. V.V. Mitkova. T. 4. M.: Vidar; 1997: 185-220.
7. Pelaez J.M., Levine R.L., Hafeez F., Dulli D.A. Une- ja selgrooarterite keerdumine: magnetresonantsi angiograafiline uuring. Neuroimaging. 1998; 8 (4): 235-9.
8. Pellegrino L, Prencipe G., Vairo F. Unearterite dolicho-arteriopaatiad (keerdumine, keerdumine, käänulisus): uuring värvilise Doppleri ultraheliga. Minerva Cardioangiol. 1998; 46 (3): 69–76.
9. Weibel J., Fields W.S. Sisemise unearteri keerdumine, keerdumine ja kõverdumine. Etioloogia ja radiograafia anatoomia. Neuroloogia (Minneap). 1965; 15: 7-18.
10. Abrikosov A.I., Strukov A.I. Patoloogiline anatoomia. Osa 1-2. M.; 1953. aastal.
11. Vereshchagin I.V. Pea peaarterite deformatsioonid ja nende tähtsus vanemas eas ajuveresoonkonna õnnetuste tekkes. NSVL Meditsiiniteaduste Akadeemia bülletään. 1980; 10: 7-10.
12. Pokrovski A.V. Kliiniline angioloogia. Juhend arstidele. 2 köites M.; 2004; 1:808.
13. Rodin Yu.V. Hemodünaamiline vaade unearterite patoloogilisele käänulisusele. Uus angioloogias ja veresoontekirurgias. 2005; 2: 250-52,
14. Dadašov S.A., Lavrentjev A.V., Frolov K.B., Vinogradov O.A., Dzyundzya A.N., Uljanov N.D. Sisemise unearteri patoloogilise keerdumise kirurgiline ravi. Angioloogia ja veresoontekirurgia. 2012; 18 (3): 116-21.
15. Karimov III.I., Tursunov B.Z., Sunnatov R.D. Unearterite patoloogilise deformatsiooni diagnoosimine ja kirurgiline ravi. Angioloogia ja veresoontekirurgia. 2010; 16:4:108-15.
16. Ballotta E., Thiene G., Baracchini S., Ermani M., Militello S., Da Giau G. jt. Kirurgiline vs meditsiiniline ravi isoleeritud sisemise unearteri pikenemise korral koos keerdumise või kõverdumisega sümptomaatilistel patsientidel: prospektiivne randomiseeritud kliiniline uuring. J. Vaas. Surg. 2005; 42 (5): 838-46.
17. Illuminati G., Ricco J.B., Calio F.G., D"Urso A., Ceccanei G., Vietri F. Tulemused 83 järjestikuse sisemise unearteri sümptomaatilise stenootilise paindumise kirurgilise korrektsiooni seerias. Surgery. 2008 (1438; ); 1): 134-9.
18. Grego F., Lepidi S., Cognolato D., Frigatti P., Morelli I., Deriu G.P. Unearteri kõveruse kirurgilise ravi põhjendus. J. Cardiovasc. Surg. (Torino). 2003; 44(1): 79-85.
19. Gavrilenko A.B., Abramyan A.B., Kuklin A.B. Unearterite patoloogilise käänulisusega patsientide kirurgilise ja konservatiivse ravi tulemuste võrdlev analüüs. Angioloogia ja veresoontekirurgia. 2012; 18 (4): 93-9.
20. Gavrilenko A.V., Kochetkov V.A., Kuklin A.V., Abramyan A.V. Sisemise unearteri patoloogilise käänulisusega patsientide kirurgiline ravi. Kirurgia. Nimetatud ajakiri N.I. Pirogov. 2013; 6: 88-91.
21. Kulikov V.P., Fedjunina N.G., Dovõdova V.V. Sisemise unearteri deformatsioon arterioarteriaalse ajuemboolia doonoriallikana. Ultraheli ja funktsionaalne diagnostika. 2005; 5:52-7.
22. Chupin A.V., Kolosov S.V., Deryabin S.V. Sisemise unearteri patoloogilise käänulisuse ravi tulemused. nimelise Põllumajandusteaduste Teaduskeskuse bülletään. A.N. Bakulev RAMS. 2010; 11 (3)
(Lisa): 59.
23. Shoikhet Ya.N., Horev II.G., Kulikov V.P. Sisemise unearteri patoloogilise keerdumise kirurgiline ravi. Barnaul: ABC; 2003: 119.
24. Pokrovski A.V., Belojartsev D.F., Timina I.E., Adyrkhaev Z.A. Sisemise unearteri patoloogilise keerdumise diagnoosimine. nimelise Põllumajandusteaduste Teaduskeskuse bülletään. A.N. Bakulev RAMS. 2008; artikli 9 lõige 6 (lisa): 118.
25. Kuntsevitš G.I., Balakhonova T.V. Willise ringi arterite transkraniaalne dupleksskaneerimine. Pildistamine kliinikus. 1994; 4:15-20.
26. Dixon S., Pais S. O., Raviola S., Gomes A., Machleder H. I., Baker J. D. et al. Unearteri mittestenootiliste, asümptomaatiliste haavandiliste kahjustuste loomulik ajalugu. Edasine analüüs. Arch. Surg. 1982; 117: 1493-8.
27. Hartl W.H., Furst N. Transkraniaalse Doppleri sonograafia rakendamine aju hemodünaamika hindamiseks unearteri haiguse korral. Erinevate hemodünaamiliste muutujate võrdlev analüüs. Insult. 1995; 26 (12): 2293-7.
28. Meissner I., Whisnant J.P., Garraway W.M. Hüpertensiooni juhtimine ja insuldi kordumine kogukonnas (Rochester, Minnesota, 1950-1979). Insult. 1988; 19 (4): 459-63.
29. Alehhin D.I., Kudrina A.B., Gološtšapova Ž.A., Vlasko A.A. Unearteri anomaaliate roll tserebrovaskulaarse puudulikkuse patogeneesis. nimelise Põllumajandusteaduste Teaduskeskuse bülletään. A.N. Bakulev RAMS. 2008; 9 (6) (lisa): 125.
30. Gavrilenko A.V., Abramyan A.V., Kuklin A.V., Omarzhanova I.I. Näidustused unearterite (CA) patoloogilise looklevuse (PI) kirurgiliseks korrigeerimiseks hemodünaamika muutuste põhjal. nimelise Põllumajandusteaduste Teaduskeskuse bülletään. A.N. Bakulev RAMS. 2010; 11 (3) (lisa): 55.
31. Riser M., Gerard J., Ribaut L. Dolichocarotide interne avec sündroom vertigineux. Rev. Neurol. 1951; 85:145.
32. Hsu I., Kistin A.D. Suurte veresoonte kõverdumine (kliiniline ja angiokardiograafiline uuring). AMA Arch. Intern. Med. 1956; 98 (6): 712–9.
33. Quattlebaum J.K. Jr, Upson E.T., Neville R.L. Sisemise unearteri pikenemise ja kõverdumisega seotud insult: aruanne kolmest unearteri segmentaalse resektsiooniga ravitud juhtumist. Ann. Surg. 1959; 150: 824–32.
34. Hurwitt E.A., Carton C.A., Fell S.C. et al. Okste ja aordikaare obstruktsiooni kliiniline hindamine ja kirurgiline korrigeerimine. /. Ann. Surg. 1960; 150: 824-32.
35. Lorimer ZhZ. Sisemise unearteri angioplastika. Surg. Gynecol. Obstet. 1961; 113: 783–4.
36. Pauliukas N.A., Barkauskas E.M. Kirurgiline tehnika sisemiste unearterite silmuste sirgendamiseks. Kirurgia. 1989; 12:12-7.
37. Aldoori M.I., Baird R.N. Lokaalne neuroloogiline tüsistus unearteri endarterektoomia ajal. J. Cardiovasc. Surg. (Torino). 1988; 29 (4): 432–6.
38. Forsell C., Kitzing P., Bergqvist D. Kraniaalnärvi vigastused pärast unearteri operatsiooni. Prospektiivne uuring 663 operatsioonist. Eur. J. Vaas. Endovasc. Surg. 1995; 10: 445-9.
39. Fokin A.A., Kuklin A.V., Belskaja G.N., Kuznetsova M.Yu., Alehhin D.I., Zotov S.P. ja jne. Kraniaalnärvi vigastuste kliiniline diagnoosimine unearterite operatsioonide ajal. Angioloogia ja veresoontekirurgia. 2003; 9 (1): 114-21.
40. Fokin A.A. Aordikaare harude oklusiiv-stenootiliste kahjustuste diagnoosimise ja kirurgilise ravi kaasaegsed aspektid. dis. ...Dr med. Sci. Tšeljabinsk; 1995. aasta.
41. Lazaryan T.R., Tsygankov V.N., Shutikhina I.V., Zarinskaya S.A., Kokov L.S., Pokrovsky A.V. ja teised Sisemise unearteri patoloogilise käänulisuse endovaskulaarne korrigeerimine katses (in vitro). Diagnostiline ja sekkuv radioloogia. 2007; 1 (4): 81-9.
See on paar: vasak osa algab õlavarre pagasiruumi piirkonnast, parempoolne - aordikaare piirkonnas. Sel juhul lõpevad mõlemad veresooned rindkere osaga. Sisemine unearter soodustab kõigi peaorganite verevarustust ja toitumist, nii et igasugune patoloogia võib põhjustada tõsiseid tagajärgi kogu kehale.
Sisemise unearteri paindumine on selle patoloogilise keerdumise nähtus käände kujul.
Anatoomilised omadused
Unearterid ei ole absoluutselt sümmeetrilised – vasakpoolne on alati parempoolsest mitu sentimeetrit suurem. Need anumad vastutavad aju, silmade jne verevarustuse eest. Samal ajal peab aju normaalseks toimimiseks saama verd kiirusega 3,7 grammi minutis selle organi iga 100 grammi kohta.
Kilpnäärme kõhre piirkonnas moodustab see anum mitu haru ja jaguneb väliseks unearteriteks ja sisemisteks unearteriteks.
Norm
Normaalses olekus ei ole sellel aheneid, mis takistavad vere pähe voolamist. Kui aga ühe selle osa luumenit kitseneb, tekib peaorganite verevarustuse rikkumine. Isheemilise insuldi, hüpertensiooni või närvisüsteemi häirete sagedane põhjus on selle füsioloogilise protsessi katkemine, mis on tingitud sisemise unearteri kõverusest või paindumisest.

Vaskulaarsete patoloogiate tüübid
Üks levinumaid ajuverevoolu häirete põhjuseid on unearteri käänuline struktuur. Seda patoloogiat esines enam kui 28% insuldi tagajärjel surnud patsientidest. Peaaegu igal neljandal juhul avastatakse põhjalikul uurimisel selle anuma pikenemine või käänulisus.
Eksperdid eristavad järgmisi sisemise unearteri kõveruse tüüpe:

Kinkimise tekke põhjused
Enamikul juhtudel on sisemise unearteri kõverdumine kaasasündinud patoloogia, kuid sageli aitavad selle haiguse arengut kaasa ka muud tegurid, mille loend sisaldab:
- vanusega seotud vaskulaarsed muutused;
- püsiv kõrge vererõhk;
- suitsetamine;
- diabeet;
- ebatervislik toitumine, milles on palju rasvu ja süsivesikuid;
- ülekaaluline.
Pärilik tegur mängib ka haiguse arengus tohutut rolli. Kui sugulastel on see patoloogia diagnoositud, on vaja läbida diagnostika. Istuv eluviis võib provotseerida kõveruse teket.
Patoloogilise nähtuse sümptomid
Kõige sagedamini kaebavad sisemise unearteri kõverdumisega inimesed järgmiste sümptomite üle:
- peavalude sagedane esinemine, mis ei kao pärast valuvaigistite võtmist;
- perioodiliselt suurenev müra ja helinähtused kõrvades;
- perioodiline minestamine, mis võib kesta paar sekundit;
- udu või hanenahk silmade ees;
- liigutuste koordineerimise rikkumine;
- keerulisematel juhtudel - kõnehäired ja ülemiste jäsemete nõrkus.
Seega on vasaku sisemise unearteri või parema unearteri paindumise sümptomid väga sarnased mitmete teiste vaskulaarsete haigustega, näiteks vanemate inimeste seas levinud veresoonte ateroskleroosiga. Haiguse kindlakstegemiseks on vaja läbi viia mitmeid vajalikke diagnostilisi protseduure.

Murdumise diagnoos
Sisemise unearteri paindumise - patoloogilise keerdumise tuvastamiseks tuleks läbi viia põhjalikud diagnostilised meetmed. Alustuseks viib spetsialist läbi patsiendi uuringu, tuvastades olukorrad ja hetked, mil tema tervis halvenes. Patoloogilise müra olemasolu või puudumise ja vererõhu mõõtmiseks on kohustuslik unearterite auskultatsioon (kuulamine fonendoskoobiga).
Lisaks tuleks kasutada üht instrumentaalset diagnostikameetodit:

Haiguse ravi
Ainus efektiivne kõveruse ravi on operatsioon. Sel juhul lõikavad kirurgid arteri liigse osa ära, sirgendades anumat. Selle operatsiooni tulemusena taastub täielikult pea ja aju verevarustus.
Kuna selline kirurgiline sekkumine on tänu kaasaegsetele meditsiinitehnikatele kõige vähem traumaatiline ja võtab harva aega üle 20 minuti, tehakse seda enamikul juhtudel kohaliku tuimestuse all. Pärast operatsiooni saadetakse patsient haiglasse ja tüsistuste puudumisel saadetakse ta ühe või kahe päeva jooksul ambulatoorsele ravile.
Operatsiooni efektiivsus on väga kõrge. Kõik patoloogilised sümptomid kaovad täielikult ligikaudu 95% patsientidest. Tüsistuste tekkimise tõenäosus ei ületa 1%.
Narkootikumide ravi selles olukorras on ebaefektiivne, kuna see leevendab ainult sümptomeid, kuid ei kõrvalda probleemi ennast - anuma patoloogilist painutamist.

Ravi lapsepõlves
Lapsepõlves unearterite murdumise ravil on mõned iseärasused. Üldiselt hakati seda haigust lastel tuvastama suhteliselt hiljuti, mis on tingitud vajaliku diagnostikaseadmete puudumisest enamikus meditsiiniasutustes.
Kõige sagedamini on väga tõhus meetod laste murdumise raviks operatsioon. Kuid arvestades asjaolu, et laps on pidevas arengus, on mõnikord võimalik sellist patoloogiat kõrvaldada või ravida ilma kirurgilise manipuleerimiseta. Mõnel juhul kaob käänulisus lapse kasvades iseenesest. Seda nähtust täheldatakse peaaegu 30% juhtudest. Saate parandada aju verevarustust ja vältida isheemiliste häirete teket spetsiaalsete harjutuste abil, mida näitab spetsialist. Kui sellised harjutused ei anna positiivset mõju, kasutavad arstid kirurgilist sekkumist, eriti olukordades, kus laps tunneb end väga halvasti.

Ennetavad meetmed
Sellise patoloogia arengu vältimiseks on vaja:
- järgima tervisliku toitumise põhitõdesid;
- kontrolli oma kehakaalu, treeni mõõdukalt;
- keelduda halbadest harjumustest;
- välistage raske tõstmine, mille tagajärjel suureneb rõhk veresoontele ja sisemine unearter hakkab järk-järgult deformeeruma.
Artiklis käsitleti lühidalt unearterite murdumist. Mis see on ja kuidas sellest patoloogiast lahti saada, teate nüüd.