Näonärvi parees: haiguse tüübid ja ravimeetodid. Näonärvi parees, halvatus ja neuropaatia Näo pareesi ravi ravimitega
Näonärvi parees on närvisüsteemi haigus, mida iseloomustab näolihaste talitlushäired. Reeglina täheldatakse ühepoolset kahjustust, kuid täielik parees pole välistatud. Haiguse patogenees põhineb kolmiknärvi traumast tingitud närviimpulsside ülekande katkemisel. Peamine sümptom, mis viitab näonärvi pareesi progresseerumisele, on näo asümmeetria või kahjustuse küljel asuvate lihasstruktuuride motoorse aktiivsuse täielik puudumine.
Kõige sagedasem pareesi põhjus on nakkushaigus, mis mõjutab ülemisi hingamisteid. Kuid tegelikult on palju rohkem põhjuseid, mis võivad närvi pareesi esile kutsuda. Seda patoloogiat saab kõrvaldada, kui võtate õigeaegselt ühendust meditsiiniasutusega ja läbite täieliku ravikuuri, sealhulgas ravimteraapia, massaaži ja füsioteraapia.
Näonärvi parees on haigus, mis ei ole haruldane. Meditsiiniline statistika on selline, et seda diagnoositakse ligikaudu 20 inimesel 100 tuhandest. Sagedamini areneb see üle 40-aastastel inimestel. Patoloogial pole soolisi piiranguid. See mõjutab võrdse sagedusega nii mehi kui ka naisi. Kolmiknärvi halvatus avastatakse sageli vastsündinutel.
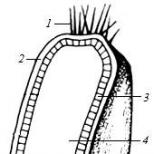
Kolmiknärvi põhiülesanne on näo lihasstruktuuride innerveerimine. Kui see on vigastatud, ei saa närviimpulsid täielikult mööda närvikiudu liikuda. Selle tulemusena lihasstruktuurid nõrgenevad ja ei suuda oma funktsioone täielikult täita. Kolmiknärv innerveerib ka pisara- ja süljenäärmeid, näo epidermise sensoorseid kiude ning keelepinnal paiknevaid maitsmispungasid. Kui närvikiud on kahjustatud, lakkavad kõik need elemendid normaalselt toimimast.
Etioloogia
Näonärvi parees võib toimida kahel viisil - iseseisev nosoloogiline üksus ja inimese kehas juba progresseeruva patoloogia sümptom. Haiguse progresseerumise põhjused on erinevad, seetõttu liigitatakse see nende põhjal:
- idiopaatiline kahjustus;
- sekundaarne kahjustus (edenedes trauma või põletiku tõttu).
Näopiirkonna närvikiudude pareesi kõige levinum põhjus on pea ja kõrvasüljeste piirkonna raske hüpotermia. Kuid haigust võivad esile kutsuda ka järgmised põhjused:
- viiruse patogeenne aktiivsus;
- ülemiste hingamisteede hingamisteede patoloogiad;
- erineva raskusastmega peavigastused;
- närvikiudude kahjustus;
- närvikiu kahjustus näopiirkonna operatsiooni ajal;
Teine põhjus, mis võib pareesi esile kutsuda, on näopiirkonna vereringe rikkumine. Seda täheldatakse sageli järgmiste haiguste korral:
Kolmiknärv on sageli erinevate hambaraviprotseduuride käigus kahjustatud. Näiteks hamba väljatõmbamine, juuretipu resektsioon, abstsesside avamine, juureravi.
Sordid
Arstid eristavad kolmiknärvi pareesi kolme tüüpi:
- perifeerne. Seda tüüpi diagnoositakse kõige sagedamini. See võib avalduda nii täiskasvanul kui ka lapsel. Perifeerse pareesi esimene sümptom on tugev valu kõrvade taga. Reeglina ilmub see pea ühel küljel. Kui te sel ajal palpeerite lihasstruktuure, saate tuvastada nende nõrkuse. Haiguse perifeerne vorm on tavaliselt närvikiudude turse provotseerivate põletikuliste protsesside progresseerumise tagajärg. Seetõttu ei saa aju poolt saadetud närviimpulsid täielikult nägu läbida. Meditsiinilises kirjanduses nimetatakse perifeerset halvatust ka Belli halvatuseks;
- keskne. Seda haigusvormi diagnoositakse mõnevõrra harvemini kui perifeerset. See on väga raske ja raskesti ravitav. See võib areneda nii täiskasvanutel kui ka lastel. Tsentraalse pareesi korral täheldatakse näo lihasstruktuuride atroofiat, mille tagajärjel kõik, mis paikneb nina all, langeb. Patoloogiline protsess ei mõjuta otsaesist ja visuaalset aparaati. Tähelepanuväärne on, et selle tulemusena ei kaota patsient maitset eristada. Palpeerimisel võib täheldada, et lihased on tugeva pinge all. Tsentraalne parees ei avaldu alati ühepoolselt. Võimalik on ka kahepoolne kahjustus. Haiguse progresseerumise peamine põhjus on ajus paiknevate neuronite kahjustus;
- kaasasündinud. Vastsündinutel diagnoositakse kolmiknärvi halvatus harva. Kui patoloogia on kerge või mõõduka raskusega, määravad arstid lapsele massaaži ja võimlemise. Näopiirkonna massaaž aitab normaliseerida kahjustatud närvikiudude toimimist ja normaliseerida ka vereringet selles piirkonnas. Rasketel juhtudel ei ole massaaž tõhus ravimeetod, seetõttu kasutavad arstid kirurgilist sekkumist. Ainult see ravimeetod taastab näopiirkonna innervatsiooni.
kraadid
Arstid jagavad kolmiknärvi pareesi raskusastme kolmeks astmeks:
- valgus. Sel juhul on sümptomid kerged. Kahjustuse lokaliseerimise küljel võib esineda suu kerge moonutus. Haige inimene peab pingutama, et kulmu kortsutada või silmi sulgeda;
- keskmine. Iseloomulik sümptom on lagoftalmos. Inimene ei saa praktiliselt liigutada näo ülemise osa lihaseid. Kui palute tal huuli liigutada või põski välja paisutada, ei saa ta seda teha;
- raske. Näo asümmeetria on väga väljendunud. Iseloomulikud sümptomid on see, et suu on tugevalt moonutatud, kahjustatud poole silm ei saa praktiliselt sulgeda.
Sümptomid

Sümptomite raskusaste sõltub otseselt kahjustuse tüübist, samuti patoloogilise protsessi raskusastmest:
- nasolaabiaalse voldi silumine;
- rippuv suunurk;
- kahjustatud poole silm võib olla ebaloomulikult pärani lahti. Täheldatakse ka lagoftalmost;
- veidi avatud suupoolest voolab vesi ja toit välja;
- haige inimene ei saa oma otsaesist palju kortsuda;
- iseloomulik sümptom on maitse halvenemine või täielik kaotus;
- kuulmisfunktsioon võib patoloogia progresseerumise esimestel päevadel mõnevõrra halveneda. See põhjustab patsiendile suurt ebamugavust;
- pisaravool. See sümptom ilmneb eriti selgelt söögikordade ajal;
- patsient ei saa huult "torusse" tõmmata;
- valu sündroom, mis on lokaliseeritud kõrva taga.
Diagnostika
Arsti patoloogiakliinik ei jäta tavaliselt kahtlust, et patsiendi kolmiknärvi parees areneb. ENT-organite patoloogiate välistamiseks võib patsiendi täiendavalt suunata otolaringoloogi konsultatsioonile. Kui selliste sümptomite põhjust ei saa välja selgitada, võidakse täiendavalt määrata järgmised diagnostikameetodid:
- pea skaneerimine;
- elektromüograafia.
Terapeutilised meetmed
Seda haigust tuleb ravida kohe pärast diagnoosi kindlaksmääramist. Õigeaegne ja täielik ravi on võti näopiirkonna närvikiudude toimimise taastamiseks. Kui haigust eiratakse, võivad tagajärjed olla katastroofilised.
Pareesi ravi peaks olema ainult kõikehõlmav ja sisaldama:
- haiguse provotseeriva teguri kõrvaldamine;
- uimastiravi;
- füsioterapeutilised protseduurid;
- massaaž;
- kirurgiline sekkumine (rasketel juhtudel).
Pareesi ravimite ravi hõlmab järgmiste ravimite kasutamist:
- valuvaigistid;
- dekongestandid;
- vitamiinide ja mineraalide kompleksid;
- kortikosteroidid. Kui patoloogia areneb lapsel, määrake ettevaatusega;
- vasodilataatorid;
- kunstpisarad;
- rahustid.
Füsioterapeutiline ravi:
- Solluxi lamp;
- parafiinravi;
- fonoforees.
Pareesi massaaž on ette nähtud kõigile - vastsündinutest kuni täiskasvanuteni. See ravimeetod annab kõige positiivsemad tulemused kerge kuni mõõduka kahjustuse korral. Massaaž aitab taastada lihasstruktuuride toimimist. Seansid viiakse läbi nädal pärast pareesi progresseerumise algust. Tasub arvestada, et massaažil on spetsiifilised omadused, mistõttu tuleks seda usaldada ainult kõrgelt kvalifitseeritud spetsialistile.
Massaaži tehnika:
- kaelalihaste soojendamine - pead painutama;
- massaaž algab kaelast ja pea tagaosast;
- Masseerida tuleks mitte ainult haiget poolt, vaid ka tervet;
- kvaliteetse massaaži oluline tingimus on see, et kõik liigutused tuleks läbi viia lümfi väljavoolu suunas;
- kui lihasstruktuurid on väga valusad, siis peaks massaaž olema pindmine ja kerge;
- Lümfisõlmede lokaliseerimist ei soovitata masseerida.
Patoloogiat tuleks ravida ainult haiglatingimustes. Ainult sel viisil on arstidel võimalus jälgida patsiendi seisundit ja jälgida, kas valitud ravitaktika puhul on positiivne dünaamika. Vajadusel saab raviplaani korrigeerida.
Mõned inimesed eelistavad traditsioonilist meditsiini, kuid pareesi ei soovitata ainult sel viisil ravida. Neid võib kasutada lisaravina esmasele ravile, kuid mitte individuaalse ravina. Vastasel juhul võivad sellise ravi tagajärjed olla katastroofilised.
Tüsistused
Enneaegse või mittetäieliku ravi korral võivad tagajärjed olla järgmised:
- närvikiudude pöördumatu kahjustus;
- ebaõige närvi taastamine;
- täielik või osaline pimedus.
Näo parees - neuriit, see tähendab näonärvi põletik ja turse. Nakkusliku (herpesviirus, punetised) ja mittenakkusliku iseloomuga neuriit. Parees võib tekkida ägedate või krooniliste haigusseisundite korral, suhkurtõve taustal või isheemilise haiguse korral, mis on tingitud näonärvi verevarustuse häiretest.
Eelsoodumusteks on hüpotermia, hüpertensioon, ateroskleroos, hulgiskleroos, hambaravi ja näotrauma.
Pareesi korral esineb see sageli sünnituse tagajärjel, eriti kui seda kasutatakse.
Näo pareesi sümptomid
Näohalvatus mõjutab enamikul juhtudel ühte näopoolt. Tekib näolihaste tuimus, mis põhjustab
näoilmete raskused, ühe silmalau longus, sülje ja pisaravedeliku eritumine.
Võib esineda söömisraskusi, maitsetundlikkuse häireid, silmade kuivust ja suurenenud tundlikkust helide suhtes. Kõne muutub raskeks ja kahjustatud poolel puudub näoilme. Kõik see ei põhjusta mitte ainult normaalsete igapäevaste funktsioonide olulist häirimist, vaid põhjustab ka emotsionaalseid kannatusi ja patsiendi sotsiaalse elu halvenemist.
Ravi
Enamikul näonärvi neuropaatiatel on soodne prognoos. Täielik taastumine toimub 75% patsientidest, kuid pärast kolmekuulist pareesi taastumisaeg väheneb.
Näonärvi pareesi ravi on rangelt individuaalne. Kergematel juhtudel piisab lihtsast meditsiinilisest ravist ja massaažikuurist. Närvifunktsiooni taastumine toimub aeglaselt, kuni kuus kuud või kauem, sageli on vajadus medikamentoosse ravi ja füsioterapeutiliste protseduuride järele, aeg-ajalt on vajalik ka kirurgiline sekkumine.
Narkootikumide ravi hõlmab kortikosteroidhormoone, millel on võimas põletikuvastane toime, ja viirusevastaseid ravimeid, kui haigus on viirusliku iseloomuga. Vitamiiniteraapia põhineb B-vitamiinide ("Neurovitan", "Neurobeks", "Milgama") kasutamisel. Vajadusel kasutatakse kunstpisaraid või kuivadele silmadele niisutavaid geele.
Füsioteraapia, massaaž ja spetsiaalsed näolihaste harjutused aitavad vältida pikaajalist pareesi. Patsientidele õpetatakse valu ja pingete leevendamiseks lõdvestustehnikaid ja biotagasisidet.
Kirurgiline sekkumine on võimalik juhtudel, kui pärast 2-3-kuulist ravi konservatiivsest ravist paranemist ei ole näha. Teostatakse luukanalis oleva närvi dekompressioon, närvi õmblemine, selle plastiline kirurgia, neurolüüs, näolihaste kontraktuuride korrigeerivad operatsioonid.
Jätkame neuroloogiliste haigustega tutvumist. Ja täna räägime näonärvi pareesist. Haigus areneb mõne päeva jooksul. Sellest tulenev asümmeetria ühel näopoolel ei muuda inimese välimust paremaks. Õigeaegsed ravimeetmed aitavad haigusega kiiresti toime tulla. Sorteerime selle järjekorras.
Mis on näonärvi parees?
Näonärvi parees on närvisüsteemi haigus, mida iseloomustab näolihaste talitlushäired. Reeglina täheldatakse ühepoolset kahjustust, kuid täielik parees pole välistatud. Haiguse patogenees põhineb kolmiknärvi traumast tingitud närviimpulsside ülekande katkemisel.
Peamine sümptom, mis viitab näonärvi pareesi progresseerumisele, on näo asümmeetria või kahjustuse küljel asuvate lihasstruktuuride motoorse aktiivsuse täielik puudumine.
Enamasti on pareesi põhjuseks ülemiste hingamisteede külmetushaigused, kuid haigust provotseerivad ka mitmed muud tegurid, millest räägime edasi.
Selle haigusega neuroloogide patsientide keskmine vanus on umbes 40 aastat, nii mehed kui naised põevad haigust võrdselt sageli ning haigus areneb lapsepõlves.
Näonärv viitab närvidele, mis vastutavad näolihaste motoorse ja sensoorse funktsiooni eest. Selle lüüasaamise tagajärjel ei liigu närviimpulsid vajalikus mahus, lihased nõrgenevad ega suuda enam oma põhifunktsiooni vajalikul määral täita.
Näonärv vastutab ka pisara- ja süljenäärmete, keelel paiknevate maitsepungade ning näo ülemise kihi sensoorsete kiudude innervatsiooni eest. Neuriidi korral on reeglina üks selle harudest seotud patoloogilise protsessiga, nii et haiguse sümptomid on märgatavad ainult ühel küljel.
Milliste sümptomite põhjal saate näonärvi pareesi ära tunda?
Näonärvi pareesi sümptomid jagunevad põhi- ja täiendavateks.
Peamised sümptomid on: näo kallutamine ühele küljele, mõne näoosa osaline liikumatus, seisund, mille korral inimene ei saa ühte silma sulgeda. Samuti täheldatakse sageli kulmude, põskede või suunurkade allapoole vajuvat täielikku liikumatust, sageli tunneb näonärvi pareesi põdeva inimese ära kõneraskuste järgi.
Täiendavad näonärvi pareesi esinemise tunnused hõlmavad pidevat silmade kuivust või vastupidi, liigset pisaravoolu. Peaaegu täielik maitsekaotus, samuti suurenenud süljeeritus. Inimene võib muutuda ärrituvaks, tugevad helid käivad närvidele, suunurgad vajuvad tahes-tahtmata alla.
Kus on kõigi haiguste juured?
Meie maailm on mõne jaoks mitmekesine ja keeruline, teiste jaoks aga lihtne ja suurepärane. Oskus käituda, mõtteid oma tahtele allutada, oma seisundit erinevates olukordades juhtida, õigeid biokeemilisi protsesse käivitada võimaldab inimesel tugevat energiat ja tugevat immuunsust ning seega ka vastupanuvõimet igasugustele haigustele.
Keha terviklikkus hakkab kokku varisema psühho-emotsionaalsete teguritega, mis mõjutavad meid iga päev. Kui inimene teab, kuidas nendega toime tulla, töödeldes kõiki emotsionaalseid tõusu enda jaoks positiivse nihke suunas, suudab ta kergesti reageerida igale ebamugavale olukorrale, püsida hea tervise juures ja lisaks arendada oma energiapotentsiaali.
Vastasel juhul hakkab pöörase elutempo, stressirohkete olukordade mõjul tööl, kodus või teel kogunema negatiivne energialaeng, hävitades järk-järgult inimese energiakest.
Esiteks mõjutab see inimese psühholoogilist tervist, hiljem liigub destruktsioon füüsilisele tasandile, kus hakkavad kannatama siseorganid ja tekivad mitmesugused haavandid.
Mis on näo pareesi põhjus ja millised tegurid aitavad kaasa selle arengule?

Näonärvi parees võib toimida kahel viisil - iseseisev nosoloogiline üksus ja inimese kehas juba progresseeruva patoloogia sümptom. Haiguse progresseerumise põhjused on erinevad, seetõttu liigitatakse see nende põhjal idiopaatiliseks kahjustuseks ja trauma või põletiku tõttu progresseeruvaks sekundaarseks kahjustuseks.
Näopiirkonna närvikiudude pareesi kõige levinum põhjus on pea ja kõrvasüljeste piirkonna raske hüpotermia. Kuid haigust võivad esile kutsuda ka järgmised põhjused:
- lastehalvatus
- herpesviiruse patogeenne aktiivsus
- mumps
- ülemiste hingamisteede hingamisteede patoloogiad
- erineva raskusastmega peavigastused
- keskkõrvapõletikust tingitud närvikiudude kahjustus
- närvikiu kahjustus näopiirkonna operatsiooni ajal
- süüfilis
- tuberkuloos
Teine põhjus, mis võib pareesi esile kutsuda, on näopiirkonna vereringe rikkumine. Seda rikkumist täheldatakse sageli selliste haiguste puhul nagu:
- hulgiskleroos
- isheemiline insult
- hüpertensiivne kriis
- diabeet.
Kolmiknärv on sageli erinevate hambaraviprotseduuride käigus kahjustatud. Näiteks hamba väljatõmbamine, juuretipu resektsioon, abstsesside avamine, juureravi.
Eristatakse järgmisi pareesi tüüpe:
Perifeerne parees
Reeglina algab seda tüüpi parees tugeva valuga kõrva taga või parotiidi piirkonnas. Mõjutatud on üks külg; palpeerimisel on lihased lõtvunud ja täheldatakse nende hüpotoonilisust.
Haigus areneb põletiku mõjul, mis põhjustab närvikiudude turset ja nende kokkusurumist kitsas kanalis, mille kaudu need läbivad. Selle etioloogia järgi tekkivat perifeerset pareesi nimetatakse Belli halvatuseks.
Tsentraalne parees
Selle haigusvormiga on kahjustatud näo alumises osas paiknevad lihased, otsmik ja silmad jäävad normaalsesse füsioloogilisse asendisse, see tähendab, et patsient kortsutab kergesti eesmise voldid, silm toimib täielikult, sulgub ilma vahe ja maitsemuutusi ei täheldata.
Palpatsioonil on näo alaosa lihased pinges, mõnel patsiendil on kahepoolne kahjustus. Näonärvi tsentraalse pareesi põhjuseks on aju neuronite pidev kahjustus.
Kaasasündinud parees
See näonärvi kahjustus moodustab ligikaudu 10% selle patoloogiaga patsientide koguarvust. Kergete ja mõõdukate vormide puhul on prognoos soodne, rasketel juhtudel võib ette näha üht tüüpi operatsiooni.
Näonärvi kaasasündinud anomaaliat tuleb eristada Moebiuse sündroomist, selle patoloogiaga registreeritakse ka teiste keha närviharude kahjustusi.
Kuidas Tiibeti meditsiiniga näonärvi pareesist taastuda?

Keha kiire taastamine Tiibeti meetoditega toimub tänu välise ja sisemise mõju meetoditele. Arvesse võetakse kõike, mis võib kaasa aidata kiirele taastumisele. Siin mängivad olulist rolli ka elustiil ja toitumine.
Teame juba, et "tuule" põhiseadus vastutab närvisüsteemi eest. Ja kuna selle haiguse esinemine on tihedalt seotud närviimpulsside läbimise katkemisega, tähendab see, et haiguse rahustamiseks on vaja taastada tuule harmoonia kehas. See saavutatakse täpselt välise ja sisemise mõju abil.
Pareesi jaoks kasutatavate välismõju meetodite eesmärk on taastada närviimpulsside üleminek lihasstruktuuridesse, normaliseerida psühho-emotsionaalset seisundit, kõrvaldada ummikud ja stimuleerida keha enda immuunjõude haigusele vastu seista. Protseduurid määrab arst, võttes arvesse haiguslugu ja patsiendi vaimse seisundi iseärasusi.
Peamised välismõjud hõlmavad järgmisi protseduure:
- Moksibutsiooniteraapia
- Kiviteraapia
- Tiibeti massaaž
- Vaakumteraapia
- Hirudoteraapia
- Ja teised.
Koos taimsete ravimitega annavad need protseduurid tohutu tervendava efekti ning võimaldavad teil kiiresti valu leevendada ja haigusseisundit leevendada.
Õigesti valitud ravimtaimedel on immunomoduleeriv, antibakteriaalne ja põletikuvastane toime, ühtlustades organismi sisesüsteemide seisundit.
Integreeritud lähenemine on Tiibeti meditsiini aluseks. Ülaltoodud protseduuride välismõju põhjustab järgmist:
- Leevendab põletikku ja turset
- Valusündroom elimineeritakse kiiresti
- Vähendab kahjustatud närvikimbu kokkusurumist
- Verevarustus normaliseerub
- Stagnatsioon elimineeritakse
- Närvikude taastatakse
- Normaalne lihaste aktiivsus taastub
- Näoilmed taastatakse
- Suurendab immuunsust
Tiibeti meditsiin on aidanud paljudel patsientidel kaotatud tervise taastada. Isegi neil juhtudel, kui tavalised arstid keeldusid patsiendist, öeldes, et teda ei saa enam aidata, aitas Tiibeti meditsiin.
Mitte sellepärast, et tal on mingi võlupill, vaid sellepärast, et tal on tohutult palju teadmisi inimloomusest ja selle vastasmõjust selle maailmaga. See kogemus on kogunenud tuhandete aastate jooksul ja on nüüd tänu oma hämmastavatele tulemustele kiiresti populaarsust kogumas.
Ilma kemikaalide, antibiootikumide, valulike protseduuride ja operatsioonideta õnnestub meil inimesed uuesti jalule saada, parandades oluliselt nende seisundit.
Meie juurde tullakse ka haigusi ennetama. Lõdvestuge, laadige lahti oma emotsionaalne seisund, tõstke elujõudu ja taastage energia.
Pärast keerulisi protseduure saavutab inimene pikaks ajaks harmoonia iseenda ja välismaailmaga. Ta lihtsalt hõõgub armastusest, energiast ja elust.
Seega, kui sul on terviseprobleeme, tule kohale, me aitame sind.
Tervist teile ja teie lähedastele!
Belli halvatus (näonärvi neuriit) on näonärvi perifeerne kahjustus, mis tekib teadmata põhjusel (idiopaatiline halvatuse vorm) ja mida iseloomustab näolihaste talitlushäired. See areneb ootamatult ja ilmneb enamikul juhtudel ühel näopoolel.
| RHK-10 | G51.0 |
|---|---|
| RHK-9 | 351.0 |
| HaigusedDB | 1303 |
| MedlinePlus | 000773 |
| e-meditsiin | emerg/56 |
| MeSH | D020330 |
Üldine informatsioon
Avicenna töödes on mainitud näonärvi neuriiti, kuid seda tüüpi halvatust kirjeldas esmakordselt 1821. aastal Šoti anatoom ja füsioloog Sir Charles Bell.
See on kõige levinum perifeerse näonärvi kahjustus.
Belli halvatust täheldatakse igal aastal 16–25 inimesel 100 000 elaniku kohta, see tähendab, et see esineb keskmiselt üks kord iga inimese 60–70 eluaasta jooksul.
Haigus võib ilmneda igas vanuses ja ei sõltu soost. Seda täheldatakse sagedamini inimestel, kes on nõrgestatud gripi või ägedate hingamisteede infektsioonide, diabeedi või raseduse ajal.
Lastel esinevat näonärvi neuriiti täheldatakse tüdrukutel ja poistel võrdse sagedusega. Haiguse levimus on 5-7 juhtu 10 000 kohta.
Haigusjuhtude arv on suurem külmal aastaajal.
Vormid
Nakkuse olemasolu või puudumise põhjal eristatakse näo neuriiti:
- Esmane. Esineb lokaalse hüpotermia korral kõrva- ja kaelapiirkonnas või närvi ebapiisava verevarustuse (isheemia) korral veresoonte probleemide esinemisel.
- Sekundaarne. Seda kutsub esile nakkuse olemasolu (I tüüpi herpesviirus, keskkõrvapõletik, eustahiit, mumps jne).
Sõltuvalt kahjustatud piirkonnast võib Belli halvatus olla:
- Vasakukäeline. Selles vormis on mõjutatud vasakpoolne näonärv.
- Paremakäeline. Mõjutab ainult näo paremat poolt.
- Kahepoolne. See vorm on Belli halvatuse korral haruldane (23% juhtudest), seega on kahepoolne näohalvatus enamikul juhtudel seotud teiste haigustega.
Sõltuvalt haiguse käigust eristatakse:
- äge staadium, mis ei kesta kauem kui 2 nädalat;
- alaäge periood, mille kestus ei ületa 4 nädalat;
- krooniline staadium, mis kestab kauem kui 4 nädalat.
Arengu põhjused
Belli halvatuse põhjust ei ole lõplikult kindlaks tehtud. Praegu on argumendid mitme näo neuriidi etioloogia teooria kasuks:
- Nakkusohtlik. Selle teooria kohaselt areneb näonärvi äge neuriit üldise või lokaalse infektsiooni tagajärjel. Teooriat kinnitab nende patsientide arv, kellel tekkis pärast viirusnakkust Belli halvatus (60% kõigist haigusjuhtudest). Arvatavasti on haiguse põhjuseks I tüüpi herpes simplex viirus, kuna 77% patsientide halvatuse juhtudest tuvastati selle viiruse taasaktiveerumine põlvesõlmes (asub näokanali kõveras). Kuna HSV-1 on populatsioonis laialdaselt esindatud ja tervetel isikutel tuvastati selle esinemine geniikulaarsetes ganglionides ning viirusevastaste ravimite efektiivsuse kohta ei ole piisavalt tõendeid, eeldatakse, et on vaja täiendava teguri olemasolu. mis kutsub esile viiruse taasaktiveerimise ja paljunemise. Potentsiaalseteks patogeenideks loetakse ka nakkusliku mononukleoosi viiruseid, mumpsi, RNA-d sisaldavaid enteroviiruseid (Coxsackie), gripi- ja poliomüeliidi viirusi.
- Lümfogeenne. Aluseks on munajuhas paikneva näonärvi haavatavus - oimusluu püramiidis paiknev munakanal kitseneb kohati ning närvisamba paksus, mis moodustab umbes 70% ristlõikest. kanali pindala, ei vähene. Sel juhul põhjustab põletikulistest protsessidest tulenev emakakaela lümfadeniit regionaalse lümfiringe häireid, takistab lümfi väljavoolu näonärvi ümbritsevatest kudedest ja aitab kaasa mehaanilise surve tekkimisele närvitüvele. Selle teooria kohaselt peetakse näonärvi neuriiti tunneli sündroomiks.
- Pärilik eelsoodumus perekondlike neuriidijuhtude kirjelduste põhjal. Näonärvi kahjustuste perekondlike vormide pärilikkuse autosoom-dominantse tüübi kohta on üksikuid kirjeldusi, kuid haigust põhjustavad tegurid on igal üksikjuhul erinevad (anatoomiliselt kitsas munajuha või stülomastoidne ava, närvi toitvate veresoonte kõrvalekalded, ainevahetushäired). Eelsoodumuseks peetakse ka immuunvastuse tunnuseid.
- Isheemiline (vaskulaarne). Erinevad tegurid põhjustavad veresoonte toonuse häireid ja provotseerivad lülisamba või välise unearteri süsteemi spasmide kalduvust. Spasmid põhjustavad närvitüve isheemiat, selle hilisemat turset ja kahjustusi luukanali kitsas kohas. Näonärvi kokkusurumine tekib kollageenikiudude tõttu, mis kontsentriliselt ümbritsevad närvitüve. Kompressiooni tulemusena ilmneb turse, mis aitab kaasa lümfisoonte ja veenide kokkusurumisele. Seega turse süveneb, tihedas luukanalis areneb närvikiudude degeneratsioon.
Belli halvatuse teket provotseerivad tegurid on järgmised:
- herpes simplex viiruse (I tüüp) taasaktiveerimine;
- süvis ja muud hüpotermiat soodustavad tegurid;
- arteriaalse vereringe häired;
- vigastused, mis tavaliselt tekivad kolju välisosas (võimalik, et kolju luude kahjustus);
- arenguanomaaliad;
- häiritud ainevahetus;
- hingamisteede haigused;
- immuunsuse häired;
- lümfoom või ajukasvaja.
Näonärvi neuriit on võimalik ka hambaarsti alveolaarnärvi anesteesia tulemusena.
Patogenees
Arstid on Belli halvatuse patogeneesi arutanud alates 18. sajandi lõpust, kuid haiguse arengumehhanismi pole veel täielikult kindlaks tehtud, kuna seda tüüpi halvatuse põhjuseid pole selgitatud.
On teada, et näonärvi neuriit tekib siis, kui näonärvi kitsas luukanalis tekib kokkusurumine ja see kokkusurumine kutsub esile närvi turse, kinnijäämise ja isheemia.
Samuti on näonärvi verega varustavate veresoonte laienemine. Mõnikord tuvastatakse kahjustuses mononukleaarne infiltratsioon ja närvi atroofia.
Näonärvi neuriidi ajal on 4 etappi, mis peegeldavad haiguse dünaamikat ja patogeneesi:
- 1. etapp, kus sümptomid järk-järgult suurenevad. Kestab 48 tundi kuni 10 päeva ja vastab turse, ägeda isheemia ja närvikompressiooni tekkele.
- 2. etapp, kus toimub varajane taastumine. Kestab umbes kuu ja seda iseloomustab turse taandareng ja aktiivne funktsiooni taastamine.
- 3. etapp, mille käigus täheldatakse hilist taastumist. Selle etapi kestus (3-4 kuud) on seotud müeliini mittetäieliku ja aeglase taastumisega (närvi kokkusurumisel mõjutavad degeneratiivsed muutused peamiselt müeliini ümbrist). Sellega võib kaasneda näolihaste kontraktuur (kontraktsioon) kahjustatud näopoolel, mis viitab jämedatele muutustele näonärvis.
- 4. staadium, mida iseloomustavad näonärvi neuriidi tagajärjel tekkivad paralüüsi, kontraktuuride ja sünkineesi jääknähtused. Seda staadiumi täheldatakse patsientidel, kellel on pika perioodi jooksul (alates 4 kuud) vähene spontaanne või ravi põhjustatud paranemine.
Sümptomid
Belli halvatus põhjustab äkilist näo jäikust ühel küljel. Pingega ja suutmatusega poolt nägu kontrollida kaasneb selle asümmeetria.
Mõjutatud poolel:
- nasolaabiaalne volt on tasandatud;
- otsmikul kaovad voldid (jäävad tervele poolele);
- silmalaud on pärani lahti, silmalaugusid ei saa kuidagi tihedalt sulgeda;
- võib tekkida sidekesta ärritus ja sarvkesta kuivus;
- Võimalik pisaravool söömise ajal.
Näolihaste aktiviseerimisel on tüüpiline näo kalduvus tervislikus suunas järsult langevast suunurgast ja nina sujuvamast kaldumisest.
Silmalaugude sulgemisel täheldatakse Belli sümptomit (suletud silmalaugude puudumisel on silmamuna ühel küljel ülespoole pööratud ja märgatav on kõvakesta valge triip).
Haiguse sümptomiteks on ka:
- Mõjutatud külje näolihaste nõrkus, mis saavutab maksimaalselt 48 tundi pärast esimeste neuriidi nähtude ilmnemist. See väljendub suutmatus hambaid paljastada, põsed välja paisutada, samuti näovoltide puudumine kahjustatud poolel, kui proovite kulmu kortsutada või kulme üles tõsta.
Patsiendil võib näonärvi neuriidist tingitud valu tunda kõrvataguses piirkonnas (tekib 1-2 päeva enne halvatuse teket) või oimusluu piirkonnas mastoidprotsessi kohas. .
Sõltuvalt närvikahjustuse astmest on võimalik:
- valuliku tundlikkuse ilmnemine tajutavate helide suhtes, mis on tingitud suurenenud kuulmistundlikkusest (hüperakuusia);
- suurenenud tundlikkuse (hüperesteesia) ilmnemine kõrva piirkonnas.
Samuti on maitsetundlikkuse kaotus või vähenemine, mis ei mõjuta keele tagumist piirkonda (1/3).
Näonärvipõletikuga kaasneb mõnel juhul tserebrospinaalvedeliku rakkude arvu kerge suurenemine (kerge pleotsütoos).
Söömise ja diktsiooniga võib esineda raskusi, kuna patsiendid püüavad kasutada ainult tervislikku poolt.
Haiguse ägeda perioodiga kaasneb terve külje näolihaste kompenseeriva hüpertoonilisuse areng.
Näonärvi neuriidi korduv kulg, mida täheldatakse 3,3–13% juhtudest, on raskem, raskesti ravitav ja sellega kaasneb kontraktuuride teke ning harva täheldatakse täielikku taastumist.
Kahepoolset Belli halvatust peetakse kahepoolse näohalvatuse enda ja haiguse korduva kulgemise vahepealseks vormiks, kuna halvatuse sümptomid ilmnevad tavaliselt mõlemal küljel pärast teatud ajavahemikku (ristkorduv vorm). Selle haigusvormiga kaasneb emakakaela lümfadeniit, tõsiste vegetovaskulaarsete patoloogiate esinemine, arteriaalne hüpertensioon või hüpotensioon.
Näonärvi neuriit (sümptomid ja ravi) sõltub suuresti sellest, millist närviosa patoloogiline protsess mõjutab.
Diagnostika
Kuna näonärvipõletikul on selge kliiniline pilt, siis diagnoositakse tavaliselt patsiendi läbivaatus ja haiguslugu.
Läbivaatuse ajal palub arst patsiendil näolihaste kahjustuse määra kindlaksmääramiseks kulmu kortsutada, põsed punnitada, silmad sulgeda ja teha muid sarnaseid toiminguid. Näonärvi neuriidiga kaasneb purje sümptom (väljahingamisel tekib haige poolel põse passiivne turse), silmade sulgemisel ilmneb Belli sümptom ja kogu kahjustatud näopoole nõrkus. täheldatud (insuldi ja ajukasvaja korral täheldatakse peamiselt näo alaosa nõrkust).
Näonärvi kahjustuse astme hindamiseks kasutatakse hiljutise haiguse korral (kuni 3 kuud) sageli K. Rosier' skaalat, mis koosneb halvatuse 4 raskusastmest.
Kasutatakse ka F.M.-meetodit. Farber, võttes arvesse kulmude tõstmise ja vähendamise astme muutusi, huulte pikendamist, silmade sulgemist, kulmurefleksi ja sarvkesta refleksi olemasolu enne ja pärast ravi. See meetod võimaldab teil hinnata haiguse tõsidust ja igas vanuses neuriidi ravi efektiivsust.
1985. aastal kiitis näonärvi häirete komitee heaks kuueastmelise House-Brackmanni näonärvi hindamisskaala, mida kasutatakse näonärvi mittetäieliku parandamise korral, et hinnata:
- lihasnõrkuse aste;
- sümmeetria;
- sünkineesi olemasolu;
- näo kontraktuuride olemasolu.
Kuna sarnaseid sümptomeid täheldatakse ka teiste haiguste puhul (näonärvi supranukleaarsed kahjustused, luumurrud), tehakse selliste patoloogiate välistamiseks radiograafia, CT ja MRI.
Belli halvatuse korral tuvastatakse Schüller-Mayeri järgi tehtud radiograafia kohaselt 84% patsientidest mastoidprotsessi pneumaatiline (suure hulga rakkudega) tüüpi struktuur. Pooltel juhtudel ulatub seda tüüpi struktuur oimuluu peruse osa ülaossa ja põhjustab üksikute õõnsuste väljaulatuvate seinte tõttu munajuha valendiku lokaalset ahenemist. Sama struktuuri saab tuvastada Stenversi järgi tehtud tomograafia abil.
Diferentsiaaldiagnostikaks kasutatakse ka laboratoorseid analüüse, mis võimaldavad 1/3 juhtudest tuvastada valgusisalduse kerget tõusu tserebrospinaalvedelikus (CSF).
Näonärvi funktsioone hinnatakse elektroneuromüograafia (EMG) abil, mis ägeda perioodi uuringute läbiviimisel võimaldab välja selgitada:
- kas näonärvi parees on tsentraalne või perifeerne;
- mõjutab närvi või selle tüve üksikuid harusid;
- millist tüüpi kahjustust täheldatakse (aksonopaatia, demüelinisatsioon, segaprotsess);
- näonärvi taastumise prognoos.
Esimene EMG (näonärvi ja pilgutamisrefleksi uurimine mõlemal küljel) on soovitatav läbi viia haiguse esimesel 4 päeval, teine - 10-15 päeva pärast halvatuse hetke, kolmas - pärast 1,5 - 2 kuud. Vajadusel tehakse täiendavaid uuringuid individuaalselt.
EMG uuringu ajal distaalne latentsus (kiirus, millega impulss toimub alalõua nurga all), M-vastuse amplituud (olenevalt sünkroonist ja põhjustatud lihasmotoorsete üksuste aktiveerimise määrast) ja hinnatakse impulsi läbimise kiirust mööda närvi.
Kui 5.-7. päeval alates haiguse algusest on kaks esimest näitajat normi piires, on prognoos igasuguse raskusastmega kahjustuste korral soodne.
Suurenenud latentsus viitab demüelinisatsiooni protsessile, kuid täheldatud normaalse M-vastuse amplituudi säilimine (või 30% olemasolu võrreldes terve poolega) viitab taastumise võimalusele 2 kuu jooksul.
M-vastuse amplituud 10–30% näitab üsna head, kuid pikemat taastumist (2–8 kuud).
M-vastuse amplituud, mis on terve poolega võrreldes alla 10%, kusjuures impulsi juhtivuse kiirus piki näonärvi erineb terve poole näitajatest 40%, viitab mittetäielikule ja pikaajalisele taastumisele. näolihaste funktsioonid.
2-3 nädala pärast tuvastatud fibrillatsioonipotentsiaal viitab aksonite degeneratsiooni protsessi olemasolule. Sellisel juhul on prognoos ebasoodne - on suur tõenäosus kontraktuuride tekkeks.
Näonärvipõletikku tuleb eristada keskkõrva- või mastoidpõletikust, kroonilistest meningeaalsetest infektsioonidest, Ramsay Hunti sündroomist, Lyme'i tõvest ja hulgiskleroosist.
Ravi
Belli halvatuse raviks võetavad terapeutilised meetmed on mõeldud:
- suurendada vere- ja lümfiringet kahjustatud näoosas;
- parandada näonärvi juhtivust;
- taastada näolihaste funktsioonid;
- vältida lihaste kontraktuuride teket.
Ravi maksimaalset tulemust täheldatakse, kui seda alustatakse õigeaegselt (umbes 72 tundi pärast esimeste sümptomite ilmnemist).
Varajast näonärvipõletikku (1.–10. päev) soovitatakse ravida glükokortikoididega, mis vähendavad munajuha turset. Kõige sagedamini on ette nähtud prednisoon, mida võetakse esimese 5 päeva jooksul annuses 60-80 mg päevas ja seejärel vähendatakse annust järk-järgult, kuni see 3-5 päeva pärast täielikult katkestatakse. Deksametasooni näonärvi neuriidi korral kasutatakse annuses 8 mg päevas 5 päeva jooksul. Ravim katkestatakse nädala jooksul. Glükokortikoide võetakse samaaegselt kaaliumipreparaatidega. Hormonaalsed ravimid põhjustavad enamikul juhtudel (72–90%) märkimisväärset paranemist või taastumist ning kontraktuurid ei arene.
Samaaegselt hormonaalsete ravimitega on soovitatav kasutada:
- viirusevastased ravimid (efektiivsed herpese ravis Zoviraxi või Acyclovir'iga);
- antioksüdandid (alfa-lipoehape);
- diureetikumid (glütserool, furosemiid, triampur);
- vasodilataatorid (komplamiin, nikotiinhape, teonikool);
- B vitamiinid.
Valu ja põletiku esinemisel on ette nähtud valuvaigistid.
Kuna neuriit kulgeb lapsepõlves sageli korduvalt, hõlmab näo neuriidi ravi lastel:
- glükokortikoidravi (prednisolooni kasutatakse 1 mg/kg päevas 7–10 päeva jooksul);
- ägedal perioodil madala molekulmassiga dekstraani preparaadid ja dehüdreerivad ravimid (L-lüsiinestsinaat, Lasix), mida manustatakse parenteraalselt;
- vasoaktiivsed ravimid (actovegin, trental);
- neurometaboolsed ravimid (berlition, espalipon, tiogamma);
- B vitamiinid.
Näonärvi neuriit raseduse ajal tekib tavaliselt esimesel trimestril, samuti pärast lapse sündi. Raviks on ette nähtud lühike kortikosteroidide, vitamiinide B1 ja B12 kuur, massaaž, füsioteraapia, dibasooli ja amidopüriini võimalik kasutamine.
Belli halvatuse ravi haiguse algstaadiumis hõlmab ravi järgmises asendis:
- Magamise ajal on soovitatav lamada kahjustatud küljel.
- Istuge kogu päeva jooksul vähemalt 3 korda 10 minutit, kallutage pea valutavale küljele, toetades käele (käsi toetub küünarnukile ja pea käe tagaküljele).
- Püüdke kinniseotud salli abil taastada näo sümmeetriat (terve külje lihased tõmmatakse alt üles haige poole suunas).
Näonärvi neuriidi füsioteraapiat kasutatakse ka närvi regeneratsiooni kiirendamiseks ja selle juhtivuse taastamiseks. Selleks kasutatakse esimesel nädalal kontaktivaba soojust (Minin lamp) ja pärast haiguse 5. päeva on ette nähtud:
- Termilised protseduurid mõlemal pool nägu. Võimalik on kasutada parafiini, osokeriidi ja muda aplikatsioone.
- Ultraheli hüdrokortisooniga mastoidpiirkonnas.
Enamasti on nõelravi hea toime, kuid näonärvi neuriidi nõelravi ei tehta samaaegselt füsioterapeutiliste protseduuridega. Funktsioonid hakkavad taastuma 2-3 protseduuri järel ja kuur on 10 protseduuri.
Haiguse teisest nädalast algab massaaž ja harjutusravi ning 2. nädala lõpuks kasutatakse galantamiini, proseriini ja dibasooli aplikatsioone ning fonoforeesi hüdrokortisooni abil. Antikoliinesteraasi ravimite kasutamine ei ole alati õigustatud (pika neuriidi käigus aitab see kaasa kontraktuuri tekkele). Haiguse hilisemates staadiumides kasutatakse Bergonieri järgi galvaanilisi poolmaske.
Näonärvi neuriidi harjutusravi peaks hõlmama järk-järgult suurenevat koormust.
Näonärvi neuriidi ravivõimlemine toimub peegli ees. Seda saab teha pärast termilisi protseduure. Kui kahjustatud poolel on raskusi kindlaksmääratud liigutuste reprodutseerimisel, on võimalik kasutada närvi väljumiskoha galvaniseerimist katoodiga - voolu läbimine hõlbustab näo liigutuste taasesitamist. Näonärvi neuriidi harjutusi tehakse:
- istuvas või seisvas asendis;
- pärast lihaste lõdvestamist (eriti tervislikul küljel);
- tervele ja haigele poolele korraga - et liigutused oleksid võimalikult sümmeetrilised.
Terve külje näonärvi neuriidi võimlemine toimub piiratud liikumisulatusega. Mõjutatud poolel tehakse liigutusi käega. Patsient peaks 5-10 korda:
- kortsutage oma otsaesist;
- sule silmad;
- kulmu kortsutama;
- imeda õhku läbi nina;
- pilgutage iga silmaga kordamööda;
- tee oma ninaga liigutusi, mis kujutab rahulolematust;
- paljad hambad;
- naeratus suunurgast (irve);
- tõmmake põsed suuõõnde;
- pahvige oma põsed välja;
- liigutage alumine lõualuu küljele;
- teha keelega liigutusi suuõõnes;
- loputage suud õhuga;
- loputage suud sooja veega;
- venitage huuled "toruks";
- vile;
- hääldage tähti B, P, M, X, C;
- hääldada täishäälikuid.
Näonärvi neuriidi näovõimlemist tehakse kaks korda päevas üldtugevdavate harjutuste vahel. Sel juhul pööratakse tähelepanu hingamisharjutustele, millel on kõnehäirete esinemisel suur tähtsus.
Näonärvi neuriidi korral on efektiivne ka näomassaaž, mida on soovitatav teha pindmiste kergete liigutustega enne harjutuste sooritamist.
Näonärvipõletiku massaaž sisaldab:
- otsaesise piirkond;
- silmakoobaste piirkond (pilk on suunatud alla, terve silm on suletud ja haige silm on kergelt peopesaga kaetud);
- nina ja parotiidpiirkonna tiivad;
- perioraalne piirkond ja lõua piirkond (liigutusi tehakse suu keskosast lõualuu nurgani);
- kaela eesmine pind;
- pea kalded;
- pea liigutamine ringis (ei soorita vanemad inimesed).
Ligikaudu 2,5 kuu pärast, kui taastumine on mittetäielik, määratakse lidaas ja biostimulandid ning kontraktuuride ilmnemisel lõpetatakse antikoliinesteraasi ravimite ja stimulantide kasutamine.
Kaasasündinud patoloogia või näonärvi täieliku rebendi (trauma) korral on näidustatud kirurgiline ravi.
Biofeedback näonärvi neuriidi korral ei anna olulisi parandusi (vaatlusandmetel), kuid ei avalda negatiivset mõju.
Vajalik on ka silmahooldus, mis hõlmab:
- kunstpisaravedeliku tilgutamine silma iga 2 tunni järel;
- prillide kandmine ja niiske plaastri paigaldamine silmale;
- kasutades öösel spetsiaalset silmamäärimissalvi.
Prognoos
Belli halvatuse prognoos on enamikul juhtudel soodne - umbes 75% paraneb täielikult ja tüsistuste esinemine on seotud kaasuva patoloogiaga (herpese, kõrvapõletiku või mumpsi esinemine).
Näonärvi neuriitiga kaasneb 20-30% juhtudest kontraktuuri teke.
Ebasoodsate prognostiliste märkide hulka kuuluvad:
- täielik näohalvatus;
- kahjustuse proksimaalne tase (väljendub hüperakuusia, kuiva silmaga);
- kõrva taga valu;
- suhkurtõbi;
- näonärvi tõsine degeneratsioon (EMG tulemused).
Prognoos on ebasoodne haiguse puhul, mis kestab kauem kui 3 nädalat (ilma märgatavat paranemist) ja patsientidele, kes haigestuvad pärast 60. eluaastat.
Laste puhul on prognoos üldiselt soodne, kuid kui patoloogilises protsessis on haaratud haige poole kolmiknärv ja terve poole näonärv, on oht haigestuda korduvasse haigusvormi.
Võimalikud tüsistused
Näonärvi neuriidi tagajärjed kontraktuuridena ilmnevad 4-6 nädalat pärast haiguse algust, kui õigeaegset ja adekvaatset ravi ei toimu ning kaasnevad patoloogiad.
Haiguse võimalikud tüsistused esinevad rasketes neuriidi vormides ja hõlmavad:
- sünkinees, mis tekib närvikiudude ebaõige kasvu korral, mis põhjustab mõne lihase tahtmatut liikumist, kui proovite teisi kasutada;
- näonärvi pöördumatu kahjustus;
- osaline või täielik nägemiskaotus, mis on põhjustatud silmalaugude sulgemise võimetusest tingitud silmade kuivusest.
On teatatud, et näo neuriit on seotud insuldi suurenenud riskiga.
Ärahoidmine
Näonärvi neuriidi ennetamine seisneb hüpotermia ja vigastuste ennetamises, kõrvahaiguste ja teiste nakkushaiguste piisavas ravis.
Haiguse ägedal perioodil on kudede ja lihaste ülevenimise ennetamiseks näokudede fikseerimine kleepuvate krohviribadega.
Massaaž näonärvi neuriidi korral
Näonärvi halvatus(näohalvatus ehk Belli halvatus) on näolihaste äkiline nõrkus, mis tuleneb näonärvi kahjustusest.
Selle seisundi korral on lihaste liikumine ühel näopoolel tavaliselt häiritud.
Patsiendi naeratus võib moonduda ja üks silm võib olla suletud.
Ameerika ekspertide sõnul esineb Belli halvatus 20-30 inimesel 100 000 elaniku kohta. Näo halvatus on võrdselt levinud nii meestel kui naistel. Haigus võib tekkida igas vanuses, patsientide keskmine vanus on 40 aastat.
Belli halvatuse täpne põhjus pole teada. Halvatus tekib näonärvi põletiku tagajärjel, mis kontrollib paljusid näolihaseid. See haigus võib olla reaktsioon varasematele viirusnakkustele.
Enamiku inimeste jaoks on näo halvatus ajutine probleem. Seisund paraneb tavaliselt mõne nädala pärast ja täielik taastumine toimub mõne kuu pärast. Väikesel protsendil inimestest jäävad sümptomid terveks eluks. Näo halvatus võib korduda.
Näo halvatuse põhjused
Haiguse põhjused pole teada, kuid eksperdid seostavad seda varasemate viirusnakkustega.Viiruslikud infektsioonid, mis on seotud Belli halvatusega:
Herpes (herpes simplex viirus).
. Tuulerõuged ja vöötohatis (Varicella zoster viirus).
. Ägedad hingamisteede viirusinfektsioonid (adenoviirus).
. Nakkuslik mononukleoos (Epstein-Barri viirus).
. Tsütomegaloviiruse infektsioon (CMV).
. Coxsackie viiruse põhjustatud infektsioon.
. Gripp (B-tüüpi viirus).
. Punetised.
Riskitegurid
Kõige sagedamini esineb Belli halvatus järgmistel inimrühmadel:Rasedad naised (3. trimestril või vahetult pärast sünnitust).
. Patsiendid, kes kannatavad sageli viirusnakkuste all.
. Eakad inimesed, kellel on nõrgenenud immuunsüsteem.
Mõnel patsiendil, kellel on korduvad näohalvatuse episoodid, on selle haiguse perekonnas esinenud. Nendel juhtudel kahtlustatakse Belli halvatuse geneetilist kalduvust.
Näo halvatuse sümptomid
Haiguse sümptomid ilmnevad äkki. Näo halvatus mõjutab tavaliselt ühte näopoolt. Harvadel juhtudel võib halvatus olla kahepoolne.Sümptomid võivad hõlmata järgmist:
Kiiresti arenev ühe näopoole nõrkus või halvatus.
. Raskused näoilmetes, viltune naeratus.
. Suurenenud helitundlikkus ühel küljel.
. Ühe silmalau longus.
. Valu kõrvas kahjustatud poolel.
. Lõualuu valu
. Peavalu.
. Häiritud sülje ja pisaravedeliku tootmine.
. Maitsetundlikkuse häire.
Millal peaksite arsti poole pöörduma?
Kui teil tekib lihaste halvatus või näo moonutus, peate viivitamatult pöörduma arsti poole. See võib viidata insuldile! Ainult arst saab määrata teie sümptomite täpse põhjuse.Näo halvatuse tüsistused
Kergetel juhtudel kaob Belli halvatus peaaegu täielikult mõne nädala jooksul, kuid võivad tekkida ka tüsistused:Pikaajaliste tagajärgedega näonärvi pöördumatu kahjustus – halvatuse sümptomid võivad kesta kogu elu.
. Närvikiudude ebaõige taastamine, mis põhjustab tahtmatuid lihaste kokkutõmbeid (sünkinees). Näiteks inimene naeratab, kuid samal ajal sulgub ta silm.
. Osaline või täielik pimedus silma küljelt, mis ei sulgu. Suutmatus silma sulgeda põhjustab sarvkesta - silma kaitsva membraani - kuivust ja kahjustamist.
Näo halvatuse diagnoosimine
Näolihaste nõrkuse ilmnemisel tuleb välistada paljud võimalikud põhjused, sealhulgas Lyme'i tõbi (borrelioos) ja peakasvajad. Need võivad põhjustada sarnaseid sümptomeid, maskeerides end idiopaatiliseks näohalvatuseks.Kui teie sümptomite põhjus ei ole selge, võib arst määrata järgmised testid:
Elektromüograafia (EMG). See test kinnitab närvikahjustust ja määrab selle raskusastme. EMG hindab näolihaste elektrilist aktiivsust vastuseks stimulatsioonile ning mõõdab ka elektriliste impulsside kiirust piki närvikiude.
. Pea skaneerimine. Näonärvi kokkusurumise põhjuse väljaselgitamiseks võib osutuda vajalikuks röntgenikiirgus, CT-skaneerimine ja magnetresonantstomograafia. Sellised põhjused võivad olla peakasvajad või koljuluumurrud.
Näo halvatuse ravi
Enamik patsiente taastub täielikult. Kuid mõned ei vaja isegi mingit ravi (minimaalsed kodused meetmed).Pole olemas ühte ravi, mis sobiks kõigile patsientidele. Sõltuvalt olukorrast võib arst soovitada ravimeid või füsioteraapiat. Harvadel juhtudel võib osutuda vajalikuks kirurgiline ravi.
1. Narkootikumide ravi:
Kortikosteroidhormoonid nagu prednisoloon. Nendel ainetel on võimas põletikuvastane toime. Need leevendavad näonärvi põletikku, mis aitab patsiendil taastada kontrolli lihaste üle. Need ravimid toimivad kõige paremini, kui neid manustatakse haiguse esimestel päevadel.
. Viirusevastased ravimid nagu atsükloviir (Zovirax) või valatsükloviir (Valtrex). Need ravimid peatavad haigusi põhjustada võivate viiruste paljunemise. See ravi on ette nähtud ainult raske halvatuse korral.
2. Füsioteraapia.
Halvatud lihased võivad järk-järgult lüheneda, põhjustades püsivaid kahjustusi. Füsioteraapia, massaaž ja spetsiaalsed näolihaste harjutused aitavad vältida pikaajalisi tagajärgi.
3. Kirurgiline ravi.
Varem kasutati läänes laialdaselt dekompressioonoperatsiooni, mis leevendab ümbritseva koe (luu) survet põletikulisele närvile. Tänapäeval lääne eksperdid selliseid operatsioone ei soovita, sest need on seotud suure näonärvi kahjustuse ja pöördumatu kuulmislangusega. Harvadel juhtudel on Belli halvatuse väiksemate tüsistuste korrigeerimiseks soovitatav kasutada plastilist kirurgiat.
Näohalvatuse kodused ravimeetodid hõlmavad järgmist:Kaitske silmi, mida patsient ei saa sulgeda. Sellistel juhtudel on hädavajalik kasutada kunstpisaraid või niisutavaid geele, sest ilma pilgutamata võivad silmad kuivada ja põletikuliseks muutuda. Päeval tuleks kanda tuule ja tolmu eest kaitsvaid prille, öösel aga kindlasti sidet.
. Käsimüügi valuvaigistid. Aspiriin, ibuprofeen, paratsetamool või naprokseen võivad aidata teil valu juhtida. Need ravimid on tavaliselt hästi talutavad ja on seetõttu apteekides saadaval ilma arsti retseptita. Nende kasutamise piirangute osas pidage nõu oma apteekri või arstiga.
. Rakenda niiske kuumus. Teine kasulik abinõu on soojas vees leotatud riidetükk. Mõnikord aitab see näovalu leevendada.
Alternatiivsed ravimeetodid:
Lõõgastustehnikad. Mõnede jooga- ja meditatsioonitehnikate õppimine võib aidata leevendada valu ja pingeid.
. Nõelravi või nõelravi. Nõelraviarst kasutab juuksepeenikesi nõelu, mis torgatakse keha kindlatesse refleksipunktidesse. See võib leevendada valu.
. Biotagasiside tehnika. See meetod põhineb mõtete abil oma keha üle kontrolli harjutamisel. Meetod nõuab pikka ja rasket treenimist spetsiaalsel arvutil, kuid lõpuks võimaldab see reguleerida valu ja parandada kontrolli oma lihaste üle.
. Vitamiiniteraapia. Mõned eksperdid soovitavad närvikahjustuste raviks vitamiini B6, B12 ja mikroelementi tsinki. Nõukogude-järgsetes riikides ja Euroopa riikides on saadaval ametlikult heaks kiidetud ravimid B-vitamiinide baasil (Neurorubin, Neurovitan, Neurobeks, Milgama jne).
Konstantin Mokanov