Äge kurgupõletik. Neelu ägedad põletikulised haigused: sümptomid, ravi, nähud, põhjused. Krooniliste ENT-haiguste tüübid - larüngiit
Äge farüngiit on neelu kõigi osade limaskesta äge põletik. See haigus on sagedamini samaaegne viirusliku ja mikroobse etioloogiaga hingamisteede infektsioonidega (gripp, adenoviirus, kokk).
Patsient kaebab valulikkust või valutunnet neelus, higistamist, kuivust, hääle kähedust ning uurimisel on neelu kõikide osade limaskestade hüperemia, viskoosse lima kogunemine tagaseinale, mõnikord hemorraagilise iseloomuga.
Üldised sümptomid – nõrkus, palavik, ebamugavustunne – on tingitud põhihaigusest. Ägeda farüngiidi raviks soovitatakse õli-balsamilisi ninatilku, võrdsetes kogustes astelpaju-, vaseliini- ja mentooliõlide segu 3-5 korda päevas, soojad leeliselised inhalatsioonid, neelu limaskesta määrimine Lugoli lahusega glütseriinil, valuvaigistid või aspiriin.
Ägeda farüngiidi diferentsiaaldiagnostika viiakse läbi difteeria, sarlakid, leetrite, punetiste ja muude nakkushaigustega.
Stenokardia on kurgumandlite ja neelu limaskesta äge põletik.
Kliiniliste andmete ja farüngoskoopilise pildi järgi jaguneb stenokardia katarraalseks, follikulaarseks, lakunaarseks, haavandilis-membraanseks ja nekrootiliseks.
Stenokardia on levinud mittespetsiifiline, valdavalt streptokokkide etioloogiaga nakkav-allergiline haigus, mille puhul lokaalsed põletikulised muutused avalduvad enim neelu lümfadenoidkoes, kõige sagedamini mandlites ja piirkondlikes lümfisõlmedes.
Kliiniliselt avaldub katarraalse, follikulaarse ja lakunaarse tonsilliidi kujul.
Mittespetsiifiline stenokardiaMittespetsiifiline stenokardia - katarraalne, kui kahjustatud on ainult mandlite limaskest, follikulaarne - folliikulite mädane kahjustus, lacunar - mäda koguneb lünkadesse. Seda põhjustab tavaliselt A-rühma streptokokk.
Siiski on pneumokokkide tonsilliit, stafülokoki tonsilliit ja tonsilliit, mille etioloogias peitub segatud kokkide floora. Selle kurguvalu mitmesugused vormid on epideemilise streptokoki põhjustatud seedetrakti kurguvalu. Mikroob tuuakse sisse reeglina juhul, kui hoolimatute töötajate poolt toiduvalmistamistehnoloogiat rikutakse.
Katarraalne stenokardia see mõjutab mandlite ja kaare limaskesta, samal ajal kui täheldatakse neelu nende osade hüpereemiat, kuid reidid puuduvad.
Patsient märgib valu allaneelamisel, põletust neelus. Sellel on bakteriaalne või viiruslik etioloogia. Temperatuur on subfebriil, palavik on harvem.
Piirkondlikud lümfisõlmed võivad olla mõõdukalt suurenenud. Haigus kestab 3-5 päeva. Ravi - loputamine soodaga, salvei, mandlite määrimine jood-glütseriiniga, aspiriini sissevõtmine.
Katarraalset stenokardiat tuleb eristada ägedast farüngiidist, mille puhul on kahjustatud kogu neelu limaskest, eriti selle tagasein.
Follikulaarne ja lakunaarne tonsilliit on põhjustatud samadest patogeenidest ja on sarnased nii kliiniliselt kui ka organismi üldisel reaktsioonil ja võimalikel tüsistustel. Erinevus seisneb mandlite löökide erinevas vormis.
Follikulaarse stenokardia korral tekib folliikulite mädanemine ja surnud valged verelibled paistavad läbi limaskesta. Lakunaarse stenokardia korral algab põletik lünkadest, kuhu koguneb mäda, mis väljub seejärel lünkadest mandlite pinnale.
1-2 päeva pärast levivad reidid üle kogu mandlite pinna ja enam ei ole võimalik eristada kahte tüüpi tonsilliidi. Patsiendid tunnevad allaneelamisel tugevat valu, ebamugavustunnet kurgus, keelduvad toidust.
Emakakaela lümfisõlmed on järsult suurenenud, temperatuur tõuseb 39 ja isegi 40 ° C-ni.
2. - 3. päeval tehakse difteeria diferentsiaaldiagnoos. Juba esimesel läbivaatusel peab patsient võtma difteeriabatsilli määrdumise, proovima hambakattu eemaldada vatiharjaga.
Kui naast eemaldatakse, räägib see stenokardia kasuks, kui seda on raske eemaldada ja selle asemele jääb verejooksu erosioon, on see tõenäoliselt difteeria.
Kahtluse korral on vaja kasutusele võtta antidifteeria seerum.
Follikulaarse ja lakunaarse tonsilliidi ravi seisneb neelu loputamises, emakakaela poolalkoholikompressis, valuvaigistite, desensibiliseerivate ainete (difenhüdramiin, suprastin, tavegil) ja laia toimespektriga antibiootikumide intramuskulaarne määramine. Patsientidele soovitatakse säästvat dieeti.
Adenoviiruse põhjustatud stenokardia, kulgeb difuusse ägeda farüngiidi vormis, kuigi sellega võivad kaasneda rünnakud mandlitele. Adenoviirusnakkuse puhul on tüüpiline lümfisõlmede laialt levinud kahjustus ja väga sagedane kombinatsioon konjunktiviidiga.
See kehtib eriti 3. tüüpi adenoviiruse kohta, mis põhjustab farüngo-konjunktiivi palavikku. Sarnase pildi annab gripiviirus, kuid 10-12% juhtudest võib seda kombineerida streptokoki tonsilliidiga.
Teise lokaliseerimise mandlite äge põletik. Keelemandli stenokardial on iseloomulikud sümptomid - valu sügavas neelus, mis suureneb järsult, kui proovite keelt välja ajada.
Diagnoos tehakse kaudse larüngoskoopia abil kõripeegli abil.
Nina-neelu mandli stenokardia. Valu on lokaliseeritud ninaneelus, ninast eraldub paks limane eritis, täheldatakse ägedat nohu. Tagumise rinoskoopiaga on näha tsüanootilise värvi turset mandlit, mõnikord koos haarangutega voolab neelu tagaosa alla paks lima.
Stenokardia kui levinud nakkushaiguste sündroomStenokardia sarlakite palavikuga võib toimida teisiti. Kõige sagedamini on see katarraalne ja lakunaarne stenokardia.
Sarlakite klassikalise kulgemise korral on neelu ümbermõõdul iseloomulik pehme suulae punetus, mis ei ulatu pehmesuulaest kaugemale, kaela lümfisõlmede turse ja valkjas paks kate keelel, millele järgneb selle puhastamine, kui keel omandab erksa värvuse.
Diagnoosimiseks on vaja arvesse võtta kõiki haiguse sümptomeid, eriti mastoidprotsessi piirkonnas esinevat skarlatinaalset löövet ja jäsemete painutuspindu.
Sarlakite palaviku rasked vormid esinevad järgmisel kujul:
1) pseudomembranoosne stenokardia koos fibrinoosse eksudaadi moodustumisega, mis on laialt levinud mandlite, neelu, ninaneelu ja isegi põskede limaskestal paksu hallika kile kujul, mis on tihedalt aluskoe külge joodetud. Esineb neeluümbermõõdu hele hüperemia, lööve ilmneb juba haiguse esimesel päeval. Selle sarlaki vormi prognoos on ebasoodne;
2) haavandiline nekrootiline stenokardia, mida iseloomustab hallikate laikude ilmumine limaskestale, mis muutuvad kiiresti haavanditeks. Võib esineda sügavaid haavandeid, millega kaasneb pehme suulae püsivate defektide moodustumine. Külgmised emakakaela lümfisõlmed on mõjutatud ulatuslikust põletikust;
3) gangrenoosne tonsilliit, mis on haruldane. Protsess algab määrdunud halli naastu ilmumisega mandlitele, millele järgneb sügav koe hävimine kuni unearteriteni.
Stenokardia difteeriaga võib esineda erinevates kliinilistes vormides. Difteeriaga ulatuvad naastud kaarest kaugemale. Stenokardia korral on patognomooniline mandlite sees reidide jaotumise range piir. Kui reidid levivad kaarest kaugemale, peab arst kahtluse alla seadma mittespetsiifilise tonsilliidi diagnoosi. On olemas lihtne diagnostiline test. Naast eemaldatakse mandlilt spaatliga ja lahustatakse klaasis külmas vees.
Kui vesi muutub häguseks, tahvel lahustub, siis on tegemist kurguvaluga. Kui vesi jääb selgeks ja naastude osakesed on pinnale kerkinud, on tegemist difteeriaga.
Stenokardia koos leetritega kulgeb katarri maski all prodromaalperioodil ja lööbe ajal.
Teisel juhul ei tekita leetrite diagnoosimine raskusi, prodromaalperioodil on vaja jälgida leetrite enanteemi tekkimist punaste täppide kujul kõvasuulae limaskestal, samuti Filatov-Kopliku laike põskede sisepinnal stenoni kanali avanemisel. Stenokardia kulg leetrite punetistega on sarnane leetritega.
Stenokardia koos gripiga kulgeb samamoodi nagu katarraalne, kuid difuusne hüperemia haarab mandlid, kaared, keele, neelu tagaseina.
erysipelas on tõsine haigus, mis esineb sageli koos näo punetusega. See algab kõrge temperatuuriga ja sellega kaasneb tugev valu allaneelamisel. Limaskest on värvunud erkpunaseks, järsult väljendunud punetavate piiridega, tundub, et see on turse tõttu lakitud.
Stenokardia tulareemiaga algab ägedalt - külmavärinad, üldine nõrkus, näo punetus, põrn suurenemine.
Diferentsiaaldiagnostika jaoks on oluline kontakti loomine näriliste (vesirotid, koduhiired ja hallhiired) või verdimevate putukatega (sääsed, kärbsed, puugid).
Stenokardia koos tulareemiaga tekib enamikul juhtudel, kui nakatunud on seedimine - vee ja toidu joomisel pärast 6-8-päevast inkubatsiooniperioodi nakatunud patsiendil.
Teine diferentsiaaldiagnostiline märk on buboide moodustumine - kaela lümfisõlmede paketid, mis mõnikord ulatuvad kanamuna suuruseni.
Lümfisõlmed võivad mädaneda. Neelu pilt võib meenutada katarraalset või sagedamini membraanset stenokardiat, mis on ekslikult diagnoositud difteeriaks.
Stenokardia koos verehaigustegaMonotsüütiline stenokardia(nakkuslik mononukleoos või Filatovi tõbi) võib kliiniliselt kulgeda mitmel erineval viisil - katarraalsest haavandilise nekrootilisuseni. Selle haiguse etioloogiat ei ole täielikult välja selgitatud. Kliiniliselt: maksa ja põrna suurenemine (hepatolienaalne sündroom), tihendatud ja puudutamisel valulike lümfisõlmede esinemine (emakakaela, kuklaluu, submandibulaarne, aksillaarne ja kubemepõletik ning isegi polülümfadeniit).
Patognoomiline sümptom on ebatüüpiliste mononukleaarsete rakkude ilmumine perifeerses veres.
Agranulotsüütiline stenokardia seotud granulotsüütide täieliku või peaaegu täieliku kadumisega perifeerses veres koos monotsüütide ja lümfotsüütide säilimisega raske leukopeenia taustal. Haiguse etioloogiat ei ole välja selgitatud, seda peetakse polüetioloogiliseks. Seda haigust seostatakse selliste ravimite nagu analgiin, püramidoon, antipüriin, fenatsütiin, sulfoonamiidid, antibiootikumid, klooramfenikool, Enap, ülemäärase ja kontrollimatu kasutamisega.
Kliiniline pilt on tavaliselt raske ja koosneb ägeda sepsise ja nekrootilise tonsilliidi sümptomitest, kuna neelus elavad mikroobid kuuluvad oportunistlikusse floora ja leukotsüütide kaitse väljalülitamisel ja muudel ebasoodsatel asjaoludel muutuvad nad patogeenseks ning tungivad kudedesse ja verre. Haigus on raske, kõrge palavikuga, stomatiidi, gingiviidi, ösofagiidiga. Maks on suurenenud. Diagnoos tehakse vereanalüüsi põhjal: raske leukopeenia, alla 1000 leukotsüüdi 1 mm 3 vere kohta, granulotsüütide puudumine. Prognoos on tõsine sepsise, kõriturse, neelu kudede nekroosi ja raske verejooksu tõttu. Ravi seisneb võitluses sekundaarse infektsiooniga – antibiootikumide, vitamiinide määramine, kurguhooldus (loputamine, määrimine, niisutamine antiseptiliste, kokkutõmbavate, balsamico lahustega), leukotsüütide massi intravenoosne transfusioon. Selle haiguse prognoos on üsna tõsine.
Seedetrakti toksiline aleukia Iseloomulik on see, et erinevalt agranulotsütoosist, kui perifeersest verest kaovad ainult granulotsüüdid (neutrofiilid, eosinofiilid), puudutab kadumine kõiki leukotsüütide vorme. Haigus on seotud spetsiaalse seene allaneelamisega, mis paljuneb põldudel koristamata jäetud ületalvinud teraviljades ja sisaldab väga mürgist ainet - täppi, millest isegi väga väike kogus põhjustab kontaktkahjustusi kudede nekroosi kujul, hemorraagilisi haavandeid, mis mõjutavad kogu seedekulglat, ja isegi väljaheidete teket.
Mürk on kuumakindel, mistõttu jahu kuumtöötlemine (küpsetiste, leiva küpsetamine) selle mürgisust ei vähenda.
Neelu küljelt väljendub nekrootiline kurguvalu, kui mandlid näevad välja nagu hallid määrdunud kaltsud ja suust eraldub terav iiveldav lõhn.
Leukotsüütide arv perifeerses veres on kuni 1000 või vähem, granulaarsed leukotsüüdid aga puuduvad täielikult. Iseloomustab kõrge palavik, hemorraagilise lööbe ilmnemine. Varajases staadiumis ravi hõlmab maoloputust, klistiiri, lahtisti määramist, säästvat dieeti, soolalahuse intravenoosset infusiooni koos vitamiinide, hormoonide, glükoosi, vereülekande, leukotsüütide massiga.
Stenokardia ja nekroosi staadiumis on ette nähtud antibiootikumid. Haiguse teravate kliiniliste ilmingute korral on prognoos ebasoodne.
Stenokardia ägeda leukeemia korral esinevad erineva raskusastmega sõltuvalt leukeemia staadiumist. Kurguvalu (tavaliselt katarraalne) kulgeb suhteliselt soodsalt, algab näilise heaolu taustal ja ainult vereanalüüs võimaldab kahtlustada ägedat leukeemiat haiguse selles varases staadiumis, mis taas tõestab kurguvalu jaoks kohustuslikku vereanalüüsi.
Arenenud leukeemiaga stenokardia, kui vere leukotsüütide arv ulatub 20 000-ni või rohkem ja erütrotsüütide arv langeb 1-2 miljonini, on stenokardia ülimalt raske haavandiliste nekrootiliste ja gangrenoossete vormide kujul, millega kaasneb kõrge palavik ja raske üldine seisund. Liituvad ninaverejooksud, hemorraagia elundites ja kudedes, kõigi lümfisõlmede suurenemine. Prognoos on ebasoodne, patsiendid surevad 1–2 aasta pärast. Stenokardia ravi on sümptomaatiline, lokaalne, harvemini määratakse antibiootikume ja vitamiine.
Stenokardia koos nakkuslike granuloomide ja spetsiifiliste patogeenidegaNeelu tuberkuloos võib esineda kahel kujul - äge ja krooniline. Ägeda vormi korral on hüpereemia iseloomulik kaare, pehme suulae, keele limaskesta paksenemisele, mis meenutab kurguvalu, kehatemperatuur võib ulatuda 38 ° C-ni ja kõrgemale. Allaneelamisel on teravad valud, hallide mugulate ilmumine limaskestale, seejärel nende haavand. Iseloomulik anamnees, teiste tuberkuloosivormide esinemine aitavad diagnoosimisel.
Tuberkuloosi kroonilistest vormidest on see sagedamini haavandiline, areneb infiltratsioonist, kulgeb sageli ilma sümptomiteta. Haavandi servad tõusevad pinnast kõrgemale, põhi on kaetud halli kattega, pärast selle eemaldamist leitakse mahlased granulatsioonid. Kõige sagedamini täheldatakse haavandeid neelu tagaküljel. Protsesside käik neelus sõltub paljudest põhjustest: patsiendi üldine seisund, tema toitumine, režiim, sotsiaalsed tingimused, õigeaegne ja õige ravi.
Tuberkuloosi ägedas miliaarses vormis on prognoos ebasoodne, protsess areneb väga kiiresti ja lõppeb surmaga 2-3 kuu jooksul.
Neelutuberkuloosi ja ka selle teiste vormide ravi on muutunud suhteliselt edukaks pärast streptomütsiini tulekut, mida manustatakse intramuskulaarselt 1 g päevas keskmiselt 3 nädala jooksul. R-teraapia annab mõnikord häid tulemusi.
Kurgu süüfilis. Primaarne süüfilis mõjutab kõige sagedamini palatinaalseid mandleid. Hard chancre on tavaliselt valutu.
Tavaliselt moodustub mandlite ülemise osa punasel piiratud taustal tahke infiltraat, seejärel erosioon, muutudes haavandiks, selle pinnal on kõhre tihedus. Kahjustuse küljel on suurenenud emakakaela lümfisõlmed, palpatsioonil valutu.
Primaarne süüfilis areneb aeglaselt, nädalate jooksul, tavaliselt ühel mandlil.
Sekundaarse stenokardiaga patsientide seisund halveneb, ilmnevad palavik, teravad valud. Süüfilise kahtluse korral on hädavajalik läbi viia Wassermani reaktsioon.
Sekundaarne süüfilis ilmneb 2-6 kuud pärast nakatumist erüteemi, papulide kujul. Neelu erüteem haarab pehme suulae, kaared, mandlid, huuled, põskede pinna, keele. Süüfilise diagnoosimine selles staadiumis on raske kuni paapulite ilmumiseni läätse terast oani, nende pind on kaetud rasvase läikega naastudega, ümbermõõt on hüpereemiline.
Kõige sagedamini paiknevad papulid mandlite pinnal ja kaaredel.
Süüfilise tertsiaarne periood avaldub kummina, mis tekib tavaliselt mitu aastat pärast haiguse algust. Sagedamini moodustuvad kummid neelu ja pehme suulae tagaküljel. Esiteks ilmneb piiratud infiltratsioon neelu limaskesta ereda hüpereemia taustal. Kaebused sel perioodil võivad puududa.
Edasise ravikuuri korral tekib pehme suulae parees, toit satub ninna. Tertsiaarse süüfilise kulg on väga varieeruv, olenevalt asukohast ja arengukiirusest igeme, mis võib mõjutada näokolju luuseinu, keel, kaela peasooned, põhjustades tugevat verejooksu, kasvab keskkõrva.
Süüfilise kahtluse korral on diagnoosi selgitamiseks ja ratsionaalse ravi määramiseks vajalik venereoloogi konsultatsioon.
Fusospirohetoos. Etioloogiline tegur on spindlikujulise varda ja spiroheedi sümbioos suuõõnes. Haiguse iseloomulik ilming on erosioonide ilmnemine palatinaalsete mandlite pinnal, mis on kaetud hallika, kergesti eemaldatava kattega.
Haiguse algstaadiumis puuduvad subjektiivsed aistingud, haavand progresseerub ja alles 2-3 nädala pärast tekivad neelamisel kerged valud, kahjustuse küljes võivad piirkondlikud lümfisõlmed suureneda.
Farüngoskoopiaga leitakse sel perioodil mandli sügav haavand, mis on kaetud halli naastudega ja on kergesti eemaldatav. Üldisi sümptomeid tavaliselt ei väljendata.
Diferentsiaaldiagnostikas on vaja välistada difteeria, süüfilis, mandlite vähk, verehaigused, mille puhul tehakse vereanalüüs, Wassermani reaktsioon ja difteeriabatsilli määrdumine.
Harva liituvad neelupõletik ja stomatiit mandlite lüüasaamisega, siis muutub haiguse kulg raskeks.
Ravi seisneb loputamises vesinikperoksiidiga, bertolleti soola 10% lahusega, kaaliumpermanganaadiga. Parim ravi on aga haavandi rikkalik määrimine 10% vasksulfaadi lahusega 2 korda päevas.
Haavandite paranemise algust märgitakse juba kolmandal päeval, mis omakorda toimib ka süüfilise, verehaiguste diferentsiaaldiagnostikana. Õigeaegse ravi prognoos on soodne.
kandidomükoos neelupõletikku põhjustavad pärmilaadsed seened, sageli nõrgestatud patsientidel või pärast suurte antibiootikumide kontrollimatut manustamist, mis põhjustavad düsbakterioosi neelus ja seedetraktis.
On kurguvalu, palavik, neelu limaskesta hüpereemia taustal tekivad väikesed valged naastud koos mandlite, kaare, suulae, neelu tagumise seina epiteeli edasise ulatusliku nekroosiga hallide naastude kujul, mille eemaldamisel jääb erosioon.
Haigust on vaja eristada difteeria, fusospirohetoosi, verehaiguste kahjustustega. Diagnoos tehakse pärmilaadsete seente kattega määrdematerjalide mikroskoopia põhjal. Ravi hõlmab kõigi antibiootikumide kohustuslikku tühistamist, neelu niisutamist nõrga sooda lahusega, kahjustuste määrimist Lugoli lahusega glütseriinil.
Seda haigust tuleb eristada farüngomükoosist, mille puhul mandlite lünkadesse tekivad pinnale ulatuvad teravad ja kõvad naelu. Kuna puuduvad ümbritsevate kudede põletiku tunnused ja subjektiivsed aistingud, ei pruugi patsient haigust pikka aega tuvastada. Konservatiivne ravi on ebaefektiivne. Reeglina on vaja kahjustatud mandlid eemaldada.
Peritonsillaarne abstsessMandli kapsli ja neelu fastsia vahel on paratonsillaarne kude ja neelu fastsia taga külgmiselt parafarüngeaalse ruumi kiud. Need ruumid on täidetud kiududega, mille põletik ja viimases etapis - ja abstsessing määravad kindlaks nimetatud haiguse kliiniku. Abstsessi põhjustab kõige sagedamini mittespetsiifiline taimestik, mis on põhjustatud nakkuse tonsillogeensest levikust. Haigus algab ägedalt, valu ilmnemisega neelamisel, sageli ühel küljel.
Tavaliselt tekib paratonsillaarne abstsess pärast kurguvalu taastumisperioodil. Neelu uurimisel esineb kurgumandlit ümbritsevate kudede (kaared, pehme suulae, uvula) järsk turse ja hüperemia, mandli väljaulatuvus nišist, nihkumine keskjoonele.
Abstsess moodustub keskmiselt umbes 2 päeva jooksul. Tavalised sümptomid on nõrkus, palavik, emakakaela lümfisõlmede suurenemine abstsessi küljel. Täheldati paratonsillaarse abstsessi klassikalist triaadi: rikkalik süljeeritus, närimislihaste trismus ja avatud nasaalsus (palatine eesriide lihaste halvatuse tagajärjel).
Määratakse abstsesside kombineeritud ravi: antibiootikumid intramuskulaarselt, võttes arvesse valu neelamisel ja sundpaastumisel, aspiriin, valuvaigistid, poolalkoholikompress kaela küljele (abstsessi küljele), antihistamiinikumid.
Samal ajal viiakse läbi kirurgiline ravi. Esinevad anteroposterioorsed abstsessid (mäda koguneb eesmise kaare ja pehme suulae taha mandli ülemise pooluse lähedusse), tagumised (koos mäda kogunemisega tagumise kaare piirkonda), välised (mäda kogunemine mandlikapsli ja neelufastsia vahele). Anesteesia on reeglina lokaalne - limaskesta määrimine 5% kokaiini lahusega või 2% dikaiini lahusega. Skalpelli ümber keritakse salvrätik nii, et ots ulatuks välja mitte rohkem kui 2 mm, vastasel juhul võivad unearteri basseini peamised veresooned vigastada.
Eesmise abstsessiga tehakse sisselõige rangelt sagitaaltasandil tagumise molaari ja keele vahelise kauguse keskel, seejärel sisestatakse sisselõigesse nüri sond või hemostaatiline klamber (Holsted) ja abstsessi paremaks tühjendamiseks eraldatakse sisselõike servad.
Kui mäda eemaldatakse, paraneb patsiendi seisund reeglina oluliselt. Päev hiljem kasvatatakse sisselõike servad uuesti klambriga, et eemaldada kogunenud mäda. Samamoodi avatakse tagumine abstsess läbi tagumise kaare. Raskem ja ohtlikum on avada välist abstsessi, mis asub sügavamal ja nõuab suuremat ettevaatust veresoonte vigastamise ohu tõttu. Sellele saab abi pika nõelaga süstlaga eeltorkest, kui mäda tuvastamisel tehakse sisselõige torkesuunas. Pärast mistahes sisselõiget neelus loputatakse furatsiliini. Väga harva esineb neelutaguse abstsess – mäda kogunemine neelu tagumise seina piirkonda. Lastel on see tingitud lümfisõlmede esinemisest neelutaguse ruumis, täiskasvanutel - välise paratonsillaarse abstsessi jätkuna.
Iga inimene pidi elus kokku puutuma erinevate ülemiste hingamisteede haigustega, kõige sagedamini esinevad viiruslikud või bakteriaalsed infektsioonid SARSi, gripi või tonsilliidi kujul. Kuid on mitmeid muid patoloogiaid, mille sümptomeid peate teadma, et haigus õigeaegselt diagnoosida.
Neelu ja kõri ehitus
Haiguste olemuse mõistmiseks peaks teil olema minimaalne arusaam kõri ja neelu struktuurist.
Neelu osas koosneb see kolmest osast:
- ülemine, ninaneelu;
- orofarünks, keskmine sektsioon;
- larüngofarünks, alumine osa.
Kõri on organ, mis täidab mitmeid funktsioone. Kõri on toidu juht seedetorusse, see vastutab ka õhuvoolu eest hingetorusse ja kopsudesse. Lisaks paiknevad kõris häälepaelad, tänu millele on inimesel võime hääli teha.
Kõri toimib liikumisaparaadina, millel on kõhred, mis on ühendatud lihaste sidemete ja liigestega. Elundi alguses asub epiglottis, mille ülesanne on luua hingetoru ja neelu vahele klapp. Toidu allaneelamise hetkel blokeerib epiglottis hingetoru sissepääsu, nii et toit satub söögitorusse, mitte hingamissüsteemi.
Millised on ENT-organite patoloogiad
Nende kulgemise järgi liigitatakse haigused kroonilisteks ja ägedateks. Haiguse ägeda kulgemise korral tekivad sümptomid koheselt, need on väljendunud. Patoloogiat on raskem taluda kui kroonilise kuluga, kuid paranemine toimub kiiremini, keskmiselt 7-10 päevaga.
Kroonilised patoloogiad tekivad pideva, ravimata põletikulise protsessi taustal. Teisisõnu muutub äge vorm krooniliseks ilma korraliku ravita. Sel juhul sümptomid ei ilmne nii kiiresti, protsess on loid, kuid täielikku taastumist ei toimu. Väiksemate provotseerivate tegurite, näiteks hüpotermia või viiruse sisenemise korral kehasse, tekib kroonilise haiguse retsidiiv. Pideva nakkusliku fookuse tagajärjel nõrgeneb inimese immuunsus, seetõttu ei ole viirusel ega bakteritel raske tungida.
Neelu ja kõri haigused:
- epiglotiit;
- farüngiit;
- tonsilliit;
- larüngiit;
- nasofarüngiit;
- adenoidid;
- kõrivähk.
Epiglottiit
Kõrihaigused hõlmavad epiglotiiti (epiglotiit). Põletikulise protsessi põhjuseks on bakterite sisenemine epiglottisse õhus olevate tilkade kaudu. Kõige sagedamini mõjutab epiglottis hemophilus influenzae ja muutub põletikulise protsessi põhjuseks. Bakter võib mitte ainult põhjustada epiglotti haigust, vaid on ka meningiidi, kopsupõletiku, püelonefriidi ja muude patoloogiate põhjustaja. Lisaks hemophilus-gripile võib epiglottise põletik põhjustada:
- streptokokid;
- pneumokokid;
- seen Candida;
- põletus või võõrkeha epiglottis.
Haiguse sümptomid arenevad kiiresti, nende hulgas on peamised: 
- keeruline hingamine koos vilistava hingamisega. Epiglottis tekib turse, mis põhjustab kõri ja hingetoru osalist kattumist, mis raskendab normaalse õhu sissevõtu võimalust;
- valu neelamisel, raskused toidu neelamisel koos tundega, et midagi on kõris, midagi on teel;
- kurgu punetus, valu selles;
- palavik ja palavik;
- üldine nõrkus, halb enesetunne ja ärevus.
Epiglottiit esineb sagedamini 2–12-aastastel lastel, enamasti poistel. Peamine epiglottise põletikuga seotud oht on lämbumise võimalus, seetõttu peate haiguse esimeste sümptomite ilmnemisel viivitamatult konsulteerima arstiga. Seal on äge ja krooniline epiglotti põletik. Kui on tekkinud äge patoloogia vorm, tuleb laps kiiresti haiglasse toimetada, transportida istuvas asendis.
Ravi koosneb antibiootikumravist ja ülemiste hingamisteede läbilaskvuse säilitamisest. Kui eluohtlikud sümptomid ebaõnnestuvad, tehakse trahheotoomia.
Rhinofarüngiit
Ninaneelupõletikku, mis tekib siis, kui kõri ja nina on viirusest mõjutatud, nimetatakse nasofarüngiidiks. Ninaneelu põletiku sümptomid:
- ninakinnisus, mille tagajärjel on hingamisraskused;
- äge kurguvalu, põletustunne;
- neelamisraskused;
- hääle nasaalsus;
- temperatuuri tõus.
 Lapsed taluvad ninaneelu põletikulist protsessi raskemini kui täiskasvanud. Sageli levib ninaneelu põletiku fookus auriklisse, mis põhjustab ägedat valu kõrvas. Samuti, kui infektsioon laskub alumistesse hingamisteedesse, kaasnevad sümptomitega köha, häälekähedus.
Lapsed taluvad ninaneelu põletikulist protsessi raskemini kui täiskasvanud. Sageli levib ninaneelu põletiku fookus auriklisse, mis põhjustab ägedat valu kõrvas. Samuti, kui infektsioon laskub alumistesse hingamisteedesse, kaasnevad sümptomitega köha, häälekähedus.
Keskmiselt kestab ninaneelu haiguse kulg kuni seitse päeva, korraliku ravi korral rinofarüngiit kroonilist vormi ei võta. Ravi on ette nähtud valulike sümptomite kõrvaldamiseks. Kui infektsiooni põhjustab bakter, määratakse antibakteriaalsed ravimid, viirusnakkuse korral põletikuvastased ravimid. Samuti on vaja nina pesta spetsiaalsete lahustega ja vajadusel võtta palavikualandajaid.
Kõrihaiguste hulka kuuluvad äge ja krooniline larüngiit. Patoloogia äge vorm areneb harva isoleeritult, sagedamini muutub larüngiit hingamisteede haiguse tagajärjel. Lisaks võib äge larüngiit areneda järgmistel põhjustel:
- hüpotermia;
- pika viibimisega tolmuses ruumis;
- allergilise reaktsiooni tagajärjel keemilistele mõjuritele;
- suitsetamise ja alkohoolsete jookide joomise tagajärg;
- häälepaelte professionaalne ülekoormus (õpetajad, näitlejad, lauljad).
Sellise kõrihaiguse, nagu larüngiit, sümptomeid iseloomustavad:

Äge larüngiit koos häälepuhkuse ja vajaliku raviga kaob 7-10 päeva jooksul. Kui arsti soovitusi ravi kohta ei järgita, ei kao haiguse sümptomid ja larüngiit ise muutub krooniliseks. Larüngiidi korral on soovitatav:
- leeliselised inhalatsioonid;
- häälepuhkus;
- soe jook;
- köhavastased ravimid;
- viirusevastased ja immunomoduleerivad ained;
- antihistamiinikumid tugeva turse korral;
- kuristamine;
- kuumad jalavannid, vere väljajuhtimiseks kõrist ja turse vähendamiseks jne.
Farüngiit
Neeluhaigused väljenduvad kõige sagedamini farüngiidi kujul. See nakkuslik patoloogia areneb sageli ülemiste hingamisteede viirusliku või bakteriaalse kahjustuse taustal. Eraldatud farüngiit tekib ärritava aine neelu limaskesta otsese kokkupuute tagajärjel. Näiteks pikalt külmas õhus rääkides, liiga külma või vastupidi kuuma toidu söömisel, samuti suitsetamisel ja alkoholi tarvitamisel.
Farüngiidi sümptomid on järgmised:
- käre kurk;
- valu sülje neelamisel;
- hõõrdumise tunne;
- valu kõrvas allaneelamisel.
Visuaalselt on neelu limaskest hüpereemiline, kohati võib koguneda mädane eritis, mandlid on suurenenud ja kaetud valkja kattega. Äge farüngiit on oluline katarraalsest stenokardiast eristamiseks. Ravi on peamiselt lokaalne: 
- kuristamine;
- sissehingamine;
- surub kaelale;
- imenduvad pastillid kurguvalu korral.
Krooniline farüngiit areneb ägedast, samuti kroonilise tonsilliidi, sinusiidi, hambakaariese jne taustal.
Neeluhaigused võivad väljenduda kurguvalu kujul. Mandlite lümfoidkoe põletikku nimetatakse tonsilliidiks või tonsilliidiks. Nagu ka teised neeluhaigused, võib tonsilliit olla äge või krooniline. Eriti sageli ja ägedalt esineb patoloogia lastel.
 Tonsilliidi põhjustajad on viirused ja bakterid, peamiselt järgmised: staphylococcus aureus, streptokokk, pneumokokk, Candida perekonna seened, anaeroobid, adenoviirused, gripiviirused.
Tonsilliidi põhjustajad on viirused ja bakterid, peamiselt järgmised: staphylococcus aureus, streptokokk, pneumokokk, Candida perekonna seened, anaeroobid, adenoviirused, gripiviirused.
Sekundaarne stenokardia areneb teiste ägedate nakkusprotsesside, näiteks leetrite, difteeria või tuberkuloosi taustal. Stenokardia sümptomid algavad ägedalt, need on sarnased farüngiidiga, kuid neil on teatud erinevused. Mandlid suurenevad oluliselt mahult, on katsudes valulikud, olenevalt kurgumandlipõletiku vormist, on kaetud mädase kattega või täituvad nende lüngad mädase sisuga. Emakakaela lümfisõlmed on laienenud ja võivad olla survele tundlikud. Kehatemperatuur tõuseb 38-39 kraadini. Neelamisel on kurgus valu ja higistamine.
Tonsilliidi klassifikatsioon on üsna ulatuslik, eristatakse järgmisi vorme:
- katarraalne - on mandlite pindmine kahjustus. temperatuur tõuseb veidi, vahemikus 37-37,5 kraadi. Mürgistus ei ole tugev;
- lacunar, mandlid on kaetud kollakasvalge kattega, lakunad sisaldavad mädast eritist. Põletikuline protsess ei ulatu kaugemale lümfoidkoest;
- valkjas-kollakate moodustiste kujul diagnoositakse follikulaarsed, heledad sarlakid mandlid, tursed, mädanevad folliikulid;
- flegmonoosne vorm, sagedamini eelmist tüüpi tonsilliidi tüsistus.Mõjutatud pole mitte ainult mandlid, vaid ka mandli kude. Patoloogia kulgeb ägedalt, terava valuga, sagedamini tekib ühel küljel abstsess. Seoses raviga on vajalik mädakoti avamine ja edasine antibiootikumravi.
Ravi on peamiselt meditsiiniline, antibakteriaalne ja lokaalne toime neelu limaskestale. Juhtudel, kui patoloogia muutub krooniliseks, süstemaatiliselt korduvad tonsilliit või abstsessi olemasolu, on need näidustused mandlite eemaldamiseks. Lümfoidkoe kirurgilist eemaldamist kasutatakse äärmuslikel juhtudel, kui ravimteraapia ei anna õigeid tulemusi.
Adenoidsed taimed
Adenoidid - nina-neelu mandli hüpertroofia, esineb ninaneelus. Kõige sagedamini diagnoositakse seda 2–12-aastastel lastel. Adenoidse taimestiku kasvu tagajärjel on nasaalne hingamine blokeeritud ja hääle nasaalsus, adenoidide pikaajalisel esinemisel tekib kuulmislangus. Nina-neelu mandli hüpertroofial on kolm etappi, teine ja kolmas ei allu uimastiravile ja nõuavad kirurgilist sekkumist - adenotoomiat.
Võõrkehad kõris või neelus
Võõrkeha kurku sattumise põhjuseks on kõige sagedamini tähelepanematus või kiirustamine söömise ajal. Vanemliku järelevalveta jäetud lapsed võivad proovida alla neelata mitmesuguseid väikeseid esemeid, näiteks mänguasjade osi.
Sellised olukorrad võivad olla äärmiselt ohtlikud, kõik sõltub võõrkeha kujust ja suurusest. Kui objekt satub kõri ja blokeerib osaliselt selle valendiku, tekib lämbumisoht. Inimese lämbumise sümptomid on järgmised:

Selline olukord nõuab kannatanule kiiret arstiabi. Hädaabi tuleb osutada kohe, vastasel juhul on suur lämbumisoht.
Kurgu- või kõrivähk
Neeluhaigused võivad olla erinevad, kuid kõige kohutavam ja kindlasti eluohtlikum on vähk. Pahaloomuline moodustumine neelus või kõris varajases staadiumis ei pruugi kuidagi avalduda, mis viib hilise diagnoosimiseni ja sellest tulenevalt ka enneaegse ravi määramiseni. Kõri kasvaja sümptomid on järgmised:
- võõrkeha mitteminev tunne kõris;
- soov köhida, segav objekt;
- hemoptüüs;
- pidev valu neelus;
- hingamisraskused, kui kasvaja on suur;
- düsfoonia ja isegi afoonia, hariduse lokaliseerimine häälepaelte lähedal;
- üldine nõrkus ja puue;
- söögiisu puudumine;
- kaalukaotus.
Vähk on äärmiselt eluohtlik ja selle prognoos on halb. Kõrivähi ravi on ette nähtud sõltuvalt patoloogia staadiumist. Peamine meetod on operatsioon ja pahaloomulise kasvaja eemaldamine. Kasutatakse ka kiiritus- ja keemiaravi. Ühe või teise ravimeetodi määramine on puhtalt individuaalne.
Iga haigus, olenemata käigu keerukusest, nõuab tähelepanu. Te ei tohiks ise ravida ja veelgi enam - ise diagnoosida. Patoloogia võib olla palju keerulisem, kui arvate. Õigeaegne diagnoosimine ja kõigi arsti ettekirjutuste täitmine võimaldab teil saavutada täieliku taastumise ja tüsistuste puudumise.

Kõri ja hingetoru ägedad põletikulised haigused esinevad sageli ülemiste hingamisteede ägedate põletikuliste haiguste ilminguna. Põhjus võib olla kõige mitmekesisem taimestik - bakteriaalne, seen-, viirus-, segatud.
4.4.1. Äge katarraalne larüngiit
Äge katarraalne larüngiit (larüngiit) - äge põletikkõri limaskesta ioon.
Iseseisva haigusena tekib äge katarraalne larüngiit, mis on tingitud kõri saprofüütse floora aktiveerumisest kõri mõjul. eksogeenne Ja endogeensed tegurid. hulgas eksogeenne Oma osa mängivad sellised tegurid nagu alajahtumine, limaskesta ärritus nikotiini ja alkoholiga, kokkupuude tööalaste ohtudega (tolm, gaasid jne), pikaajaline valjuhäälne vestlus külmas, väga külma või väga kuuma toidu tarbimine. Endogeenne tegurid - immuunreaktiivsuse vähenemine, seedetrakti haigused, allergilised reaktsioonid, vanusega seotud limaskesta atroofia. Äge katarraalne larüngiit tekib sageli puberteedieas, kui esineb häälemutatsioon.
Etioloogia.Ägeda larüngiidi esinemise erinevate etioloogiliste tegurite hulgas mängib rolli bakteriaalne floora - p-hemolüütiline streptokokk, pneumokokk, viirusnakkused; A- ja B-gripiviirused, paragripp, koroonaviirus, rinoviirus, seened. Sageli esineb segafloora.
Patomorfoloogia. Patoloogilised muutused taanduvad vereringehäirete, hüperemia, väikerakkude infiltratsiooni ja kõri limaskesta seroosse immutuseni. Kui põletik levib kõri eesruumi, võivad häälekurrud katta tursete, infiltreerunud vestibulaarkurdidega. Kui protsessi kaasatakse subglottiline piirkond, tekib kliiniline pilt vale laudjas (subglottiline larüngiit).
Kliinik. Seda iseloomustab häälekähedus, higistamine, ebamugavustunne ja võõrkeha kurgus. Kehatemperatuur on sageli normaalne, harva tõuseb subfebriili numbriteni. Hääle moodustamise funktsiooni rikkumisi väljendatakse erineva raskusastmega düsfoonia kujul. Mõnikord häirib patsienti kuiv köha, millega hiljem kaasneb röga eritumine.
Diagnostika. See ei tekita erilisi raskusi, kuna põhineb patognoomilistel tunnustel: äge häälekähedus, mis on sageli seotud konkreetse põhjusega (külm toit, SARS, külmetushaigused, kõnekoormus jne); iseloomulik larüngoskoobi pilt - kogu kõri või ainult häälekurdude limaskesta enam-vähem väljendunud hüperemia, häälekurdude paksenemine, turse ja mittetäielik sulgumine; temperatuurireaktsiooni puudumine, kui hingamisteede infektsiooni pole. Äge larüngiit peaks hõlmama ka juhtumeid, kus on ainult marginaalne häälekurdude hüpereemia, kuna see on piiratud.
protsess, nagu mahavalgunud, kipub muutuma krooniliseks
Lapsepõlves tuleb larüngiiti eristada tavalisest difteeria vormist. Patoloogilisi muutusi iseloomustab sel juhul fibriinse põletiku tekkimine koos määrdunud hallide kilede moodustumisega, mis on tihedalt seotud aluskudedega.
Kõri limaskesta erüsipelaatne põletik erineb katarraalsest protsessist piiride selge piiritlemise ja samaaegse näonaha kahjustuse poolest.
Ravi.Õigeaegse ja piisava ravi korral lõpeb haigus 10-14 päeva jooksul, selle jätkumine üle 3 nädala viitab kõige sagedamini üleminekule kroonilisele vormile. Kõige olulisem ja vajalikum ravimeede on häälerežiimi (vaikusrežiimi) järgimine kuni ägedate põletikunähtuste taandumiseni. Säästva häälerežiimi mittejärgimine mitte ainult ei viivita taastumist, vaid aitab kaasa ka protsessi üleminekule kroonilisse vormi. Ei ole soovitatav võtta vürtsikaid, soolaseid toite, alkohoolseid jooke, suitsetamist, alkoholi. Narkootikumide ravi on peamiselt lokaalse iseloomuga. Tõhusad on leeliseõli inhalatsioonid, limaskesta niisutamine kombineeritud põletikuvastaseid komponente sisaldavate preparaatidega (Bioparox, IRS-19 jt), kortikosteroidide, antihistamiinikumide ja antibiootikumide ravimsegude infusioon kõri 7-10 päeva jooksul. Tõhusad segud kõri infusiooniks, mis koosnevad 1% mentoolõlist, hüdrokortisooni emulsioonist, millele on lisatud paar tilka 0,1% adrenaliinvesinikkloriidi lahust. Ruumis, kus patsient asub, on soovitav säilitada kõrge õhuniiskus.
Streptokoki ja pneumokoki infektsioonide korral, millega kaasneb palavik, mürgistus, on ette nähtud üldine antibiootikumravi - penitsilliinipreparaadid (fenoksümetüülpenitsilliin 0,5 g 4-6 korda päevas, ampitsilliin 500 mg 4 korda päevas) või makroliidid (näiteks erütromütsiin 500 mg 4 korda päevas).
Sobiva ravi ja häälerežiimi järgimise korral on prognoos soodne.
4.4.2. Infiltratiivne larüngiit
Infiltratiivne larüngiit (larüngiit inflatsiooni) - kõri äge põletik, mille puhul protsess ei piirduviskoosne membraan ja ulatub sügavamatesse kudedesse. Protsess võib hõlmata lihasaparaati, sidemeid, supra-x.
Etioloogia. Etioloogiline tegur on bakteriaalne infektsioon, mis vigastuse ajal või pärast nakkushaigust tungib kõri kudedesse. Kohaliku ja üldise resistentsuse vähenemine on infiltratiivse larüngiidi etioloogia eelsoodumus. Põletikuline protsess võib toimuda piiratud või hajusa vormina.
Kliinik. Sõltub protsessi astmest ja levimusest. Hajusa vormi korral osaleb põletikulises protsessis kogu kõri limaskest, piiratud osaga kõri eraldi osad - interarytenoidne ruum, vestibüül, epiglottis, subvokaalõõnsus. Patsient kaebab valu, mida süvendab neelamine, raske düsfoonia, kõrge kehatemperatuur, halb enesetunne. Võimalik köha koos paksu limaskestade mädase röga eritumisega. Nende sümptomite taustal on hingamisfunktsiooni rikkumine. Piirkondlikud lümfisõlmed on palpatsioonil tihedad ja valulikud.
Irratsionaalse ravi või väga virulentse infektsiooni korral võib äge infiltratiivne larüngiit muutuda mädaseks vormiks - flegmonaalne larüngiit { larüngiit flegmonosa). Samal ajal suurenevad järsult valu sümptomid, kehatemperatuur tõuseb, üldine seisund halveneb, hingamine muutub raskeks, kuni lämbumiseni. Kaudse larüngoskoopiaga tuvastatakse infiltraat, kus läbi õhenenud limaskesta on näha piiratud abstsess, mis on kinnitus abstsessi tekkele. Kõri abstsess võib olla infiltratiivse larüngiidi viimane staadium ja see esineb peamiselt epiglottise keelepinnal või ühe arütenoidse kõhre piirkonnas.
Ravi. Reeglina viiakse see läbi haiglatingimustes. Antibiootikumravi on ette nähtud antud vanuses maksimaalsetes annustes, antihistamiinikumid, mukolüütikumid ja vajadusel lühiajaline kortikosteroidravi. Erakorraline operatsioon on näidustatud juhtudel, kui diagnoositakse abstsess. Pärast kohalikku tuimestust avatakse kõri noaga abstsess (või infiltraat). Samal ajal on ette nähtud massiivne antibiootikumravi, antihistamiinravi, kortikosteroidravimid, võõrutus- ja transfusioonravi. Samuti on vaja välja kirjutada valuvaigisteid.
Tavaliselt peatub protsess kiiresti. Kogu haiguse ajal on vaja hoolikalt jälgida kõri valendiku seisundit ja mitte oodata asfiksia hetke.
Kaela pehmetesse kudedesse levinud difuusse flegmoni olemasolul tehakse välised sisselõiked, tingimata koos mädasete õõnsuste laia äravooluga.
Oluline on pidevalt jälgida hingamise funktsiooni; millalägeda progresseeruva stenoosi nähud nõuavad kiirettrahheostoomia.
4.4.3. Subglottiline larüngiit (vale laudjas)
Subglottiline larüngiit -larüngiit subglottica(subkordaalne larüngiit- larüngiit subchordalis, vale laudjas -vale Grupp) - äge larüngiit koos protsessi domineeriva lokaliseerimisegasubvokaalõõs. Seda täheldatakse tavaliselt alla 5–8-aastastel lastel, mis on seotud subglottilise õõnsuse struktuuriliste iseärasustega: väikelastel on häälekurdude all olevad lahtised kiud väga arenenud ja reageerivad ärritusele kergesti tursega. Stenoosi teket soodustab ka laste kõri kitsus, närvi- ja vaskulaarsete reflekside labiilsus. Lapse horisontaalse asendi korral suureneb vere sissevoolu tõttu turse, nii et halvenemine on öösel rohkem väljendunud.
Kliinik. Tavaliselt algab haigus ülemiste hingamisteede põletiku, ninakinnisuse ja -eritise, subfebriili kehatemperatuuri ja köhaga. Lapse üldine seisund päeva jooksul on üsna rahuldav. Öösel algab ootamatult astmahoog, haukuv köha, naha tsüanoos. Õhupuudus on valdavalt inspiratoorne, millega kaasneb kägilohu pehmete kudede, supraklavikulaarsete ja subklaviaalsete ruumide ning epigastimaalse piirkonna tagasitõmbumine. Sarnane seisund kestab mitu minutit kuni pool tundi, pärast mida ilmneb tugev higistamine, hingamine normaliseerub, laps jääb magama. Sarnaseid tingimusi saab korrata 2-3 päeva pärast.
Larüngoskoopia pilt subglottiline larüngiit on esitatud rullikujulise sümmeetrilise turse, subglottilise ruumi limaskesta hüpereemia kujul. Need rullikud ulatuvad välja häälekurdude alt, ahendades oluliselt kõri valendikku ja raskendades seeläbi hingamist.
Diagnostika. On vaja eristada tõelisest difteeria laudjas. Mõiste "vale laudjas" viitab sellele, et haigus on vastand tõelisele laudjale, st. kõri difteeria, millel on sarnased sümptomid. Subglottilise larüngiidi korral on haigus aga olemuselt paroksüsmaalne – rahuldavat seisundit päevasel ajal muudavad hingamisraskused ja kehatemperatuuri tõus öösel. Difteeriaga on hääl kähe, subglottilise larüngiidi korral see ei muutu. Difteeriaga puudub haukuv köha, mis on iseloomulik valele laudjale. Subglottilise larüngiidi korral ei esine märkimisväärset suurenemist
cheniya piirkondlikud lümfisõlmed, neelus ja kõris puuduvad difteeriale iseloomulikud kiled. Sellest hoolimata on difteeriabatsilli suhtes alati vajalik neelu, kõri ja nina määrdumiste bakterioloogiline uuring.
Ravi. See on suunatud põletikulise protsessi kõrvaldamisele ja hingamise taastamisele. Tõhusad on dekongestantide segu inhalatsioonid - 5% efedriini lahus, 0,1% adrenaliini lahus, 0,1% atropiini lahus, 1% difenhüdramiini lahus, 25 mg hüdrokortisooni ja kümopsiini. Vajalik on antibiootikumravi, mis on ette nähtud antud vanusele maksimaalses annuses, antihistamiinravi, rahustid. Samuti on näidatud hüdrokortisooni määramine kiirusega 2-4 mg / kg lapse kehakaalu kohta. Rikkalik jook avaldab kasulikku mõju - tee, piim, mineraalsed aluselised veed; häirivad protseduurid - jalavannid, sinepiplaastrid.
Võite proovida lämbumishoo peatada, puudutades kiiresti spaatliga kurgu tagumist osa, põhjustades seeläbi oksendamise refleksi.
Juhul, kui ülaltoodud meetmed on jõuetud jalämbumine muutub ähvardavaks, on vaja appi võttanasotrahheaalne intubatsioon 2-4 päeva ja vajaduseltrahheostoomia on näidustatud.
4.4.4. stenokardia
stenokardia (stenokardia kõri) või submukoosne lariinjama (larüngiit submukoos) on äge nakkushaigus, millega kaasnebkõri lümfadenoidkoe kahjustus, mis paikneb kõri vatsakestes, kulbi limaskesta paksusespunakaspruunid voldid, pirnikujulise tasku põhjas, samuti epiglottise keelepinna piirkonnas. See on suhteliselt haruldane ja võib läbida ägeda larüngiidi varjus.
Etioloogia. Põletikulist protsessi põhjustavad etioloogilised tegurid on mitmesugune bakteriaalne, seen- ja viirusfloora. Patogeeni tungimine limaskestale võib toimuda õhu kaudu või toidu kaudu. Etioloogias mängivad rolli ka hüpotermia ja kõri trauma.
Kliinik. See on paljuski sarnane palatine mandlite tonsilliidi ilmingutega. Muretseb kurguvalu, mida süvendab neelamine ja kaela pööramine. Võimalik düsfoonia, hingamisraskused. Kõri stenokardiaga on kehatemperatuur kõrge, kuni 39 ° C, pulss kiireneb. Palpatsioonil on piirkondlikud lümfisõlmed valulikud ja suurenenud.
Larüngoskoopiaga määratakse kõri limaskesta hüperemia ja infiltratsioon, mis mõnikord ahendab luumenit

hingamisteed, üksikud folliikulid punktmädaste reididega. Pikaajalise kulgemise korral on võimalik epiglottise keelepinnale, arüepiglottilisele voldikule ja muudele lümfadenoidkoe kogunemiskohtadele moodustada abstsess (joonis 1). 4.10).
Diagnostika. Kaudne larüngoskoopia koos sobivate anamnestiliste ja kliiniliste andmetega võimaldab panna õige diagnoosi. Larüngeaalset stenokardiat tuleks eristada difteeriast, mille kulg võib olla sarnane.
Ravi. Sisaldab laia toimespektriga antibiootikume (augmentiin, amoksiklav, tsefasoliin, kefsool jne), antihistamiine (tavegil, fenkarol, peritool, klaritiin jne), mukolüütikume, valuvaigistiid, palavikuvastaseid ravimeid. Hingamispuudulikkuse nähtude ilmnemisel lisatakse ravile lühiajaline kortikosteroidravi 2-3 päeva jooksul. Olulise stenoosi korral on näidustatud erakorraline trahheotoomia.
4.4.5. Kõri turse
Kõri turse (turse kõri) - kiiresti kasvavzomotoorne-allergiline protsess kõri limaskestas,ahendades selle valendikku.
Etioloogia. Kõri ägeda turse põhjused võivad olla:
1) kõri põletikulised protsessid (subglottiline larüngiit, äge larüngotraheobronhiit, kondroperikondriit ja
ägedad nakkushaigused (difteeria, leetrid, sarlakid, gripp jne);
kõri kasvajad (healoomulised, pahaloomulised);
kõri vigastused (mehaanilised, keemilised);
allergilised haigused;
kõri ja hingetoru külgnevate organite patoloogilised protsessid (keskseinandi, söögitoru, kilpnäärme kasvajad, neelu mädanik, kaela flegmon jne).
Kliinik. Kõri ja hingetoru valendiku ahenemine võib areneda välkkiirelt (võõrkeha, spasm), äge (nakkuslik
haigused, allergilised protsessid jne) ja krooniliselt (kasvaja taustal). Kliiniline pilt sõltub kõri valendiku ahenemise astmest * ja selle arengu kiirusest. Mis oleks-| mida kiiremini stenoos areneb, seda ohtlikum see on. Põletikuga! turse etioloogiat häirib kurguvalu, mida süvendab! neelamine, võõrkeha tunne, hääle muutus. Ras-| turse laienemine arütenoidide limaskestale! kõhre, arüepiglottilised voldid ja subglottiline õõnsus põhjustavad kõri ägedat stenoosi, põhjustades raske! pilt lämbumisest, mis ohustab patsiendi elu (vt punkt! 4.6.1).
Larüngoskoopia käigus määratakse kahjustatud kõri limaskesta turse-1 kujul! vesine või želatiinne turse. Epiglottis juures! see on järsult paksenenud, võib esineda hüpereemia elemente, protsess! ulatub arütenoidsete kõhrede piirkonda. Hääl-| limaskesta turse vahe järsult kitseneb, sisse! subglottilise õõnsuse turse näeb välja nagu kahepoolne padi | punnis.
On iseloomulik, et põletikulise etioloogiaga turse on - | täheldatakse erineva raskusastmega reaktiivseid nähtusi, hüpereemiat ja limaskesta veresoonte süstimist. lochki, mittepõletikuga - hüpereemia tavaliselt puudub - | vau.
Diagnostika. Tavaliselt pole probleemi. Hingamispuudulikkus erineval määral, iseloomulik larüngoskoopia pilt võimaldab teil haigust õigesti tuvastada.] Turse põhjust on raskem välja selgitada. Mõningatel juhtudel katab hüpereemiline, turseline limaskest kõri kasvaja, võõrkeha jne. Koos kaudse larüngoskoopiaga on vaja teha bronhoskoopiat, kõri ja rindkere radiograafiat ja muid uuringuid.
Ravi. See viiakse läbi haiglas ja on suunatud peamiselt välise hingamise taastamisele. Sõltuvalt kliiniliste ilmingute tõsidusest kasutatakse konservatiivseid ja kirurgilisi ravimeetodeid.
Konservatiivsed meetodid on näidustatud hingamisteede ahenemise kompenseeritud ja subkompenseeritud staadiumis ning hõlmavad järgmiste ravimite määramist: 1) laia toimespektriga antibiootikumid parenteraalselt (tsefalosporiinid, poolsünteetilised penitsilliinid, makroliidid jne); 2) antihistamiinikumid (2 ml pipolfeeni intramuskulaarselt; tavegil jne); 3) kortikosteroidravi (prednisoloon - kuni 120 mg intramuskulaarselt). Soovitatav intramuskulaarne süstimine 10 ml 10% kaltsiumglükonaadi lahust, intravenoosselt - 20 ml 40% glükoosilahust samaaegselt 5 ml askorbiinhappega.
Kui turse on tugev ja positiivset pole
dünaamika korral võib manustatavate kortikosteroidravimite annust suurendada. Kiirema toime annab 200 ml isotoonilise naatriumkloriidi lahuse intravenoosne manustamine, millele on lisatud 90 mg prednisolooni, 2 ml pipolfeeni, 10 ml 10% kaltsiumkloriidi lahust, 2 ml lasixi.
Konservatiivse ravi mõju puudumine, dekompenseeritud stenoosi ilmnemine nõuab kohest trahheo-stoomiad. Asfüksiaga tehakse erakorraline konikotoomia,
ja seejärel pärast välise hingamise taastamist,- trahheo-tõmblused.
4.4.6. Äge trahheiit
äge trahheiit (trahheiit acuta) - alumiste hingamisteede (hingetoru ja bronhide) limaskesta äge põletik. See on haruldane isoleeritud kujul, enamikul juhtudel on äge trahheiit kombineeritud põletikuliste muutustega ülemistes hingamisteedes - ninas, neelus ja kõris.
Etioloogia. Ägeda trahheiidi põhjuseks on infektsioonid, mille patogeenid saprofüütuvad hingamisteedes ja aktiveeruvad erinevate eksogeensete tegurite mõjul; viirusnakkused, kokkupuude ebasoodsate ilmastikutingimustega, hüpotermia, tööga seotud ohud jne.
Kõige sagedamini tuvastatakse hingetoru väljavoolu uurimisel bakteriaalne floora - Stafülokokk aureus, H. sisse- fluenzae, Streptokokk pneumoniae, Moraxella catarrhalis ja jne.
Patomorfoloogia. Hingetoru morfoloogilisi muutusi iseloomustab limaskesta hüpereemia, tursed, limaskesta fokaalne või difuusne infiltratsioon, verega täitumine ja limaskesta veresoonte laienemine.
Kliinik. Trahheiidi tüüpiline kliiniline tunnus on paroksüsmaalne köha, eriti öösel. Haiguse alguses on köha kuiv, seejärel liitub limaskestade mädane röga, vahel ka veretriibud. Pärast köhahoogu täheldatakse erineva raskusastmega valu rinnaku taga ja kõris. Hääl kaotab mõnikord oma kõla ja muutub kähedaks. Mõnel juhul täheldatakse subfebriili kehatemperatuuri, nõrkust ja halb enesetunne.
Diagnostika. Diagnoos tehakse larüngotraheoskoopia tulemuste, anamneesi, patsiendi kaebuste, mikro-
röga robioloogiline uuring, kopsude radiograafia.
Ravi. Patsient peab ruumis tagama sooja niiske õhu. Määratakse väljatõmbeid (lagritsajuur, mukaltiin, glütsüram jt) ja köhavastaseid aineid (libeksiin, tusuprex, sinupret, bronholitiin jt), mukolüütilisi ravimeid (atsetüültsüsteiin, fluimutsiil, bromheksiin), antihistamiine (suprastiin, pipolfeen, klaritiin jt), paratsetamool. Vältida tuleks rögalahtistite ja köhavastaste ravimite samaaegset määramist. Hea efekt on sinepiplaastrite kasutamine rinnal, jalavannid.
Kehatemperatuuri tõusuga on kahaneva infektsiooni vältimiseks soovitatav antibiootikumravi (oksatsilliin, augmentiin, amoksiklav, tsefasoliin jne).
Prognoos. Ratsionaalse ja õigeaegse ravi korral on prognoos soodne. Taastumine toimub 2-3 nädala jooksul, kuid mõnikord on kulg pikenenud ja haigus võib muutuda krooniliseks. Mõnikord komplitseerib trahheiiti laskuv infektsioon - bronhopneumoonia, kopsupõletik.
4.5. Kõri kroonilised põletikulised haigused
Kõri ja hingetoru limaskesta ja submukoosse krooniline põletikuline haigus esineb samade põhjuste mõjul kui äge: kokkupuude ebasoodsate majapidamis-, professionaalsete, klimaatiliste, põhiseaduslike ja anatoomiliste teguritega. Mõnikord omandab põletikuline haigus algusest peale kroonilise kulgemise, näiteks südame-veresoonkonna ja kopsuhaiguste korral.
Kõri kroonilisel põletikul on järgmised vormid: katarraalne, atroofiline, hüperplastiline; hajusny või piiratud, subglottiline larüngiit ja pahhüdermiakõri.
4.5.1. Krooniline katarraalne larüngiit
Krooniline katarraalne larüngiit (larüngiit kroonika katar- rhalis) - kõri limaskesta krooniline põletik. See on kroonilise põletiku kõige levinum ja kergeim vorm. Selle patoloogia peamist etioloogilist rolli mängib vokaalaparaadi (lauljad, õppejõud, õpetajad jne) pikaajaline koormus. Mõju on samuti oluline.
ebasoodsad eksogeensed tegurid - klimaatilised, professionaalsed jne.
Kliinik. Kõige tavalisem sümptom on häälekähedus, kõri häält moodustava funktsiooni häire, väsimus, hääletämbri muutus. Olenevalt haiguse tõsidusest on ka higistamistunne, kuivus, võõrkeha tunne kõris, köha. Tekib suitsetaja köha, mis tekib pikaajalise suitsetamise taustal ja mida iseloomustab pidev, harvaesinev kerge köha.
Kell larüngoskoopia mõõdukas hüpereemia, kõri limaskesta turse, mis on rohkem väljendunud häälekurdude piirkonnas, selle taustal määratakse limaskesta veresoonte väljendunud süstimine.
Diagnostika. See ei tekita raskusi ja põhineb iseloomulikul kliinilisel pildil, anamneesil ja kaudse larüngoskoopia andmetel.
Ravi. On vaja kõrvaldada etioloogilise teguri mõju, soovitatav on jälgida säästvat häälerežiimi (välistada valju ja pikaajaline kõne). Ravi on enamasti lokaalne. Ägenemise perioodil efektiivne infusioon kõri antibiootikumide lahuse hüdrokortisooni suspensiooniga: 4 ml isotoonilist naatriumkloriidi lahust, millele on lisatud 150 000 RÜ penitsilliini, 250 000 RÜ streptomütsiini, 30 mg hüdrokortisooni. Seda kompositsiooni valatakse kõri 1 - 1,5 ml 2 korda päevas. Sama koostist saab kasutada sissehingamisel. Ravikuur viiakse läbi 10 päeva.
Ravimite kohalikul kasutamisel saab antibiootikume vahetada pärast taimestikule külvamist ja antibiootikumide suhtes tundlikkuse tuvastamist. Samuti võib koostisest välja jätta hüdrokortisooni ning lisada sekretolüütilise ja mukolüütilise toimega kümopsiini või flu-imupiili.
Soodne on aerosoolide määramine kõri limaskesta niisutamiseks kombineeritud preparaatidega, mis sisaldavad antibiootikumi, valuvaigistit, antiseptilist ainet (bioparoks, IRS-19). Õli ja leeliselise õli inhalatsioonide kasutamist tuleb piirata, kuna need ravimid avaldavad negatiivset mõju ripsepiteelile, pärssides ja peatades selle funktsiooni täielikult.
Suur roll kroonilise katarraalse larüngiidi ravis on kuival mererannikul kliimateraapial.
Õige ravi korral, mida perioodiliselt korratakse, on prognoos suhteliselt soodne. Vastasel juhul on võimalik üleminek hüperplastilisele või atroofilisele vormile.
4.5.2. Krooniline hüperplastiline larüngiit
Krooniline hüperplastiline (hüpertroofiline) larüngiit
(larüngiit kroonika hüperplastika) iseloomustab piiratudvõi kõri limaskesta difuusne hüperplaasia. Kõri limaskesta hüperplaasia on järgmist tüüpi:
lauljate sõlmed (laulvad sõlmed);
kõri pahüdermia;
krooniline subglottiline larüngiit;
kõri vatsakese prolaps või prolaps.
Kliinik. Patsiendi peamine kaebus on erineva raskusastmega püsiv häälekähedus, hääle väsimus ja mõnikord ka afoonia. Ägenemiste ajal häirib patsienti higistamine, võõrkeha tunne neelamisel, harva esinev köha koos limaskestade eritisega.
Diagnostika. Kaudse larüngoskoopia ja stroboskoopia abil saab tuvastada limaskesta piiratud või difuusset hüperplaasiat, paksu lima esinemist nii koljudevahelises kui ka teistes kõri osades.
Hüperplastilise protsessi difuusses vormis on limaskest paksenenud, pastakujuline, hüperemiline; häälekurdude servad on läbivalt paksenenud ja deformeerunud, mis takistab nende täielikku sulgumist.
Piiratud vormiga (laulvad sõlmed) on kõri limaskest roosakas ilma eriliste muutusteta, häälekurdude eesmise ja keskmise kolmandiku piiril on sümmeetrilised moodustised sidekoe väljakasvude (sõlmede) kujul laial alusel läbimõõduga 1-2 mm. Need sõlmed takistavad häälekesta täielikku sulgumist, mille tulemuseks on kähe hääl (joon. 4.11).
Kõri pahüdermiaga - interarytenoidses ruumis on limaskest paksenenud, selle pinnal on epidermise piiratud väljakasvud, mis väliselt meenutavad väikest tuberosity, granulatsioonid lokaliseeruvad häälekurdude tagumises kolmandikus ja interarytenoidses ruumis. Kõri valendikus esineb vähest viskoosset eritist, mõnel pool võivad tekkida koorikud.
Kõri vatsakese prolaps (prolaps) tekib pikaajalise häälepinge ja vatsakese limaskesta põletiku tagajärjel. Sunnitud väljahingamise, fonatsiooni, köhimise korral ulatub hüpertrofeerunud limaskest välja kõri vatsakesest ja katab osaliselt häälekurrud, takistades häälesilma täielikku sulgumist, põhjustades käheda hääle.
Krooniline mittekontaktne subglottiline larüngiit

Riis. 4.11. Hüperplastilise larüngiidi (laulvad sõlmed) piiratud vorm.
minu larüngoskoopia sarnaneb vale laudja pilti. Samal ajal esineb subvokaalõõne limaskesta hüpertroofia, mis ahendab hääletoru. Anamnees ja endoskoopiline mikrolarüngoskoopia võimaldavad diagnoosi selgitada.
Diferentsiaaldiagnostika. Hüperplastilise larüngiidi piiratud vormid tuleb eristada spetsiifilistest infektsioossetest granuloomidest, samuti neoplasmidest. Diagnoosi aitavad kindlaks teha asjakohased seroloogilised testid ja biopsia, millele järgneb histoloogiline uuring. Kliiniline kogemus näitab, et spetsiifilistel infiltraatidel puudub sümmeetriline lokalisatsioon, nagu hüperplastilistes protsessides.
Ravi. On vaja kõrvaldada kahjulike eksogeensete tegurite mõju ja säästva häälerežiimi kohustuslik järgimine. Ägenemise perioodidel toimub ravi nagu ägeda katarraalse larüngiidi korral.
Limaskesta hüperplaasia korral kustutatakse kõri kahjustatud piirkonnad 2 nädala jooksul ülepäeviti 5-10% hõbenitraadi lahusega. Limaskesta märkimisväärne piiratud hüperplaasia on näidustus selle endolarüngeaalseks eemaldamiseks koos järgneva biopsia histoloogilise uurimisega. Operatsioon viiakse läbi lokaalanesteesias 10% lidokaiini lahusega, 2% kokaiini lahusega, 2% di- Kain. Praegu on need sekkumised Koos kasutades endoskoopilisi endolarüngeaalseid meetodeid.
4.5.3. Krooniline atroofiline larüngiit
Krooniline atroofiline larüngiit (larüngiit kroonika atro phied) mida iseloomustab kõri limaskesta degeneratsioon koos selle pleekimise, hõrenemise, viskoosse eritise moodustumise ja kuivade koorikutega.
Haigus isoleeritud kujul on haruldane. Atroofilise larüngiidi arengu põhjus on kõige sagedamini atroofiline rinofarüngiit. Keskkonnatingimused, tööga seotud ohud, seedetrakti haigused
normaalse nasaalse hingamise puudumine aitab kaasa ka kõri limaskesta atroofia tekkele.
Kliinik ja diagnostika. Atroofilise larüngiidi peamine kaebus on kuivustunne, sügelus, võõrkeha kõris, erineva raskusastmega düsfoonia. Köhimisel võivad rögas esineda veretriibud, mis on tingitud limaskesta epiteeli terviklikkuse rikkumisest köhašoki ajal.
Larüngoskoopia ajal on limaskest õhenenud, sile, läikiv, mõnikord kaetud viskoosse lima ja koorikutega. Häälekurrud on mõnevõrra õhenenud. Fonatsiooni ajal ei sulgu need täielikult, jättes ovaalse kujuga tühimiku, mille luumenis võib esineda ka koorikuid.
Ravi. Ratsionaalne ravi hõlmab haiguse põhjuse kõrvaldamist. On vaja välistada suitsetamine, ärritava toidu kasutamine, järgida säästvat häälerežiimi. Ravimitest on välja kirjutatud ravimid, mis aitavad röga vedeldada, kerge röga eraldamine: neelu niisutamine ja isotoonilise naatriumkloriidi lahuse (200 ml) sissehingamine, millele on lisatud 5 tilka 5% joodi alkoholilahust. Protseduurid viiakse läbi 2 korda päevas, kasutades 30-50 ml lahust ühe seansi kohta, pikkade kursustena 5-6 nädalat. Perioodiliselt ette nähtud 1-2% mentooliõli inhalatsioonid. Seda lahust võib infundeerida kõri iga päev 10 päeva jooksul. Limaskesta näärmeaparaadi aktiivsuse suurendamiseks on ette nähtud 30% kaaliumjodiidi lahus, 8 tilka 3 korda päevas suu kaudu 2 nädala jooksul (enne kohtumist on vaja määrata joodi taluvus).
Atroofilise protsessiga samaaegselt kõris ja ninaneelus annab hea efekti submukoosne infiltratsioon novokaiini ja aaloe lahuse (1 ml 1% novokaiini lahust 1 ml aaloe lisamisega) neelu tagumise seina külgmistesse osadesse. Kompositsioon süstitakse neelu limaskesta alla, 2 ml mõlemas suunas korraga. Süste korratakse 5-7-päevaste intervallidega, kokku 7-8 protseduuri.
4.6. Kõri ja hingetoru äge ja krooniline stenoos
Kõri stenoos Jahingetoru väljendub nende valendiku kitsenemises,mis takistab õhu läbipääsu aluspinnalehingamisteed, mis põhjustab tõsiseid väliseid häireidhingamine kuni lämbumiseni.
Kõri ja hingetoru stenoosi üldnähtused on peaaegu samad, samuti on sarnased ravimeetmed. Seetõttu on soovitatav kõri- ja hingetoru stenoosi käsitleda koos. Kõri äge või krooniline stenoos
eraldiseisev nosoloogiline üksus, vaid ülemiste hingamisteede ja külgnevate piirkondade haiguse sümptomite kompleks. See sümptomite kompleks areneb kiiresti, millega kaasneb hingamisteede ja kardiovaskulaarsüsteemi elutähtsate funktsioonide tõsine kahjustus, mis nõuab erakorralist abi. Selle osutamisega viivitamine võib põhjustada patsiendi surma.
4.6.1. Äge kõri stenoos ja trahheiit
Äge kõri stenoos on tavalisem kui hingetoru stenoos. Selle põhjuseks on kõri keerukam anatoomiline ja funktsionaalne struktuur, arenenum veresoonte võrgustik ja limaskestaalune kude. Hingamisteede äge ahenemine kõris ja hingetorus põhjustab koheselt tõsiseid häireid kõigis põhilistes elu toetavates funktsioonides kuni nende täieliku väljalülitamiseni ja patsiendi surmani. Äge stenoos tekib äkki või suhteliselt lühikese aja jooksul, mis erinevalt kroonilisest stenoosist ei lase organismil kohanemismehhanisme arendada.
Peamised kliinilised tegurid, mida ägeda kõri stenoosi korral tuleb koheselt arstlikult hinnata, on järgmised:
välise hingamise puudulikkuse aste;
keha reaktsioon hapnikunäljale.
Kõri ja hingetoru stenoosiga, adapternye(kompenseeriv ja kaitsev) ja patoloogiline mehhanismMeie. Mõlemad põhinevad hüpoksial ja hüperkapnial, mis häirivad kudede, sealhulgas aju trofismi. Ja närviline, mis põhjustab ülemiste hingamisteede ja kopsude veresoonte kemoretseptorite ergutamist. See ärritus koondub kesknärvisüsteemi vastavatesse osadesse ja vastusena mobiliseeritakse organismi varud.
Adaptiivsetel mehhanismidel on stenoosi ägeda arengu ajal vähem võimalusi moodustuda, mis võib kaasa tuua rõhumise kuni ühe või teise elutähtsa funktsiooni täieliku halvatuseni.
Kohanevad vastused hõlmavad järgmist:
hingamisteede;
hemodünaamiline (vaskulaarne);
veri;
kangast.
Hingamisteede avaldub õhupuudusena mis viib kopsude ventilatsiooni suurenemine; eriti, edasi minema sügav-
hingamise aeglustumine või kiirenemine, täiendavate lihaste - selja, õlavöötme, kaela - hingamistoimingu sooritamine.
TO hemodünaamiline kompenseerivad reaktsioonid hõlmavad tahhükardiat, veresoonte toonuse suurenemist, mis suurendab vere minutimahtu 4-5 korda, kiirendab verevoolu, tõstab vererõhku ja eemaldab vere depoost. Kõik see suurendab aju ja elutähtsate organite toitumist, vähendades seeläbi hapnikupuudust, parandab kõri stenoosiga seoses tekkinud toksiinide eemaldamist.
Verine Ja pabertaskurätik adaptiivseteks reaktsioonideks on erütrotsüütide mobiliseerumine põrnast, veresoonte läbilaskvuse ja hemoglobiini täieliku hapnikuga küllastumise võime suurenemine ning erütropoeesi suurenemine. Suureneb koe võime neelata verest hapnikku, täheldatakse osalist üleminekut anaeroobsele ainevahetuse tüübile rakkudes.
Kõik need mehhanismid võivad teatud määral vähendada hüpokseemiat (hapnikupuudus veres), hüpoksiat (kudedes), aga ka hüperkapniat (vere CO 2 sisalduse suurenemine). Kopsuventilatsiooni puudulikkust saab kompenseerida minimaalse õhuhulga kopsudesse sattumisega, mis on iga patsiendi puhul individuaalne. Stenoosi suurenemine ja sellest tulenevalt hüpoksia nendes tingimustes põhjustab patoloogiliste reaktsioonide progresseerumist, südame vasaku vatsakese mehaaniline funktsioon on häiritud, väikeses ringis ilmneb hüpertensioon, hingamiskeskus on ammendunud ja gaasivahetus on järsult häiritud. Tekib metaboolne atsidoos, hapniku osarõhk langeb, oksüdatiivsed protsessid vähenevad, hüpoksia ja hüperkapnia ei kompenseerita.
Etioloogia. Kõri ja hingetoru ägeda stenoosi etioloogilised tegurid võivad olla endogeensed ja eksogeensed. Esimeste seas kohalikud põletikulised haigused - kõri ja hingetoru turse, subglottiline larüngiit, äge larüngotraheobroni põletik, kõri kondroperikondriit, kõri tonsilliit. Mittepõletikulised protsessid - kasvajad, allergilised reaktsioonid jne. Üldised kehahaigused -ägedad nakkushaigused (leetrid, difteeria, sarlakid), südame-, veresoonte-, neeru-, endokriinsed haigused. Viimaste hulgas on levinumad võõrkehad, kõri ja hingetoru vigastused, bronhoskoopiajärgne seisund ja intubatsioon.
Kliinik. Kõri ja hingetoru ägeda stenoosi peamine sümptom on õhupuudus, mürarikas, intensiivne hingamine. Sõltuvalt hingamisteede ahenemise astmest täheldatakse uurimisel supraklavikulaarsete lohkude tagasitõmbumist, roietevaheliste ruumide tagasitõmbumist ja hingamisrütmi rikkumist. Need märgid on seotud negatiivse rõhu suurenemisega mediastiinumis inspiratsiooni ajal. Tuleb märkida, et stenoosi korral
kõri tasandil on õhupuudus oma olemuselt sissehingatav, häält tavaliselt muudetakse ja hingetoru ahenemisel täheldatakse väljahingamise hingeldust, hääl ei muutu. Raske stenoosiga patsiendil tekib hirmutunne, motoorne erutus (tormab ringi, kipub jooksma), näo punetus, higistamine, südametegevus, seedetrakti sekretoorne ja motoorne funktsioon, neerude kuseteede talitlus on häiritud. Kui stenoos jätkub, suureneb pulss, tekib huulte, nina ja küünte tsüanoos. See on tingitud CO 2 kogunemisest organismis. Hingamisteede stenoosil on 4 etappi:
I - hüvitamise etapp; II - alakompensatsiooni etapp;
Dekompensatsiooni staadium;
Asfüksia staadium (terminaalne staadium).
Kompensatsioonistaadiumis vere hapnikupinge vähenemise tõttu suureneb hingamiskeskuse aktiivsus ja samal ajal võib CO 2 sisalduse suurenemine veres otseselt ärritada hingamiskeskuse rakke, mis väljendub hingamisteede retkede vähenemises ja süvenemises, sisse- ja väljahingamise vaheliste pauside lühenemises või kadumises ning pulsisageduse vähenemises. Glottise laius on 6-7 mm. Puhkeseisundis ei puudu hingamine, õhupuudus tekib kõndimisel ja füüsilisel pingutusel.
Subkompensatsiooni staadiumis hüpoksia nähtused süvenevad ja hingamiskeskus muutub nõrgemaks. Juba puhkeolekus ilmneb inspiratoorne düspnoe (sissehingamisraskused) koos abilihaste kaasamisega hingamistegevusse. Samal ajal täheldatakse roietevaheliste ruumide tagasitõmbumist, kägi-, supraklavikulaarsete ja subklaviaalsete lohkude pehmeid kudesid, nina tiibade turset (laperdamist), stridorit (hingamismüra), naha kahvatust, patsiendi rahutut seisundit. Glottise laius on 4-5 mm.
Dekompensatsiooni staadiumis on stridor veelgi rohkem väljendunud, hingamislihaste pinge muutub maksimaalseks. Hingamine on sage ja pealiskaudne, patsient võtab poolistuva sundasendi, püüab kätega kinni hoida peatsist või muust esemest. Kõri teeb maksimaalseid ekskursioone. Nägu omandab kahvatu tsüanootilise värvuse, tekib hirmutunne, külm kleepuv higi, huulte tsüanoos, ninaots, distaalsed (küünte) falangid, pulss muutub sagedaseks. Glottise laius on 2-3 mm.
Kõri ägeda stenoosiga asfüksia staadiumis on hingamine katkendlik, Cheyne-Stokesi tüübi järgi, järk-järgult suurenevad hingamistsüklite vahelised pausid ja peatuvad üldse. Glottise laius on 1 mm. Südame aktiivsus on järsult langenud, pulss on sagedane, niitjas,
vererõhku ei määrata, nahk on väikeste arterite spasmi tõttu kahvatuhall, pupillid laienevad. Rasketel juhtudel täheldatakse teadvusekaotust, eksoftalmust, tahtmatut urineerimist, defekatsiooni. Ja surm tuleb kiiresti.
Diagnostika. See põhineb kirjeldatud sümptomitel, kaudse larüngoskoopia, trahheobronhoskoopia andmetel. On vaja välja selgitada ahenemise põhjused ja asukoht. Kõri ja hingetoru stenoosi eristamiseks on mitmeid kliinilisi tunnuseid. Kõri stenoosiga on peamiselt raske sisse hingata, s.t. õhupuudus on oma olemuselt sissehingatav ja hingetoruga - väljahingamine (väljahingamise tüüpi õhupuudus). Obstruktsiooni olemasolu kõris põhjustab kähedust, hingetoru ahenemine aga jätab hääle selgeks. Eristage ägedat stenoosi larüngospasmist, bronhiaalastmast, ureemiast.
Ravi. See viiakse läbi sõltuvalt ägeda stenoosi põhjusest ja staadiumist. Kompenseeritud ja subkompenseeritud staadiumide korral on võimalik kasutada uimastiravi haiglatingimustes. Kõriturse korral kasutatakse dehüdratsiooniravi, antihistamiine ja kortikosteroide. Kõri põletikuliste protsesside korral on ette nähtud massiivne antibiootikumravi, põletikuvastased ravimid. Näiteks difteeria korral on vaja manustada spetsiifilist difteeriavastast seerumit.
Kõige tõhusam viis meditsiiniline sihtkoht, mille skeem on toodud kõriturse ravi vastavates osades.
Stenoosi dekompenseeritud staadiumiga tungiv vajadus trahheostoomia, ja asfiksia staadiumis tehakse kiiresti konikotoomia ja seejärel trahheostoomia.
Tuleb märkida, et asjakohaste näidustuste korralarst on kohustatud neid toiminguid tegema peaaegu kõigistingimustel ja viivitamata.
Kilpnäärme maakitsuse suhtes, olenevalt sisselõike tasemest, on ülemine trahheostoomia -kilpnäärme maakitsuse kohal (joon. 4.12), selle all madalamja keskel läbi maakitsuse, selle esialgse dissektsiooniga jariietumine. Tuleb märkida, et see jaotus on tingimuslikerinevad võimalused kilpnäärme maakitsuse asukohaks hingetoru suhtes. Vastuvõetavam on jaotus, mis sõltub hingetoru rõngaste sisselõike tasemest. Tipustrahheostoomiga lõigatud 2-3 rõngast, kusjuures keskmiselt 3-4 rõngast jaallosas 4-5 sõrmust.
Ülemise trahheostoomi tehnika on järgmine. Patsiendi asend on tavaliselt lamavas asendis, kõri väljaulatamiseks ja orienteerumise hõlbustamiseks on vaja õlgade alla panna rull.

Riis. 4.12. Trahheostoomia.
a - naha keskmine sisselõige ja haava servade lahjendamine; b - rõngaste kokkupuude
hingetoru; c - hingetoru rõngaste dissektsioon.
Mõnikord tehakse kiiresti areneva asfiksiaga operatsioon pool-istuvas või istuvas asendis. Kohalik anesteesia - 1% novokaiini lahus, mis on segatud 0,1% adrenaliini lahusega (1 tilk 5 ml kohta). Palpeeritakse hüoidluu, kilpnäärme alumine sälk ja sõrmkõhre kaar. Orienteerumiseks saate briljantrohelist alates

Riis. 4.12. Jätkamine.
d - trahheostoomi moodustumine.
märkige krikoidkõhre keskjoon ja tase. Kilpnäärme kõhre alumisest servast 4-6 cm võrra tehakse naha ja nahaaluse koe kiht-kihiline sisselõige, vertikaalselt allapoole rangelt mööda keskjoont. Lõikatakse emakakaela sidekirme pindmine plaat, mille alt leitakse valge joon - sternohüoidsete lihaste ristmik. Viimasele tehakse sisselõige ja lihased lõigatakse õrnalt nürilt ära. Pärast seda vaadeldakse osa kriidikõhrest ja kilpnäärme maakitsest, mis on tumepunase värvusega ja katsudes pehme. Seejärel tehakse maakitset fikseeriva näärme kapslisse sisselõige, viimane nihutatakse allapoole ja hoitakse nüri konksuga. Pärast seda tulevad nähtavale fastsiaga kaetud hingetoru rõngad. Hingetoru avamiseks on vajalik hoolikas hemostaas. Kõri fikseerimiseks, mille ekskursioonid on lämbumise ajal märkimisväärselt väljendunud, süstitakse kilpnäärme-hüoidmembraani terav konks. Tugeva köha vältimiseks süstitakse hingetorusse paar tilka 2-3% dikaiini lahust. Terava skalpelliga avatakse 2-3 hingetoru rõngast. Skalpelli ei tohi sisestada liiga sügavale, et mitte vigastada hingetoru tagumist kõhrevaba seina ja sellega külgnevat söögitoru eesmist seina. Sisselõike suurus peaks vastama trahheotoomia toru suurusele. Trahheostoomi moodustamiseks eraldatakse kaela haava ümbritsev nahk selle all olevatest kudedest ja õmmeldakse nelja siidniidiga lahtilõigatud hingetoru rõngaste perikondriumi külge. Trahheotoomia servad liigutatakse Trousseau laiendajaga lahku ja sisestatakse trahheotoomia toru. Viimane kinnitatakse kaela ümber marli sidemega.
Mõnel juhul kasutatakse pediaatrilises praktikas kõri ja hingetoru difteeria põhjustatud stenoosi korral naso(oro).
hingetoru intubatsioon painduva sünteetilise toruga. Intubatsioon viiakse läbi otsese larüngoskoopia kontrolli all, selle kestus ei tohiks ületada 3 päeva. Kui on vaja pikemat intubatsiooniperioodi, tehakse trahheostoomia, kuna endotrahheaalse toru pikaajaline viibimine kõris põhjustab seina limaskesta isheemiat, millele järgneb selle haavandumine, armistumine ja elundi püsiv stenoos.
4.6.2. Kõri ja hingetoru krooniline stenoos
Kõri ja hingetoru krooniline stenoos- hingamisteede valendiku pikaajaline ja pöördumatu ahenemine, mis põhjustab mitmeid tõsiseid tüsistusi teistest elunditest ja süsteemidest. Püsivad morfoloogilised muutused kõris ja hingetorus või külgnevatel aladel arenevad tavaliselt aeglaselt pika aja jooksul.
Kõri ja hingetoru kroonilise stenoosi põhjused on erinevad. Kõige sagedasemad on:
kirurgilised sekkumised ja vigastused larüngotrahheaalsete operatsioonide ajal, hingetoru pikaajaline intubatsioon (üle 5 päeva);
kõri ja hingetoru hea- ja pahaloomulised kasvajad;
traumaatiline larüngiit, kondroperikondriit;
kõri termilised ja keemilised põletused;
võõrkeha pikaajaline viibimine kõris ja hingetorus;
alumiste kõri närvide funktsiooni kahjustus toksilise neuriidi tagajärjel, pärast strumektoomiat, kasvajaga kokkusurumisega jne;
kaasasündinud väärarengud, kõri tsikatritiaalsed membraanid;
ülemiste hingamisteede spetsiifilised haigused (tuberkuloos, skleroom, süüfilis jne).
Sageli on praktikas kõri kroonilise stenoosi areng tingitud asjaolust, et trahheostoomia teostatakse operatsiooni metoodika jämeda rikkumisega: teise või kolmanda hingetoru asemel lõigatakse esimene. Sellisel juhul puudutab trahheotoomia toru krikoidkõhre alumist serva, mis põhjustab alati kiiresti kondroperikondriidi, millele järgneb tõsine kõri stenoos.
Kroonilist stenoosi võib põhjustada ka trahheotoomia toru pikaajaline kandmine ja selle vale valik.
Kliinik. Sõltub hingamisteede ahenemise astmest ja stenoosi põhjusest. Stenoosi aeglane ja järkjärguline suurenemine annab aga aega keha adaptiivsete mehhanismide väljaarendamiseks, mis võimaldab isegi tingimustes.
välise hingamise ebapiisav elu toetavate funktsioonide säilitamiseks. Kõri ja hingetoru krooniline stenoos avaldab negatiivset mõju kogu organismile, eriti lastel, mida seostatakse hapnikuvaeguse ja ülemistes hingamisteedes paiknevatest retseptoritest lähtuvate refleksimõjude muutustega. Välise hingamise rikkumine põhjustab rögapeetust ja sagedast korduvat bronhiiti ja kopsupõletikku, mis lõpuks viib kroonilise kopsupõletiku tekkeni koos bronhektaasiaga. Pika kroonilise stenoosiga kaasnevad nende tüsistustega muutused kardiovaskulaarsüsteemis.
Diagnostika. Iseloomulike kaebuste, anamneesi põhjal. Kõri uuring stenoosi olemuse ja lokaliseerimise kindlakstegemiseks viiakse läbi kaudse ja otsese larüngoskoopia abil. Diagnostikavõimalused on viimastel aastatel märkimisväärselt laienenud tänu bronhoskoopia ja endoskoopiliste meetodite kasutamisele, mis võimaldavad määrata kahjustuse taset, selle levimust, armide paksust, patoloogilise protsessi välimust ja häälekesta laiust.
Ravi. Väikesed cicatricial muutused, mis ei sega hingamist, ei vaja erikohtlemist. Püsivat stenoosi põhjustavad tsikatriaalsed muutused nõuavad asjakohast ravi.
Teatud näidustuste korral kasutatakse mõnikord kõri laiendamist (bougienage) läbimõõduga kasvavate bougies ja spetsiaalsete laiendajatega 5-7 kuud. Pikaajalise laienemise kalduvuse ja ebaefektiivsusega hingamisteede luumenit taastatakse kirurgiliselt. Operatiivsed plastilised sekkumised ülemistele hingamisteedele tehakse tavaliselt avatud meetodil ja kujutavad endast larüngofarüngotraheopilude erinevaid variante. Neid kirurgilisi sekkumisi on raske teostada ja need on olemuselt mitmeetapilised.
4.7. Kõri närviaparaadi haigused
Kõri närviaparaadi haiguste hulgas on:
tundlik;
liikumishäired.
Sõltuvalt põhiprotsessi lokaliseerimisest võivad kõri innervatsiooni häired olla tsentraalset või perifeerset päritolu ning oma olemuselt funktsionaalsed või orgaanilised.
4.7.1. Tundlikkuse häired
Kõri tundlikkuse häireid võivad põhjustada tsentraalsed (kortikaalsed) ja perifeersed põhjused. Tsentraalsed häired, mis on tavaliselt põhjustatud ajukoore erutus- ja inhibeerimisprotsesside suhte rikkumisest, on olemuselt kahepoolsed. Keskmes naru-; Neuropsühhiaatrilised haigused (hüsteeria, neurasteenia, funktsionaalsed neuroosid jne) on kõri tundliku innervatsiooni aluseks. Hüsteeria, vastavalt I.P. Pavlov on signaalisüsteemide ebapiisava koordinatsiooniga inimeste kõrgema närviaktiivsuse lagunemise tulemus, mis väljendub esimese signaalisüsteemi ja alamkorteksi aktiivsuse ülekaalus teise signaalisüsteemi aktiivsuse suhtes. Kergesti soovitavatel isikutel saab fikseerida närvišoki, ehmatuse mõjul tekkinud kõritalitluse häire ja need häired omandavad pikaajalise iseloomu. Tundlikkuse häire avaldub hüpoesteesia(tundlikkuse vähenemine) erineva raskusastmega, kuni anesteesia, või hüperesteesia(suurenenud tundlikkus) ja paresteesia(perversne tundlikkus).
hüpoesteesia või anesteesia kõri on sagedamini täheldatud kõri või ülemise kõri närvi traumaatiliste vigastuste, kaelaorganite kirurgiliste sekkumiste, difteeria ja anaeroobse infektsiooni korral. Kõri tundlikkuse vähenemine põhjustab tavaliselt väiksemaid subjektiivseid aistinguid kõditamise, kurgu kohmakuse ja düsfoonia kujul. Kõri refleksogeensete tsoonide tundlikkuse vähenemise taustal on aga oht, et toidutükid ja vedelik satuvad hingamisteedesse ning selle tagajärjel tekib aspiratsioonipneumoonia, välishingamise halvenemine kuni lämbumiseni.
Hüperesteesia võib olla erineva raskusastmega ja sellega kaasneb valulik tunne hingamisel ja rääkimisel, sageli tekib vajadus lima rögaeritamiseks. Hüperesteesia korral on orofarünksi ja kõri uurimine raskendatud väljendunud okserefleksi tõttu.
paresteesia seda väljendavad mitmesugused aistingud kipituse, põletuse, võõrkeha tunde kõris, spasmidena jne.
Diagnostika. See põhineb anamneesi andmetel, patsiendi kaebustel ja larüngoskoopia pildil. Diagnoosimisel on võimalik rakendada sondeerimisel kõri tundlikkuse hindamise meetodit: kõri-neelu seina limaskesta puudutamine vatiga sondiga tekitab sobiva vastuse. Koos sellega on vaja konsulteerida neuropatoloogi, psühhoterapeudiga.
Ravi. See viiakse läbi koos neuroloogiga. Kõrval-
Kuna tundlikkushäirete keskmes on kesknärvisüsteemi häired, on ravimeetmed suunatud nende kõrvaldamisele. Määra rahustav ravi, okaspuuvannid, vitamiiniteraapia, spaaravi. Mõnel juhul on novokaiini blokaadid tõhusad nii närvisõlmede piirkonnas kui ka mööda radu. Perifeersete kahjustuste füsioterapeutilistest ainetest on ette nähtud intra- ja ekstralarüngeaalne galvaniseerimine, nõelravi, homöopaatilised ravimid.
4.7.2. Liikumishäired
Kõri liikumishäired avalduvad selle funktsioonide osalise (parees) või täieliku (halvatus) kaotuse kujul. Sellised häired võivad tuleneda põletikulisest ja regeneratiivsest protsessist nii kõri lihastes kui ka kõri närvides. Nad võivad olla keskne Ja perifeerne päritolu. Eristama müogeenne Ja neuro-geeni parees Ja halvatus.
♦ Kõri keskne halvatus
Tsentraalse (kortikaalse) päritolu halvatus areneb kraniotserebraalse trauma, intrakraniaalse hemorraagia, hulgiskleroosi, süüfilise jne korral; võib olla ühe- või kahepoolne. Tsentraalse päritoluga halvatus on sagedamini seotud pikliku medulla kahjustusega ja on kombineeritud pehme suulae halvatusega.
Kliinik. Seda iseloomustavad kõnehäired, mõnikord hingamispuudulikkus ja krambid. Tsentraalse päritoluga motoorsed häired tekivad sageli raskete ajuhäirete viimases staadiumis, mida on raske ravida.
Diagnostika. Põhihaiguse iseloomulike sümptomite põhjal. Kaudse larüngoskoopia korral on kõri ühe või mõlema poole liikuvus rikutud.
Ravi. Eesmärgiks põhihaiguse kõrvaldamine. Kohalikud häired hingamisraskuste kujul nõuavad mõnikord kirurgilist sekkumist (teostatakse trahheostoomia). Mõnel juhul on võimalik kasutada füsioteraapiat ravimite elektroforeesi ja kõri lihaste elektrilise stimulatsiooni vormis. Soodne mõju on klimaatilisel ja fonopeedilisel ravil.
♦ Kõri perifeerne halvatus
Kõri perifeerne halvatus on reeglina ühepoolne ja selle põhjuseks on lihaste innervatsiooni rikkumine kõri, peamiselt korduvate närvide poolt, mida seletatakse
nende närvide topograafia, paljude kaela- ja rinnaõõne organite lähedus, mille haigused võivad põhjustada närvi talitlushäireid.
Korduvate kõri närvide poolt innerveeritud lihaste halvatuse põhjuseks on kõige sagedamini söögitoru või mediastiinumi kasvajad, laienenud lähibronhiaalsed ja mediastiinumi lümfisõlmed, süüfilis, kopsutipu tsikatritsiaalsed muutused. Korduva närvi kahjustuse põhjusteks võivad olla ka vasaku närvi puhul aordikaare aneurüsm ja parema korduva kõri närvi puhul parema subklavia arteri aneurüsm, samuti kirurgilised sekkumised. Kõige sagedamini on kahjustatud vasakpoolne korduv kõri närv. Difteeria neuriidi korral kaasneb kõri halvatusega pehme suulae halvatus.
Kliinik. Erineva raskusastmega hääle kähedus ja nõrkus on kõri halvatuse iseloomulikud funktsionaalsed sümptomid. Korduvate kõri närvide kahepoolse kahjustuse korral on hingamishäired, samal ajal kui hääl jääb kõlavaks. Lapsepõlves tekib lämbumine pärast söömist, mis on seotud kõri kaitsva refleksi kadumisega.
Larüngoskoopiaga määratakse sõltuvalt liikumishäirete astmest arteritenoidsete kõhrede ja häälekurdude iseloomulikud liikuvushäired. Korduva kõrinärvi poolt innerveeritud lihaste ühepoolse pareesi algstaadiumis on häälevolt mõnevõrra lühenenud, kuid säilitab piiratud liikuvuse, eemaldudes inspiratsiooni ajal keskjoonest. Järgmises etapis muutub kahjustuse poolne häälevolt liikumatuks ja fikseeritakse keskmises asendis, hõivab nn surnukeha. Järgnevalt ilmub kompensatsioon vastassuunalise häälekurru küljelt, mis väljub keskjoonest ja läheneb vastaspoole häälekurrule, mis säilitab kõlava hääle koos kerge kähedusega.
Diagnostika. Kõri innervatsiooni rikkudes on vaja kindlaks teha haiguse põhjus. Tehakse rindkere organite röntgenuuring ja kompuutertomograafia. Süüfilise neuriidi välistamiseks on vaja Wassermani sõnul verd uurida. Häälepaelte halvatus, millega kaasneb ühel küljel spontaanne pöörlev nüstagm, näitab pikliku medulla tuumade kahjustust.
Ravi. Kõri motoorse halvatusega ravitakse esmalt põhihaigust. Põletikulise etioloogia halvatusega viiakse läbi põletikuvastane ravi, füsioteraapia protseduurid. Toksilise närvipõletikuga, näiteks süüfilisega, eriline
füsioteraapia. Püsivad kõri liikuvushäired, mis on põhjustatud kasvajatest või lülisambalistest protsessidest, ravitakse koheselt. Tõhusad on iluoperatsioonid - ühe häälekurru eemaldamine, häälekurdude ekstsisioon jne.
♦ Müopaatiline halvatus
Müopaatiline halvatus on põhjustatud kõri lihaste kahjustusest. Sel juhul on valdavalt mõjutatud kõri ahendavad piirkonnad. Kõige tavalisem on hääle halvatus. Nende lihaste kahepoolse halvatusega fonatsiooni ajal moodustub voltide vahele ovaalne tühimik (joonis 4.13, a). Põiksuunalise arytenoidlihase larüngoskoopia halvatust iseloomustab kolmnurkse ruumi moodustumine häälehääliku tagumises kolmandikus, mis on tingitud asjaolust, et selle lihase halvatuse korral ei lähene arütenoidsete kõhrede kehad täielikult mööda keskjoont (joonis 4.13, b). Külgmiste krikoartenoidsete lihaste lüüasaamine toob kaasa asjaolu, et glottis omandab rombi kuju.
Diagnostika. Anamneesi ja larüngoskoopia põhjal.
Ravi. Selle eesmärk on kõrvaldada põhjus, mis põhjustas kõri lihaste halvatuse. Kohalikult kasutatavad füsioteraapia protseduurid (elektroteraapia), nõelravi, toidu- ja häälerežiim. Kõrilihaste toonuse tõstmiseks mõjuvad faradisatsioon ja vibromassaaž. Hea efekti annab fonopeediline ravi, mille käigus spetsiaalsete heli- ja hingamisharjutuste abil taastatakse või paranevad kõri kõne- ja hingamisfunktsioonid.

Riis. 4.13. Kõri motoorsed häired.
larüngospasm
Lapsepõlves esineb sagedamini häälehääliku konvulsiivset ahenemist, mis hõlmab peaaegu kõiki kõri lihaseid – larüngospasm. Larüngospasmi põhjuseks on hüpokaltseemia, D-vitamiini puudus, kusjuures kaltsiumisisaldus veres väheneb tavapärase 2,4-2,8 mmol/l asemel 1,4-1,7 mmol/l-ni. Larüngospasm võib olla hüsteroidne.
Kliinik. Larüngospasm tekib tavaliselt äkki pärast tugevat köha, ehmatust. Esialgu on mürarikas, ebaühtlane pikk hingeõhk, millele järgneb vahelduv pinnapealne hingamine. Lapse pea on tagasi visatud, silmad pärani, kaelalihased pinges, nahk tsüanootiline. Võib esineda krambid jäsemetes, näolihastes. 10-20 sekundi pärast taastub hingamisrefleks. Harvadel juhtudel lõpeb rünnak südameseiskuse tõttu surmaga. Seoses suurenenud lihaste erutuvusega on sellistel lastel kirurgiliste sekkumiste tegemine - adenotoomia, neelu abstsessi avamine jne seotud ohtlike tüsistustega.
Diagnostika. Glottise spasm tuvastatakse rünnaku kliiniku ja kõri muutuste puudumise põhjal interiktaalperioodil. Rünnaku ajal on otsese larüngoskoopiaga näha volditud epiglottit, arüepiglottilised voldid koonduvad mööda keskjoont, arütoidsed kõhred viiakse kokku ja pööratakse ümber.
Ravi. Larüngospasmi saab kõrvaldada mis tahes tugeva kolmiknärvi stiimuliga - süstimine, näputäis, spaatliga keelejuurele surumine, näo pihustamine külma veega jne. Pikaajalise spasmi korral on soodne 0,5% novokaiini lahuse intravenoosne manustamine.
Ähvardavatel juhtudel tuleks kasutada trahheotoomiat või konikotoomiat.
Rünnakujärgsel perioodil on ette nähtud üldine tugevdav ravi, kaltsiumipreparaadid, D-vitamiin, värske õhk. Vanusega (tavaliselt 5-aastaselt) need nähtused kõrvaldatakse.
4.8. Kõri ja hingetoru vigastused
Kõri ja hingetoru vigastused võivad olenevalt kahjustavast tegurist olla mehaaniline, termiline, kiirgus Ja keemiline. Samuti on lahtised ja kinnised vigastused.
Rahuajal on kõri ja hingetoru vigastused suhteliselt haruldased.
♦ Lahtised vigastused
Kõri lahtised vigastused või haavad Ja hingetoru on reeglina looduses kombineeritud, nendega ei kahjusta mitte ainult kõri ise, vaid ka kaela-, näo- ja rindkere organid. Esineb lõike-, torke- ja laskehaavu. Lõigatud haavad tekivad erinevate lõikeriistade põhjustatud kahjustuste tagajärjel. Enamasti kasutatakse neid mõrva või enesetapu (enesetapp) eesmärgil noa või habemenuga. Vastavalt sisselõike asukoha tasemele on: 1) kilpnäärme-hüoidmembraani läbilõikamisel asuvad haavad hüoidluu all; 2) subvokaalse piirkonna vigastused. Esimesel juhul haigutab haav kaela lõikelihaste kokkutõmbumise tõttu reeglina laialt, mille tõttu on võimalik kõri ja osa neelu uurida selle kaudu. Selliste haavadega epiglottis tõuseb alati üles, hingamine ja hääl säilivad, kuid haigutava haavaga kõne puudub, kuna kõri on artikulatsiooniaparaadist eraldatud. Kui sel juhul liigutatakse haava servi, sulgedes seeläbi selle valendiku, siis kõne taastub. Toidu allaneelamisel väljub see läbi haava.
Kliinik. Patsiendi üldine seisund on oluliselt häiritud. Vererõhk langeb, pulss kiireneb, kehatemperatuur tõuseb. Kui kilpnääre on vigastatud, tekib märkimisväärne verejooks. Teadvus võib olenevalt vigastuse astmest ja iseloomust olla säilinud või segaduses. Kui unearterid on vigastatud, saabub kohe surm. Kuid unearterid ristuvad enesetapuhaavades harva; enesetapud viskavad oma pead tugevalt tahapoole, torkavad kaela välja, samal ajal kui arterid nihkuvad tahapoole.
Diagnostika ei valmista raskusi. On vaja kindlaks määrata haava asukoha tase. Nähes läbi haava Ja sondeerimine võimaldab teil määrata kõri kõhrelise skeleti seisundit, tursete esinemist, hemorraagiaid.
Ravi kirurgiline, hõlmab verejooksu peatamist, piisava hingamise tagamist, verekaotuse kompenseerimist ja esmast haavaravi. Erilist tähelepanu tuleks pöörata hingamisfunktsioonile. Reeglina tehakse trahheostoomia, eelistatavalt madalam.
Kui haav asub kilpnäärme-hüoidmembraani piirkonnas, tuleb haav õmmelda kihtidena, kusjuures kõri õmblemine on kohustuslik kroomitud ketgutiga hüoidluu külge. Enne haava õmblemist on vaja verejooks kõige põhjalikumalt peatada veresoonte sidumise või õmblemisega. Pingete vähendamiseks ja pakkumiseks
haava servade lähenemine, patsiendi pea on õmbluse ajal ettepoole kallutatud. Vajadusel tuleks täielikuks läbivaatamiseks haav laialdaselt sisse lõigata. Kui kõri limaskest on kahjustatud, tehakse selle võimalik õmblemine, larüngostoomia moodustamine ja T-kujulise toru sisseviimine. Nakkuse eest kaitsmiseks toidetakse patsienti nina või suu kaudu sisestatud maosondiga. Samal ajal on ette nähtud põletikuvastane ja taastav ravi, sealhulgas antibiootikumide, antihistamiinikumide, võõrutusravimite, hemostaatikumide ja šokivastase ravi kasutuselevõtt.
■ Kuulihaavad kõris ja hingetorus. Need vigastused on harva üksikud. Sagedamini kombineeritakse neid neelu, söögitoru, kilpnäärme, kaela, selgroo, seljaaju ja aju veresoonte ja närvide kahjustustega.
Kõri ja hingetoru laskehaavad jagunevad läbi,pimeJapuutujad (tangentsiaalne).
Läbiva haavaga on reeglina kaks auku - sisse- ja väljalaskeava. Tuleb arvestada, et sisselaskeava langeb harva kokku haavakanali kulgemise, kõri kahjustuskoha ja väljalaskeavaga, kuna nahk Ja kaelal olevad kuded nihkuvad kergesti.
Pimedate haavade korral jääb kild või kuul kinni kõri või kaela pehmetesse kudedesse. Kui nad on sattunud õõnsatesse organitesse - kõri, hingetorusse, söögitorusse, võib neid alla neelata, välja sülitada või bronhi aspireerida.
Tangentsiaalsete (tangentsiaalsete) haavade korral kahjustatakse kaela pehmeid kudesid, rikkumata kõri, hingetoru ja söögitoru limaskesta terviklikkust.
Kliinik. Sõltub haavatava mürsu sügavusest, astmest, tüübist ja translatsioonijõust. Haava raskusaste ei pruugi vastata vigastava mürsu suurusele ja tugevusele, kuna samaaegne elundi muljumine, luustiku terviklikkuse rikkumine, hematoom ja sisemise voodri turse raskendavad patsiendi seisundit.
Haavatu on sageli teadvuseta, sageli täheldatakse šokki, kuna vaguse närv on vigastatud Ja sümpaatiline pagasiruumi ja lisaks, kui suured veresooned on vigastatud, tekib suur verekaotus. Peaaegu pidev sümptom on vigastusest tingitud hingamisraskus. Ja hingamisteede kokkusurumine ödeemi ja hematoomiga. Emfüseem tekib siis, kui haavaava on väike ja kleepub kiiresti kokku. Neelamine on alati häiritud ja sellega kaasneb tugev valu; toidu sattumine hingamisteedesse aitab kaasa köha tekkele ja põletikulise komplikatsiooni tekkele kopsudes.
,...■,.■■■. ■ . ■■■ ■ . ■ 309
Diagnostika. Anamneesi ja füüsilise läbivaatuse põhjal. Emakakaela haav on valdavalt lai, rebenenud servadega, märkimisväärse koekaotusega ja võõrkehade esinemisega - metallikillud, koetükid, püssirohuosakesed haavas jne. Lähedalt haavamisel on haava servad põlenud, ümberringi tekib verejooks. Mõnel haaval määratakse pehmete kudede emfüseem, mis näitab haava tungimist kõri või hingetoru õõnsusse. See võib viidata ka hemoptüüsile.
Larüngoskoopia (otsene ja kaudne) haavatutel on sageli praktiliselt võimatu tugeva valu, suuavamatuse, lõualuu, hüoidi luumurdude jms tõttu. Järgmistel päevadel on larüngoskoopiaga vaja kindlaks teha kõri eesruumi, hääliku ja subglottiõõne piirkonna seisund. Avastatakse hematoomid, limaskesta rebendid, kõri kõhre kahjustused, häälekesta laius.
Informatiivne röntgenuuringu meetodi diagnoosimisel, kompuutertomograafia andmed, mille abil saate määrata kõri, hingetoru luustiku seisundi, võõrkehade olemasolu ja lokaliseerimise.
Ravi. Kuulihaavade puhul sisaldab see kahte meetmete rühma: 1) hingamise taastamine, verejooksu peatamine, haava esmane ravi, šokiga võitlemine; 2) põletikuvastane, desensibiliseeriv, taastav teraapia, teetanusevastane (võimalik, et ka muu) vaktsineerimine.
Hingamise taastamiseks ja hingamisfunktsiooni edasise halvenemise vältimiseks tehakse reeglina trahheotoomia koos trahheostoomi moodustamisega.
Verejooks peatatakse haava veresoontele ligatuuride paigaldamisega ja kui suured veresooned on kahjustatud, ligeeritakse väline unearter.
Valušoki vastane võitlus hõlmab narkootiliste analgeetikumide, vereülekanderavi, ühe rühma vereülekande ja südameravimite kasutuselevõttu.
Esmane haava kirurgiline ravi hõlmab lisaks verejooksu peatamisele purustatud pehmete kudede õrna väljalõikamist, võõrkehade eemaldamist. Kõri ulatusliku kahjustuse korral tuleks T-kujulise toru sisseviimisega moodustada larüngostoomia. Pärast erakorralisi meetmeid on vajalik teetanusevastane seerum kasutusele võtta vastavalt skeemile (kui seerumit ei manustatud varem enne operatsiooni).
Teine meetmete rühm hõlmab laia toimespektriga antibiootikumide, antihistamiinikumide, dehüdratsiooni ja kortikosteroidravi määramist. Patsiente toidetakse nina-söögitoru kaudu. Sondi sisseviimisel tuleb olla ettevaatlik, et see ei satuks hingamisteedesse, mille määrab köha, hingamisraskuste tekkimine. "■>
♦ Suletud vigastused
Kõri ja hingetoru kinnised vigastused tekivad erinevate võõrkehade, metallesemete jms sattumisel kõriõõnde ja häälealusesse õõnsusse või nüri löögiga väljastpoolt, kukkudes kõrile. Sageli vigastatakse kõri limaskesta anesteesia ajal larüngoskoobi või endotrahheaalse toruga. Vigastuskohas leitakse hõõrdumine, hemorraagia ja limaskesta terviklikkuse rikkumine. Mõnikord tekib vigastuskohas ja selle ümber paistetus, mis võib levida ja seejärel ohustab elu. Kui vigastuskohta satub infektsioon, võib tekkida mädane infiltraat, välistatud ei ole kõri flegmoni ja kondroperi-kondriidi tekke võimalus.
Endotrahheaalse toru pikaajalise või jämeda kokkupuute korral limaskestaga moodustub mõnel juhul nn intubatsioonigranuloom. Selle kõige levinum asukoht on häälekurru vaba serv, kuna selles kohas puutub toru kõige tihedamalt limaskestaga kokku.
Kliinik. Võõrkeha poolt kõri ja hingetoru limaskesta suletud vigastusega tekib terav valu, mida neelamine süvendab. Haava ümber tekivad tursed ja kudede infiltratsioon, mis võib põhjustada hingamisraskusi. Terava valu tõttu ei saa patsient sülge neelata, toitu süüa. Sekundaarse infektsiooni liitumist iseloomustab valu ilmnemine kaela palpeerimisel, valu suurenemine neelamisel ja kehatemperatuuri tõus.
Välise nüri trauma korral täheldatakse kõri pehmete kudede turset väljastpoolt ja limaskesta turset, sagedamini selle vestibulaarses piirkonnas.
Diagnostika. Anamneesiandmete ja objektiivsete uurimismeetodite põhjal. Larüngoskoopiaga võib vigastuskohas ilmneda turse, hematoom, infiltraat või abstsess. Pirnikujulisse taskusse või kahjustuse küljel asuvatesse kurgupõletiku süvenditesse võib sülg koguneda järve kujul. Radiograafia eesmises ja külgmises projektsioonis, samuti kontrastainete kasutamisega võimaldab mõnel juhul tuvastada võõrkeha, määrata kõri kõhre võimaliku murru tase.
Ravi. Patsiendi juhtimise taktika sõltub patsiendi läbivaatuse andmetest, limaskesta kahjustuse olemusest ja piirkonnast, hingamisteede valendiku seisundist, hääliku laiusest jne. Abstsessi korral tuleb see pärast esialgset anesteesiat avada kõri (peidetud) skalpelliga. Kui väljendatakse
hingamisteede häired (stenoos II- III aste) nõuab erakorralist trahheostoomiat.
Edematoossete vormide korral on stenoosi kõrvaldamiseks ette nähtud ravimi destenoos (kortikosteroid, antihistamiin, dehüdratsiooni ravimid).
Kõigil sekundaarse infektsiooni taustal tekkinud kõri kinnise vigastuse korral on vajalik antibiootikumravi, antihistamiinikumid ja võõrutusained.
Mõiste "kurguhaigused" tähendab igapäevaelus kõige sagedamini neelu (ninaõõne, suuõõne ja kõri) ENT-haigusi (seede- ja hingamissüsteemi osakond).
Nagu teistegi elundite puhul, võivad kurguhaigused olla põhjustatud infektsioonist (viiruslik, bakteriaalne või seenhaigus) - nii ägedad kui kroonilised, erinevad vigastused, kahjulikud välismõjud (söövitavad ja toksilised ained, tolm, tubakasuits).
Klassifikatsioon
Kurgu-kõrva-kurguhaigused võib jagada ägedateks põletikulisteks, kroonilisteks põletikulisteks ja nende tüsistusteks. Kõri- ja kurguhaiguste hulka kuuluvad ka kõri- ja neelumandlite hüpertroofia, võõrkehad, neeluhaavad ja põletused. Vaatleme neid üksikasjalikumalt eraldi.
Sümptomid
Neelu ägedad põletikulised haigused
Sellesse rühma kuuluvad äge farüngiit ja mitmesugused tonsilliit, peaaegu kõige levinumad laste kurguhaigused.

Äge farüngiit on äge neelu limaskesta põletik, mis tekib kokkupuutel mikroorganismidega või kahjulike keskkonnateguritega nagu suitsetamine, alkohol jne.
Selle haigusega kaebab patsient kõige sagedamini põletustunnet, kuivust, valulikkust kurgus, lämbumist, aistinguid kirjeldatakse kui “tükki kurgus”. Temperatuur on tavaliselt kas valu.
Stenokardia on tavaline äge nakkus-allergiline haigus, mis areneb neelurõnga lümfoidkoe kahjustamisel. Kõige tavalisem põhjus on A-rühma beetahemolüütiline streptokokk.
On banaalseid stenokardia vorme (katarraalne, follikulaarne ja lakunaarne), ebatüüpilisi vorme, aga ka spetsiifilist stenokardiat mõnede nakkushaiguste ja verehaiguste korral.

- kõige kergem vorm, mida iseloomustavad valu ja kurguvalu, "kooma" tunne, väike valu allaneelamisel ja kerge temperatuuri tõus.
Follikulaarne stenokardia- see on tugevam, millega kaasneb tugev kõrva kiirguv valu, peavalu, nõrkus, mõnikord oksendamine, lämbumine. Temperatuur võib tõusta kuni 39°C.
Lacunar - banaalsetest vormidest raskeim. Kõik mandlid on kaetud, lüngad on täidetud kollakasvalge kattega, lisaks on valu neelamisel, palavik ja mürgistusnähud, sealhulgas "kooma kurgus" tunne.
Erinevate nakkushaiguste korral võib stenokardia areneda ka põhiprotsessi üheks komponendiks.
Stenokardia nähtustega ilmnevad:
- difteeria (siis on mandlid kaetud tiheda valge-halli kattega, laudja areng - lämbumine on võimalik);
- sarlakid;
- leetrid;
- agranulotsütoos;
- leukeemia;
- herpeetiline kurguvalu (koos väikeste vesiikulitega mandlitel ja ühepoolne konjunktiviit).
Võib-olla seeninfektsiooni liitumine.
Eraldi stenokardia vorm on Simanovski-Plaut-Vincenti stenokardia. See on põhjustatud spindlikujulise bakteri ja suu spiroheedi sümbioosist, mis põhjustab roheka katte väljakujunemist, "kooma" tunnet kurgus, mädanenud hingeõhku ja kõrget palavikku.
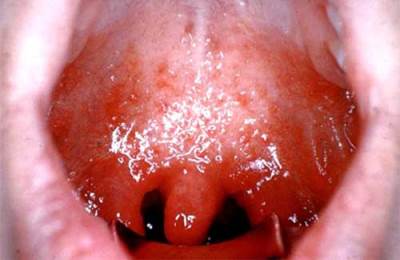
Stenokardia võib tekkida selliste komplikatsioonidega nagu paratonsilliit, para- ja retrofarüngeaalsed abstsessid.
Paratonsilliit on mandlikoe põletik, mis väljendub tugevas temperatuuri tõusus kuni 39-40 ° C, suutmatus süüa ja sülg neelata väga tugeva valu tõttu, "kooma kurgus", lämbumine; Iseloomulik on ka trismus - sümptom, mille puhul inimene ei saa mälumislihaste toonilise spasmi tõttu suud täielikult avada. Suuõõnes mandli projektsioonis ilmneb suur kühm.
Parafarüngeaalne abstsess on parafarüngeaalse koe mädanemine ja refarüngeaalne abstsess on neelu mädanik. Nende sümptomid on paljuski sarnased paratonsilliidiga (välja arvatud iseloomulik punnis), diferentsiaaldiagnoosi peaks tegema kõrva-nina-kurguarst.
Mandlite hüpertroofia
See termin viitab lümfadenoidkoe kasvule. Kõige sagedamini esinevad hüpertroofilised protsessid palatiini ja neelu mandlites.
Suurenenud koed võivad raskendada hingamist, põhjustada lämbumist, häirida diktsiooni, toidutarbimist, tekitada "kooma" tunnet kurgus.
Seda haigust põdevad lapsed ei maga hästi, köhivad öösiti, mõnel võivad seetõttu tekkida neuropsühhiaatrilised häired.
Neelu kroonilised põletikulised haigused
Nende hulka kuuluvad farüngiidi ja tonsilliidi kroonilised vormid.
Krooniline farüngiit- neelu limaskesta põletik - tekib ägedate vormide ebapiisavalt efektiivse ravi tõttu. Eristatakse katarraalseid, hüpertroofilisi (külgmisi ja granuleeritud) ja atroofilisi vorme.

Patsiendid kurdavad valulikkust, kõditamist, kõditamist, "klompi" kurgus, lämbumist, võõrkeha tunnet, kinniseid kõrvu.
Temperatuur ei pruugi tõusta. Sageli vajavad nad lonksu vett, et midagi alla neelata.
Krooniline tonsilliit- püsiv nakkus-allergiline haigus, millel on lokaalsed ilmingud mandlite põletiku kujul. Enamasti esineb see teiste nakkusprotsesside (nt tonsilliit ja kaaries) tüsistusena.
Lihtvormile on iseloomulik sage (1-2 korda aastas) kurgumandlipõletik koos vastavate kaebustega: valu, "klomp kurgus", köha, palavik.
Toksilis-allergilise vormi korral lisanduvad tonsilliidile mürgistus- ja allergianähud, sageli leitakse kaasnevaid haigusi, nagu reuma, glomerulonefriit, polüartriit, endokardiit jt.
Võõrkehad, haavad ja põletused kurgus
Kõige sagedamini satuvad võõrkehad kurku söömise ajal rääkides või naerdes, samuti lastel mängude ajal. Mõnikord on eakatel võõrkehad proteesid. Patsiendid kaebavad tüki tekkimist kurgus, valu ning hingamis- ja neelamisraskust.

Kurguhaavad on välised ja sisemised, läbistavad ja mitteläbistavad, isoleeritud ja kombineeritud, pimedad ja läbivad.
Sümptomiteks on kõige sagedamini verejooks, hingamishäired, kõne, "koomast" tingitud neelamisraskused, lämbumine, tugev valusündroom.
Põletused võivad tekkida kõri seina termiliste ja keemiliste kahjustustega. Termilisi põletusi põhjustab sagedamini kokkupuude temperatuuriga - kuuma toidu ja joogi sissepääs, harvem - kuum õhk või aur.
Keemilised põletused tekivad kokkupuutel soolhappe, äädikhappe, lämmastikhappe, seebikivi või kaaliumiga.
Põletused võivad olla kolm kraadi - alates esimesest, kõige lihtsamast, millega kaasneb limaskesta punetus, kuni kolmandani - sügavate koekihtide nekroosiga.
Põletusega kaasneb kõige sagedamini valu, süljeeritus, üldine joobeseisund. Paljude tüsistuste tõttu on kurgupõletused eluohtlikud.
Ravi
Ägeda farüngiidi ravi toimub tavaliselt ambulatoorselt, selle määrab üldarst või ENT arst. See hõlmab loputamist antiseptikumidega (klorofüllipt, kummeli infusioon), aerosoolide (polüdeks), desensibiliseerivate ja immunostimuleerivate ravimitega. Antibiootikume määratakse harva.

Banaalset tonsilliiti ravib tavaliselt ambulatoorselt ENT arst, rasketel juhtudel - haiglas.
Määratakse penitsilliini rühma antibiootikumid, antihistamiinikumid (tavegit, telfast), bioparoksi inhalatsioonid, loputused ja mittesteroidsed põletikuvastased ravimid.
Nakkushaiguste ja verehaiguste ravi, millega kaasnevad tonsilliidi sümptomid, ei tohiks läbi viia kõrva-nina-kurguarst, vaid nakkushaiguste spetsialist või hematoloog vastavates haiglates.
Oluline meeles pidada! Iga difteeria kahtlus on vaieldamatu näidustus läbivaatuseks ja võib-olla ka haiglaraviks, kuna difteeria on väga ohtlik haigus.
Simanovsky-Plaut-Vincenti stenokardiaga viiakse läbi antibiootikumravi penitsilliinipreparaatidega, taastav ja vitamiinravi; desinfitseerida suuõõne ja puhastada mandlid nekrootilistest koldest.

Paratonsilliidi ja teiste abstsesside ravi hõlmab antibiootikumravi ja kohustuslikku kirurgilist sekkumist mädakollete desinfitseerimiseks.
Kroonilist farüngiiti ravitakse ambulatoorselt, välistades kokkupuude kahjulike teguritega (alkohol, suitsetamine), inhalatsioonid, kõri määrimine kollargooliga (läbib kõrva-nina-kurguarst), karamellide resorptsioon antiseptikumidega (heksalüüs, farüngosept). Kroonilise farüngiidi ravis kasutatakse nii konservatiivseid kui ka kirurgilisi meetodeid. Esimesed hõlmavad mandlite lünkade pesemist (10-15 protseduuri), nende pinna määrimist jodinooli või kollargooliga, loputamist ja füsioteraapia protseduure (UHF või mikrolaineravi).
Kirurgilised meetodid hõlmavad tonsillektoomiat. Sarnane, kuid vähem radikaalne meetod - vastavalt tonsillo või adenotoomia - ravib palatiini ja keelemandlite hüpertroofiat.

Võõrkehad eemaldab kõrva-nina-kurguarst spetsiaalsete tangide või silmuste abil. Ärge eemaldage võõrkeha ise pintsettidega, kuna see võib protsessi süvendada ja põhjustada lämbumist.
Haavade kirurgilist ravi viib läbi ka kõrva-nina-kurguarst koos vajalike tööriistade ja seadmetega, enamasti haiglas.
Kurgupõletuste ravi on keeruline ja mitmeetapiline protsess, millesse on kaasatud nii kõrva-nina-kurguarste kui ka teisi spetsialiste. Esialgu on kõik tegevused tavaliselt suunatud patsiendi elu päästmisele, seejärel - adhesioonide tekke vältimiseks.
Ägeda perioodi jooksul viiakse läbi šokivastased ja võõrutusmeetmed, võitlus hingamisteede häiretega, hemostaas ja antibiootikumravi.
Kaugperioodil on kõige levinum protseduur bougienage - kõri valendiku laiendamine, et taastada selle läbitavus.
Ärahoidmine
Kurguhaigused on mitmekesised, seega on erinev ka nende ennetamine. Peaksite vältima traumaatilisi olukordi, jälgima söödavat toitu ja jooke ning ärge söömise ajal rääkige.
Samuti on vaja kõiki ägedalt esinevaid haigusi õigeaegselt ravida, mitte mingil juhul jätta protsessi ravimata.
Loomuliku immuunsuse aktiveerimine, näiteks Immunity'i abil, avaldab samuti positiivset mõju.
See aitab viirus- ja bakteriaalsete infektsioonidega toime tulla vaid kahe päevaga, aitab aktiveerida immuunsüsteemi ja viib kehast välja toksiine, lühendades taastusravi aega.
Krooniline mittespetsiifiline neelupõletik on levinud haigus. Erinevad ebasoodsad professionaalsed ja kodused tegurid, mis põhjustavad neelu ja ülemiste hingamisteede ägedat põletikku korduval kokkupuutel, viivad kroonilise põletiku tekkeni. Mõnel juhul võivad haiguse põhjuseks olla ainevahetushaigused, seedetrakti, maksa haigused, vereloomeorganite haigused jne.
3.6.1. Krooniline farüngiit
Krooniline farüngiit(krooniline farüngiit)- krooniline neelu limaskesta põletik, mis areneb ebapiisava ravi ja lahendamata etioloogiliste teguritega ägeda põletiku tagajärjel. On krooniline katarraalne, hüpertroofiline (külgne ja granulaarne) ja atroofiline farüngiit.
Etioloogia. Kroonilise farüngiidi esinemine on enamikul juhtudel tingitud neelu limaskesta lokaalsest pikaajalisest ärritusest. Aidata kaasa kroonilise farüngiidi tekkele, korduv äge neelupõletik, mandlite, nina ja ninakõrvalkoobaste põletik, pikaajaline ninahingamise häire, kahjulik
Mõnusad kliima- ja keskkonnategurid, suitsetamine jne. Mõnel juhul võivad haiguse põhjuseks olla seedetrakti haigused, endokriinsed ja hormonaalsed häired, hambakaaries, alkoholi tarbimine, vürtsikas ärritav ja liiga kuum või külm toit. Lõpuks võib krooniline farüngiit tekkida ka mitmete krooniliste nakkushaiguste, näiteks tuberkuloosi korral.
Patomorfoloogia. Farüngiidi hüpertroofilist vormi iseloomustab limaskesta kõigi kihtide paksenemine, epiteeli ridade arvu suurenemine. Limaskest muutub paksemaks ja tihedamaks, laienevad vere- ja lümfisooned, perivaskulaarses ruumis tuvastatakse lümfotsüüdid. Lümfoidsed moodustised, mis on vaevumärgatavate graanulite kujul laiali kogu limaskestas, paksenevad ja laienevad märkimisväärselt, sageli külgnevate graanulite sulandumise tõttu; täheldatakse hüpersekretsiooni, limaskest on hüperemia. Hüpertroofiline protsess võib viidata peamiselt neelu tagumise seina limaskestale - granulaarne farüngiit või selle külgmised osad - külgne hüpertroofiline farüngiit.
Atroofilise kroonilise farüngiidi korral on iseloomulik neelu limaskesta järsk hõrenemine ja kuivus; väljendunud juhtudel on see läikiv, "lakitud". Limaskesta näärmete suurus ja nende arv vähenevad. Täheldatakse epiteeli katte ketendust.
Katarraalse farüngiidi korral tuvastatakse püsiv difuusne venoosne hüpereemia, väikesekaliibriliste veenide laienemisest ja staasist tingitud limaskestade pastoos ning perivaskulaarsete rakkude infiltratsioon.
Kliinik. Põletiku katarraalsele ja hüpertroofilisele vormile on iseloomulik valutunne, kihelus, kõdistamine, kohmakus kurgus neelamisel, võõrkeha tunne, mis ei sega toidu võtmist, kuid teeb sageli neelamisliigutusi. Hüpertroofilise farüngiidi korral on kõik need nähtused rohkem väljendunud kui haiguse katarraalse vormi korral. Mõnikord kurdetakse kinniste kõrvade üle, mis kaovad pärast paari neelamisliigutust.
Peamised kaebused atroofilise farüngiidi korral on kuivustunne kurgus, sageli neelamisraskused, eriti nn tühja kurgu korral, sageli halb hingeõhk. Patsientidel on sageli soov juua lonks vett, eriti pika vestluse ajal.
Tuleb märkida, et patsiendi kaebused ei vasta alati protsessi tõsidusele: mõnel juhul väikeste patoloogiliste muutustega ja isegi nende ilmse puudumisega.
On mitmeid ebameeldivaid kõrvalmõjusid, mis sunnivad patsienti pikka aega ja püsivalt ravima, samas kui teistel, vastupidi, mööduvad tõsised muutused peaaegu märkamatult.
Farüngoskoopia katarraalsele protsessile on iseloomulik hüpereemia, neelu limaskesta mõningane turse ja paksenemine, mõnel pool on tagaseina pind kaetud läbipaistva või häguse limaga.
Granuleeritud farüngiiti iseloomustab graanulite esinemine neelu tagaseinal - tumepunase värvi hirsitera suurused poolringikujulised tõusud, mis paiknevad hüpereemilise limaskesta taustal, pindmised hargnevad veenid. Külgne farüngiit ilmneb erineva paksusega kiududena, mis paiknevad palatiinsete kaarte taga.
Atroofilist protsessi iseloomustab limaskestade kõhnus, kuivus, mis on tuhmi varjundiga kahvaturoosa värvusega, kohati kaetud koorikutega, viskoosne lima.
Ambulatoorne ravi on suunatud eelkõige haiguse lokaalsete ja üldiste põhjuste kõrvaldamisele, nagu krooniline mädane protsess ninaõõnes ja ninakõrvalurgetes, mandlites jne. On vaja välistada võimalike ärritavate tegurite mõju - suitsetamine, õhu tolmu ja gaasi saastumine, ärritav toit jne; viia läbi tavaliste krooniliste haiguste, mis soodustavad farüngiidi teket, asjakohast ravi. Vähetähtis pole suuõõne taastusravi.
Kõige tõhusam kohalik ravitoime neelu limaskestale, et puhastada seda limast ja koorikutest.
Hüpertroofiliste vormide korral kasutatakse loputamist sooja isotoonilise või 1% naatriumkloriidi lahusega. Sama lahust võib kasutada neelu sissehingamisel ja pihustamisel. Vähendab limaskesta turset, võib soovitada neelu tagumise seina määrimist 3-5% hõbenitraadi lahusega, 3-5% protargooli või kollargooli lahusega, loputamist salvei, vereurmarohi, bikarmündi, heksor-la, miramistiini, oktenisepti infusiooniga. Positiivne mõju on antiseptikumide kasutamine karamellide kujul resorptsiooniks suus, millel on bakteriostaatiline toime - farüngosept, heksalüüs. Suured graanulid saab tõhusalt eemaldada krüoteraapiaga, kauteriseerimisega kontsentreeritud 30-40% hõbenitraadi lahusega, vagotiiliga.
Atroofilise riniidi ravi hõlmab igapäevast limaskesta-mädase eritise ja kooriku eemaldamist ninaõõnest. Parem on seda teha isotoonilise või 1% naatriumkloriidi lahusega, millele on lisatud 4-5 tilka 5% joodi alkoholilahust 200 ml vedeliku, rotokani lahuse kohta. Süstemaatiline ja pikaajaline neelu niisutamine nende lahustega leevendab limaskesta ärritust, vähendab farüngiidi sümptomite raskust. Sma-





