Kuidas samblik inimeselt inimesele edasi kandub ja millised on selle sümptomid? Lichen planus inimestel - fotod, tüübid, märgid, sümptomid ja ravi Lichen planus kandub edasi
Lichen planus on ebameeldiv dermatoloogiline haigus, mis mõjutab nahka. See puudutab harva limaskesti ja veelgi harvem mõjutab küüsi. Tundub sügelevate papulidena, mis näevad välja nagu suurte lillade, roosade või punaste laikude lööve. See nahahaigus võib esineda igas vanuses nii meestel kui naistel, kuid statistiliselt põevad naised seda sagedamini. Lisaks papulidele, mis on silmatorkavad ja nõuavad ettevaatusabinõusid, on LP ohtlik oma onkogeensuse tõttu. Statistika kohaselt põhjustab kuni 2% juhtudest pahaloomuliste kasvajate teket.
Mis on lichen planus
LLP on krooniline põletikuline dermatoloogiline haigus. Seda iseloomustavad nahalööbed, mis võivad kesta mitu kuud, kuni 1-2 aastat (isegi ravi korral). Täpset põhjustajat pole veel kindlaks tehtud. Erinevate oletuste kohaselt võib tegu olla immuunpõletikuga, allergia alatüübiga, päriliku haigusega või viirusega.
Haigus on levinud - erinevatel andmetel esineb seda 2,4% kõigist dermatoloogilistest haigustest, suu limaskesta haigustest - kuni 10%.
Suus avastatakse LLP kõige sagedamini 50-60-aastaselt, nahakahjustused tekivad sageli 40-45-aastaselt. Ka lapsed võivad haigestuda, kuid seda juhtub harvemini kui täiskasvanutel.
Haiguse põhjused
Miks ja kust CPL pärineb, pole täpselt teada. On mitmeid oletatavaid põhjuseid, millest igaühel on tõendid ja kaalukad argumendid:
- Pärilikkus. Asjaolu, et sambliku ruber levib pärilikkuse teel, kinnitab osaliselt statistika: kuni 1,2% haigusjuhtudest ilmnes patsientidel mitme põlvkonna jooksul. On võimatu kindlaks teha, kas haigus kandub raseduse ajal emalt lapsele.
- Psühholoogilised tegurid: stress, häired, unehäired, närvisüsteemi talitlushäired. Ligikaudu 65% patsientidest on mingi närvihäire. Sambliku ruber võib selle tõttu tekkida või halveneda.
- Viiruse toime. Eelduse kohaselt on inimese naharakkudes viirus, mis immuunsüsteemi normaalse töötamise ajal uinub. Kui immuunsüsteemis tekib häire, muutub viirus aktiivseks. Seda oletust ei ole tõestatud, kuna haiguse põhjustajat pole veel kindlaks tehtud.
- Immunoallergiline põhjus. Arvatakse, et patsientide veres ja lööbe ilmnemise kohtades esineb häireid erinevat tüüpi immuunrakkude suhetes (üks tüüp annab aktiivse immuunvastuse, teine vastupidi, vähendab seda). Selle tulemusena lakkab immuunsüsteem tavaliselt oma rakke ära tundma ja hakkab nende vastu antikehi tootma. See põhjustab nahakoe kahjustusi ja punaseid lööbeid.
- Joobeseisund. Jagatud 2 eelduseks. Esiteks: haigus on põhjustatud teatud ravimite võtmisest (dermatoose võib põhjustada 27 ravimit, millest mõnda kasutatakse just selliste probleemide raviks). Teiseks: mürgiste ainete kogunemise tõttu organismi. Need võivad koguneda seedetrakti haiguste, maksakahjustuste, hüpertensiooni ja diabeedi tõttu.
Eelsoodumustegurite hulka kuuluvad:
- ainevahetusprobleemid: süsivesikute metabolismi häired suhkurtõve korral, metaboolne sündroom, düslipideemia;
- ksantomatoos (ainevahetushäire);
- seedetrakti haigused;
- nakkushaigused;
- maksatsirroos.
Nakkuslikkuse osas usuvad inimesed tavaliselt, et planusamblik, nagu ka teised sarnased haigused, on nakkav ja levib kergesti inimeselt inimesele. Muide, see on patsientide jaoks üks peamisi probleeme. Neil on ühiskonnas raskem olla – teised võivad erepunaste löövete tõttu patsiente vältida.
Praktikas ei ole tõestatud, et haigus on nakkav. Siiski on juhtumeid, kus haigus arenes mitmel pereliikmel (sh abikaasal). Kirjeldatakse ka olukorda, kui LP-d nakatas dermatoloog, kes tegi sellise diagnoosiga patsiendile koebiopsia. Seetõttu on vöötohatis tõenäoline edasikandumine ja soovitatav on vältida kokkupuudet haigete inimestega. Järgida tuleb järgmisi ohutuseeskirju:
- vältige füüsilist kontakti (sh käepigistused);
- ärge kasutage samu riideid ja jalanõusid, isikliku hügieeni esemeid (rätikuid), voodipesu ja nõusid.
Kuidas samblik välja näeb ja millised on haiguse erinevad tüübid?
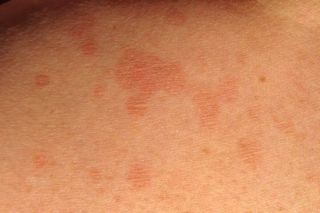
Seda tüüpi samblike nahakahjustuste ainus sümptom on punase lööbe ilmumine. See näeb välja selline:
- tõuseb veidi üle naha pinna;
- sõlmede pind koosneb üksikutest punktidest, mis on tihedalt kogutud ühes kohas ja mõnikord ühinevad;
- lööbe suurus on väike;
- kahjustatud alal võib olla kerge läige, nagu vaha;
- pärast ägenemise haripunkti möödumist võivad papulid kuivada ja maha kooruda (koorumise korral võib seda samblikku segi ajada psoriaasiga);
- lööbe värvus on lilla, karmiinpunane või roosakas.
Pärast lööbe taandumist jääb alles pigmendijälg – kahvatud laigud, mis aja jooksul täielikult kaovad. Kui lööve on tõsine või kui te seda kriimustate, võivad selle asemele tekkida armid.
Kõige sagedamini ilmnevad lööbed:
- sääre esipinnal;
- küünarvarte sisepinnal;
- randmetel;
- meestel - peenisel, naistel - tupe sissepääsu juures;
- kubeme piirkonnas ja reie siseküljel;
- kaenlaalused;
- kehal (harvemini);
- peanahal - lisaks langevad selles piirkonnas juuksed pöördumatult välja.
Harvem on võimalik limaskestade kahjustus, mille puhul suus või suguelunditel tekib punane lööve (harv).
Plaanisamblikuga lööbed on sageli mitmekordsed ja paiknevad rühmadena, moodustades nahal vanikuid, rõngaid või jooniOn erinevaid vorme, mis erinevad lööbe välimuse poolest. Klassifikatsioon on järgmine:
- Erosioon-haavandiline vorm - mõjutab limaskestade, kõige sagedamini suuõõne. Tavaliselt ei parane haavandid pikka aega (isegi intensiivse ravi korral) ning epiteeli enda pind muutub punaseks ja paistes.
- Rõngakujuline – lööbed tekivad kõige sagedamini suguelundite ümber ja reie siseküljel. Paigutatud terveteks või poolringideks.
- Moniliform - lööve moodustab vahaja läikega “kaelakee”. Kõige sagedamini esineb see tuharatel, kõrvadel, kaelal, otsmikul, küünarnukkidel või kõhul.
- Terav - paapulid tõusevad rohkem nahapinnast kõrgemale kui muudel vormidel. Iga sõlme tipus moodustub keratiniseeritud ala. Tavaliselt ilmuvad jalgadele, abaluudele või kaelale.
- Villid – lööbe elemendid erinevad teistest tüüpidest, näiteks vesiikulid (seroosse sisuga vesiikulid, mõnikord verega). Need võivad moodustuda nii tervel nahal kui ka muud tüüpi papulidel. Tavaliselt esinevad jalgadel. Täiustatud juhtudel võivad nad omandada suured suurused (sel juhul nimetatakse seda vormi bulloosseks).
- Hüpertroofilisele samblikule (või verrucoossele, tüügasele) on iseloomulik kupliku lööbe tekkimine, mis tekib suurte laikude ümber. Tavaliselt hüppab see säärtele, harvemini kätele või näole.
Võimalikud tüsistused
LLP ei ole kõige ohtlikum haigus. Patsiendile on samblike ruber eelkõige ebameeldiv. See võib põhjustada järgmisi tagajärgi:
- armid ja tõmblused suurte löövete kohas;
- juuste väljalangemine;
- adhesioonid ja armid, mis võivad naistel põhjustada tupe ahenemist ja meestel fimoosi;
- ähmane nägemine või pisarakanali ahenemine (kui silmad on kahjustatud);
- küünte deformatsioon;
- nahapiirkondade tumenemine, kus lööve tekkis (sümptom on tavaliselt ajutine ja tumenemine kaob järk-järgult).
Teine tagajärg, mis muudab samblike ruberi ohtlikuks, on pahaloomulise kasvaja võimalik areng. Seda juhtub harva ja ainult siis, kui suu limaskest on kahjustatud (sel juhul esines suuvähki 2% patsientidest).
Kuidas teha kindlaks, et tegemist on punase dermatiidiga
Lichen planust võib segi ajada sügelistega (sügelemise tõttu) ja psoriaasiga (papulid võivad maha kooruda). Visuaalselt on lööbed tüüpilise välimusega ja vastuvõtul olev dermatoloog paneb tavaliselt kohe esialgse diagnoosi.
Selguse huvides kasutatakse järgmisi diagnostilisi meetodeid:
- Kliiniline vereanalüüs. Mitte peamine meetod, kuid seda saab ka kasutada. Kinnitus on leukotsütoos, suurenenud ESR ja eosinofiilid.
- Biopsia. Peamine viis, kuidas selgitada, et see on sambliku ruber.
Kuidas vabaneda planusamblikest
Kuidas ja millega LP-d ravida ägenemise perioodil, peab otsustama arst. Üldine meetodite loend:
- ravimite võtmine suu kaudu;
- salvide kasutamine;
- rahvapärased retseptid;
- dieet;
- elustiili normaliseerimine.
Täiendava ravina võib soovi korral kasutada traditsioonilisi meetodeid. Ülejäänud punkte tuleb põhjalikult järgida.
Apteegi ravimid
Kõige tõhusam ravi on ravimid. Ravimeid saab kasutada järgmistel eesmärkidel:
- Vähendab sügelust, leevendab põletikku.
- Immuunsüsteemi normaliseerimine.
- Kudede paranemise tõhustamine.
- Lööbe leviku vältimine.
Lihhen planuse ravi inimestel viiakse läbi järgmiste rühmade ravimitega:
- Interferoonid ja interfenogeenid (Neovir, Interferon Alpha, Ridostin). Kasutatakse nahapõletike leevendamiseks ja taastumise kiirendamiseks.
- Vitamiinid A, B, D, E. Neid kasutatakse ainult lisandina teistele ravimitele, keha toetamiseks ja naha taastumise kiirendamiseks.
- Antiallergeenid. Sellised tabletid on ette nähtud juhul, kui ägenemine on põhjustatud allergilisest reaktsioonist.
- Antibakteriaalsed ained. Neid kasutatakse juhul, kui lisaks samblikuruberile tekib mõni muu infektsioon.
- Rahustid. Kasutatakse, kui patsient on kergesti ärrituv või kui ta peab töötama vaimselt pingelistes tingimustes.
- Kortikosteroidid. Kortikosteroidide kasutamine on näidustatud haiguse leviku aeglustamiseks ja papulide kiireks vähendamiseks. Kuid selline teraapia on samal ajal organismile kahjulik tema enda immuunsuse allasurumise tõttu. Nende kasutamise tulemusena võivad tekkida kõrvaltoimed ja suureneb korduva ägenemise tõenäosus.
Lööbe määrimiseks samblikega võib kasutada järgmist tüüpi salve:
- Hormonaalsed (triamtsinoloon, hüdrokortisoon, Cloveit). Eesmärk - sügeluse vähendamine, naha seisundi üldine paranemine.
- Mittehormonaalne (Fenistil). Kasutatakse, kui samblik allergia tõttu süveneb. Need peatavad papulide leviku, vähendavad turset ja punetust ning kõrvaldavad sügeluse.
- Põletikuvastane. Vähendada turset.
- Tervendamine. Neid kasutatakse siis, kui samblike ägenemise haripunkt on juba möödas ja nahk on hakanud taastuma, et kiirendada paranemist.
- Salitsüülne salv või sellel põhinevad salvid. Kasutatakse naha kiiremaks paranemiseks.
Rahvapärased abinõud
Ruberi samblike ravi on vastuvõetav, kuid ainult lisaks ravimteraapiale. Selliste meetodite olemus on kahjustatud ala ravimine punase lööbega ning sügeluse, põletiku ja naastude leviku vähendamine.
 Lihhen planust saab rahvapäraste ravimitega ravida alles pärast dermatoloogi nõusolekut.
Lihhen planust saab rahvapäraste ravimitega ravida alles pärast dermatoloogi nõusolekut. Mida saab ravida (kõiki tooteid kantakse kahjustatud piirkondadele losjoonidena):
- Astelpajuõli. Kandke 30-60 minutit.
- Õunasiidri äädikas (ilma lahjendamata). Kandke 10 minutiks.
- Kasetõrva salvi puder (150 g), 2 munakollast ja koor (100 g).
- Peeneks riivitud peedi puder.
- Koostis: kiriku viiruk (50 ml), aaloemahl, 1 munakollane ja hakitud küüslauguküüs.
Toitumise ratsionaliseerimine
Kuna üks võimalikest põhjustest on allergiline reaktsioon, on soovitatav järgida samblike ruberi dieeti. Koostage menüü, jättes oma dieedist välja:
- magus;
- palju värvaineid sisaldavad tooted;
- rasv;
- vürtsikas;
- suitsutatud;
- toidud, mis põhjustavad allergilist reaktsiooni (punased ja oranžid puuviljad);
- kohv, kanged teed, gaseeritud joogid, pakendatud mahlad.
Te ei tohiks seda toitu süüa, isegi kui te ei ole selliste toiduainete suhtes allergiline ja kui samblik pärast sellist toitu selgelt ei halvene.
Menüü peaks sisaldama:
- keedetud või hautatud kala;
- dieetliha;
- köögiviljad;
- puuviljad (va tsitrusviljad).
Muud meetodid
Mida teha peale ülaltoodud meetodite:
- Halbadest harjumustest keeldumine.
- Minimeerige kokkupuude papulidega: ärge kriimustage neid ise ega kandke riideid, mis neid hõõruvad.
- Järgige hügieenieeskirju. Arst vastab, kas LLP-ga on võimalik pesta. Jah, saate (nii duši all kui ka vannis käia), isegi ägedas staadiumis. Ainus piirang: ärge kasutage papulidega piirkondade jaoks kõvasid pesulappe. Pärast dušši võite neid määrida niisutajaga - see leevendab osaliselt sügelust.
- Vältige stressi, hüpotermiat, ületöötamist.
- Kiiresti ja õigeaegselt tuvastada ja ravida teisi haigusi.
Kui kaua kulub inimestel sõrmuse ravimiseks aega?
Peamine selgitus: sellest kroonilisest infektsioonist on võimatu igavesti lahti saada. Siiski on võimalik minimeerida ilmingute sagedust ja ulatust, et patsient saaks end teiste inimeste läheduses normaalselt tunda ja elada normaalset elu.
 Tõsiste allergiliste ilmingute korral tuleb ravimit võtta 7-10-päevaste kursuste kaupa. Kui pärast seda haigust ei saa ravida, määratakse patsientidele hormoonravi.
Tõsiste allergiliste ilmingute korral tuleb ravimit võtta 7-10-päevaste kursuste kaupa. Kui pärast seda haigust ei saa ravida, määratakse patsientidele hormoonravi. Haigus jaguneb remissiooniperioodiks (kui lööbeid ei esine) ja ägenemise perioodideks (lööbe ilmnemisel). Kui nahale ilmub punane lööve, võib see kesta 6 kuni 24 kuud. Traditsioonilise ravi korral lööbed taanduvad pärast seda perioodi, kuid võivad tulevikus uuesti ilmneda.
Sait pakub viiteteavet ainult informatiivsel eesmärgil. Haiguste diagnoosimine ja ravi peab toimuma spetsialisti järelevalve all. Kõigil ravimitel on vastunäidustused. Vajalik on konsultatsioon spetsialistiga!
Punane korter samblik(punane dermatiit) on krooniline põletikuline haigus, mille puhul nahale ja limaskestadele tekivad iseloomulikud lööbed.
Lichen planus arvudes ja faktides:
- Haigus esineb 0,1-4% inimestest.
- Naised ja mehed haigestuvad vahekorras 3:2.
- Kõige sagedamini pannakse diagnoos 30-60-aastaselt, kuid üldiselt esineb patoloogiat kõigis vanuserühmades.
- Lichen planus on üks levinumaid suu limaskesta haigusi.
- Lichen planus'e suu (suuline) vorm esineb 1,27-2% inimestest. Seda diagnoositakse lastel harva.
- Hinnanguliselt on ligikaudu pooltel suu sambliku planust põdevatel naistel diagnoosimata suguelundite limaskesta kahjustused.
Põhjused
 Lichen planus tekib siis, kui immuunsüsteem hakkab talitlushäireid tegema ja ründab naharakke. Teadlased ei tea täielikult, miks see juhtub. Arvatakse, et haiguse arengut soodustavad mitmed tegurid:
Lichen planus tekib siis, kui immuunsüsteem hakkab talitlushäireid tegema ja ründab naharakke. Teadlased ei tea täielikult, miks see juhtub. Arvatakse, et haiguse arengut soodustavad mitmed tegurid:
- Pärilikkus. On kindlaks tehtud, et eelsoodumus samblike tekkeks kandub vanematelt lastele geenide kaudu.
- Närvisüsteemi häired. Kirjeldatud on haiguse arengu juhtumeid pärast stressi ja hüpnoosi.
- Seedesüsteemi haigused. Soodustada lichen planuse ilmumist suu limaskestale. Olulised on gastriit, koliit (jämesoole limaskesta põletik) ja mõned muud patoloogiad.
- Viiruslikud infektsioonid. C-hepatiidi ja gripivaktsiinide roll on tõestatud.
- Vigastus suu limaskesta hammaste killud, halvasti istuvad proteesid.
- Kokkupuude teatud mürgiste kemikaalidega: pigmendid, parafenüleendiamiin, ained, mida kasutatakse värvikilede väljatöötamisel.
- Teatud ravimite võtmine: tetratsükliin, ibuprofeen, naprokseen jne.
- Mõnel patsiendil on seos samblike ja südame-veresoonkonna haiguste (arteriaalne hüpertensioon), endokriinsüsteemi (suhkurtõbi) vahel.
Lichen planus: riskirühmad, põhjused, märgid (kuidas see välja näeb), tüsistused, lokaliseerimine. Kas samblikesse on võimalik nakatuda - video
Sümptomid
Lichen planuse tüüpiline vorm avaldub järgmiste sümptomitega:
- Nahale tekivad vaarikapunased või roosakaslillad sõlmekesed. Need on 2-3 mm suurused, ebakorrapärase kujuga ja ei tõuse nahast kõrgemale.
- Sõlmede pinnal on iseloomulik läige vahaja varjundiga. See on kõige paremini nähtav külgvalgustuses.
- Naabruses asuvad sõlmed võivad üksteisega ühineda ja moodustada väikeste soomustega kaetud naastud.
- Sügelus tekib. See võib olla nii tugev, et ei lase sul öösel magada.
- Kui määrite sõlmede pinda taimeõliga, muutuvad sellel nähtavaks valged täpid ja põimuvad jooned nagu võrk.
- Kõige sagedamini tekib kahjustus randmetel, küünarvarte painutuspinnal, säärte sirutajapinnal, reite sisepinnal, kubeme piirkonnas ja kaenlaalustes.
- Näo, peanaha, peopesade ja taldade nahk on äärmiselt harva mõjutatud.
- Tavaliselt, pärast sõlmede ja naastude kadumist nahalt, alad hüperpigmentatsioon millel on ümbritseva nahaga võrreldes tumedam värv.
- Ligikaudu veerandil patsientidest mõjutab haigus limaskesti. Elemendid võivad paikneda suuõõnes, peenise peas, tupe eeskojas.
- Põskede limaskestale ilmuvad tavaliselt halli-opaalivärvi täppide kujul sõlmed. Need on ühendatud võrkudeks, rõngasteks, pitsiks.
- Keelele on iseloomulikud lamedad valkjad naastud, millel on selged, ebaühtlased, sakiliste servadega.
- Huultele ilmuvad lillad laigud. Nende pinnal on koorimine ja hallikasvalge võrk. Alumine huul on kahjustatud sagedamini kui ülahuul.
- Mõnel patsiendil hõlmavad samblike kahjustused küüsi. Need tunduvad pikisuunas vöötkujulised ja mõnikord ilmuvad servi. Küünte voodid omandavad erkpunase värvi. Küünteplaatidele ilmuvad hägused alad.
Sageli tekivad kriimustuspiirkondades samblikele iseloomulikud elemendid. Haigus võib kesta pikka aega, mõnikord mitu kuud.
Vähem levinud samblike puhul on söögitoru kahjustus. Tekib valu ja neelamisraskused, mis on põhjustatud elundi seina põletikust või selle valendiku ahenemisest. On olemas arvamus, et samblike plaan suurendab söögitoru lamerakk-kartsinoomi tekkeriski.
Lichen planus: sümptomid ja märgid. Kuidas näeb lichen planus välja limaskestadel, küüntel, näol ja peas - video
Etapid
Haigusel on kaks etappi:
- Progressiivne. Sel ajal ilmuvad nahale uued elemendid. Keha reaktsioonivõime muutuste tõttu tekivad kriimustuste ja kriimustuste kohta mõne päeva jooksul sõlmed ja naastud. Dermatoloogid nimetavad seda isomorfne reaktsioon.
- Regressiivne. Koorimine toimub sõlmede ja naastude pinnal, need kaovad järk-järgult, jättes oma kohale tumedad pigmenteerunud laigud. Samal ajal võivad tekkida uued elemendid.
Plaasambliku vormid
Lisaks tüüpilisele on ka teisi sambliku tüüpe:
| Haiguse vormi nimi | Kirjeldus |
| Hüpertroofiline (tüügasline, verrukoosne) samblik | Nahale tekivad tüükalised kasvajad, mis näevad välja nagu pruunikaspunased või lillad naastud, mis on kaetud paksenenud ülemise keratiniseeritud nahakihi kihtidega. Nende naastude kõrval võivad esineda elemendid, mis on iseloomulikud tüüpilisele samblikule. Kõige sagedamini paiknevad tüükalised moodustised jalgade esipinnal, harvemini muudel kehaosadel.  |
| Atroofiline lichen planus | Pärast sõlmede või naastude hävimist tekib nahal atroofia või sklerootilised muutused (teisel juhul räägitakse tasapinnalise sambliku sklerootiline vorm). Võib juhtuda peenelt fokusseeritud kiilaspäisus – pähe tekivad väikesed kiilased laigud.  |
| Villiline (bulloosne) lame lihhen vorm | Haiguse haruldane vorm. Nahale tekivad selge või verise vedelikuga täidetud villid. Tavaliselt on need kirsi või herne suurused. Kõige sagedamini ilmuvad elemendid jalgade ja jalgade nahale. Mullid võivad ilmneda nii kahjustatud nahapiirkondadele kui ka naastude pinnale. Mõnikord koos villidega esinevad nahal sõlmed, mis on iseloomulikud haiguse tüüpilisele vormile.  |
| Lichen planus moniliformis | Ilmuvad kirsiaugu suurused lööbed, mis on paigutatud kettide kujul ja meenutavad "nööritud helmeid". Elemendid on sõlmed, millel võib olla erinev välimus. Nad võivad olla üksteisele nii lähedal, et koos meenutavad ühte pikka armi. Selle haigusvormiga lööbeid võib leida kogu kehas, kõige sagedamini otsmikul, kaelal, kõrvade tagaküljel, käte tagaküljel, küünarnukkidel, tuharatel ja kõhul. Kõige sagedamini jäävad puhtaks peopesad ja tallad, põskede ja nina nahk ning suguelundid. |
| Terav kuju | Koos haiguse tüüpilisele vormile iseloomulike elementidega tekivad nahale koonilised sõlmed, mille keskosas on sarvjas nael. Kui peanahk on kahjustatud, võivad sellele tekkida väikesed atroofilised armid. |
| Rõnga kuju | Naastud omandavad iseloomuliku välimuse tänu sellele, et nad levivad laialt ja keskel nahk puhastub. Selle tulemusena ilmuvad nahale elemendid, millel on rõngaste, kaelakeede, kaare ja poolrõngaste välimus. Enamasti esineb seda sambliku plaani meestel. Nahakahjustused lokaliseeritakse tavaliselt suguelundite piirkonnas ja käte sisepinnal.  |
| Erosiivne (erosioon-haavandiline) lame lihhen vorm | Haiguse kõige raskem vorm, mida on raske ravida. Pindmised kahjustused tekivad nahal ja limaskestal - erosioon. Need on ebakorrapärase kujuga, kaetud õhukese valgukilega fibriin. Kui eemaldate selle kile, hakkab erosioon veritsema. Haavandid esinevad harvemini. Elemendid võivad eksisteerida pikka aega, mõnikord kuni mitu aastat. Ravi ajal erosioonid paranevad, kuid pärast ravi tekivad need sageli uuesti, tavaliselt samas kohas.  |
| Zosteriformne vorm | Sõlmed paiknevad nahal piki närve, mistõttu haigus võib sarnaneda herpesega. |
| Lichen planus'e pigmenteerunud vorm | Nahalööbe peamised elemendid on pigmendilaigud. Reeglina leidub neid näol ja kätel.  |
Suu limaskesta kahjustuse variandid (suu lichen planus):
| Haiguse vormi nimi | Kirjeldus |
| Võrk | Suusambliku kõige levinum vorm. See ilmub valgete pitsiliste joontena, mis meenutab välimuselt võrku või ämblikuvõrku. Sellisel juhul ei ole patsiendil kaebusi. |
| Erosiivne/haavandiline | See on levimuse poolest teisel kohal kõigi suusambliku vormide seas. Kollaste kiledega kaetud limaskestale ilmuvad erosioon ja haavandid. Veerandil patsientidest on patoloogilises protsessis kaasatud igemete limaskest, seda seisundit nimetatakse desquamatiivne gingiviit. |
| Papulaarne | Limaskestale ilmuvad valged sõlmed. |
| Atroofiline | Limaskestale ilmuvad atroofia piirkonnad. See haigusvorm võib avalduda ka desquamatiivse gingiviidina. |
| Bulloosne | See ilmub läbipaistva vedelikuga täidetud limaskestale villide kujul. |
Lichen planus: etapid ja vormid (erosioon-haavandiline, tüükaline, atroofiline jne) - video
Tüsistused
Lichen planus on eriti ebameeldiv suguelundite piirkonnas, tupes. Haigus põhjustab valu ja häirib seksuaalelu. Elementide asemele võivad jääda armid. Seksuaalne düsfunktsioon võib seejärel püsida pikka aega.
On tõendeid selle kohta, et samblike, kuigi vähesel määral, võib see suurendada lamerakk-kartsinoomi riski. Teie dermatoloog võib soovitada teil teha kahjustuste vähirakkude skriinimist.
Naha pigmentatsioon kohtades, kus paiknesid sõlmed ja naastud, püsib pikka aega.
Kuidas näeb samblik välja fotol?
Lichen planus käel: 
Lichen planus jalal: 
Lichen planus näol: 
Lichen planus limaskestal: 
Planusamblik keelel: 
Diagnostika
 Enamikul juhtudel saab arst läbivaatuse käigus hõlpsasti diagnoosi panna. Raskused võivad tekkida, kui nahk ei ole kahjustatud ja elemendid asuvad ainult limaskestal.
Enamikul juhtudel saab arst läbivaatuse käigus hõlpsasti diagnoosi panna. Raskused võivad tekkida, kui nahk ei ole kahjustatud ja elemendid asuvad ainult limaskestal.
Nahaarst võib määrata lichen planuse testid:
- Biopsia. Arst võtab sõlmede ja naastude piirkonnast koetüki ja saadab selle analüüsimiseks laborisse. Enamasti tehakse seda kraapide abil. Proovide mikroskoopial on näha samblikele iseloomulikke rakke.
- C-hepatiidi vereanalüüs. See viirushaigus kutsub sageli esile samblike esinemise. Kui arst vestluse käigus otsustab, et teil oli hepatiiti nakatumise oht, määrab ta selle testi.
- Allergiatestid. Allergia võib samuti vallandada samblike plaani. Teie dermatoloog võib suunata teid allergoloogi juurde, kes saab teha allergiatesti. Erinevaid potentsiaalseid allergeene sisaldavad lahused kantakse teie nahale. Positiivsest reaktsioonist annab märku punetuse ja villide ilmnemine piirkonnas, kus "süüdlane" allergeeni kasutati.
Lichen planus: diagnoos (dermatoveneroloogi arvamus) - video
Ravi
Kuidas ravida lichen planust?
Kuna haiguse põhjus pole täielikult selge, puudub sellele suunatud ravi. Teraapia on peamiselt suunatud sümptomite leevendamisele ja kosmeetiliste probleemide kõrvaldamisele.
Kortikosteroididega samblike plaanivastased salvid
 Kortikosteroidid (glükokortikoidid) on neerupealiste koore hormoonide preparaadid. Nad pärsivad tõhusalt põletikku, immuun- ja allergilisi reaktsioone. Tavaliselt algab lichen planuse ravi kortikosteroidide kasutamisega kreemide ja salvide kujul. Kui see ei aita, määratakse ravimid tablettide kujul. Kui ka tabletid on ebaefektiivsed, kasutatakse kortikosteroide süstide kujul.
Kortikosteroidid (glükokortikoidid) on neerupealiste koore hormoonide preparaadid. Nad pärsivad tõhusalt põletikku, immuun- ja allergilisi reaktsioone. Tavaliselt algab lichen planuse ravi kortikosteroidide kasutamisega kreemide ja salvide kujul. Kui see ei aita, määratakse ravimid tablettide kujul. Kui ka tabletid on ebaefektiivsed, kasutatakse kortikosteroide süstide kujul.
Lichen planuse puhul kasutatakse Diprospani ja teisi glükokortikoide.
Kortikosteroidide kasutamise võimalikud kõrvaltoimed:
- naha ärritus või hõrenemine kreemide ja salvide pealekandmise piirkonnas;
- mao häired.
Immuunvastust mõjutavad ravimid
Neid ravimeid võib välja kirjutada salvide, geelide või suukaudsete (suu kaudu manustatavate) vormidena. Kõige sagedamini kasutatavad ravimid on takroliimus (Protopic) ja pimekroliimus (Elidel).
Antihistamiinikumid
Antihistamiinikumid blokeerivad põletikulistes ja allergilistes reaktsioonides osaleva valgu nimega histamiini toimet. Need tablettide kujul või nahal manustatavad ravimid leevendavad samblike põhjustatud valu ja sügelust.
Fototeraapia
 Fototeraapia hõlmab naha eksponeerimist valguslainetele. Plaasambliku puhul kasutatakse kõige sagedamini ultraviolett-B-kiirgust, mis suudab läbida ainult naha pealmist kihti (epidermist).
Fototeraapia hõlmab naha eksponeerimist valguslainetele. Plaasambliku puhul kasutatakse kõige sagedamini ultraviolett-B-kiirgust, mis suudab läbida ainult naha pealmist kihti (epidermist).
Ultraviolett-A-kiirgust kasutatakse ka koos psoraleeniga. See ravi suurendab aga veidi nahavähi ja katarakti tekkeriski tulevikus.
Tavaliselt tehakse 2-3 fototeraapia seanssi nädalas mitme nädala jooksul.
Retinoidid
Kui glükokortikoidravimid ja fototeraapia patsienti ei aita, võib arst välja kirjutada retinoidid – sünteetilised A-vitamiini preparaadid.Kasutatakse suu kaudu või naha kaudu.
Retinoidid võivad põhjustada lootel kaasasündinud väärarenguid, mistõttu neid ei soovitata rasedatele. Kui naine valmistub emaks saama või toidab last rinnaga, määrab arst nahale manustatavad retinoidid või muud ravimid.
Ärritajate kõrvaldamine
Kui teie arst usub, et samblike plaane põhjustavad hepatiit C, allergiad, teatud ravimid või muud põhjused, soovitab ta võtta meetmeid põhjusliku teguri kõrvaldamiseks. Võimalik, et peate hiljuti kasutatud ravimid asendama teiste ravimitega ja vältima kokkupuudet teatud ainetega, mis põhjustavad teil allergilisi reaktsioone. Kui teil on diagnoositud C-hepatiit, suunatakse teid ravile hepatoloogi - maksahaiguste spetsialisti juurde.
Antibiootikumid samblike jaoks
Lichen planus on mittenakkuslik haigus, seega ei ole antibakteriaalsete ravimite kasutamine vajalik. Kuid mõnikord tekivad selle patoloogia taustal pustuloossed nahakahjustused. Sel juhul määrab arst antibiootikume.
Alternatiivmeditsiin samblike plaanide ravis
Mõnede uuringute tulemused näitavad, et samblike põdevatel patsientidel võib A- ja B-vitamiini võtmine olla kasulik. Siiski on vaja rohkem uurida, et seda kindlat teada saada.
Mõned väikesed kliinilised uuringud on näidanud, et aloe vera geelid aitavad suuõõne ja suguelundite samblike puhul.
On üsna palju toidulisandeid, mis tootjate ja müüjate sõnul aitavad samblike puhul. Enne nende kasutamist tuleb kindlasti konsulteerida oma arstiga. Mõned alternatiivsed ravimid võivad põhjustada tõsiseid kõrvaltoimeid, kui neid kasutatakse koos ravimitega.
Lichen planus - ravi (antibiootikumid, hormonaalsed ravimid, antihistamiinikumid, vitamiinravi, kreemid ja salvid, VLOG) - video
Lichen planus: limaskestade ravi tunnused. Laste, rasedate ravi. Plaanisambliku prognoosid - video
Ravi kodus
Haigust saab ravida ambulatoorselt, kodus. Kuid patsient peab olema arsti järelevalve all, ilmuma perioodiliselt uuringutele ja järgima ettekirjutusi.
- Võtke sooja nahavanne kolloidse kaerahelbega ja seejärel niisutava kreemiga.
- Tehke külmad kompressid.
- Vältige naha kahjustamist. Kaitske oma käsi kinnastega nõude pesemisel ja aiatöödel.
- Alates
Lichen planus on üsna levinud nahahaigus, mis muutub kiiresti krooniliseks. See esineb sageli kroonilises vormis koos ägenemistega; ägedad vormid on palju vähem levinud. Haigust peetakse ohtlikuks selle onkogeensuse tõttu. Ilma korraliku ravita võivad põletikukolded degenereeruda pahaloomuliseks kasvajaks.
Põhjused
Lichen planus moodustab 0,78–2,4% kõigist nahahaigustest ja 7–10% suu limaskesta haigustest. Erinevatel andmetel esineb see 1,3-2,4% kõigist dermatoloogilistest haigustest. Ja suu limaskesta haiguste hulgas on selle osakaal mõne autori sõnul 35%. Haigus esineb erinevas vanuses. Naised haigestuvad samblikesse sagedamini kui mehed.
Plaanisambliku esinemist põhjustavad immuunhäired. Provotseerivate tegurite (psühho-emotsionaalne stress, trauma selle sõna laiemas tähenduses - mehaaniline, keemiline, meditsiiniline; hormonaalsed ja ainevahetushäired) mõjul suureneb naharakkude tundlikkus ja vastuvõtlikkus patogeensetele mõjudele.
Selle esinemise peamised põhjused:
- Autoimmuunsed häired.
- Ainevahetushaigus.
- Viiruslikud ja nakkushaigused.
- Neurogeensed häired.
- Pärilik eelsoodumus.
- Allergilised ja toksilised reaktsioonid.
- Endokriinsüsteemi häired.
- Kardiovaskulaarsüsteemi haigused.
Haiguslugu, kus sambliku ruber on päritud, ei ole haruldane. Sellistel juhtudel ilmneb samblik lastel ja seda on raske ravida. Lichen planus areneb lastel väga harva. Pediaatriline populatsioon moodustab vaid 1% kõigist samblike planusega patsientide koguarvust.
Vastupidiselt levinud arvamusele, et vöötohatis võib nakatuda juba nakatunud inimeselt, ei ole see nakkav. Teisisõnu, samblik ei ole nakkav. Enamasti on see pärilik ja seda ei edastata isikliku kontakti kaudu selle kandjaga.
- Patsiendiga suheldes tuleks vältida käepigistamist ja muid füüsilisi kontakte.
- ärge jagage nõusid, riideid, jalanõusid, kääre ja muid isikliku hügieeni esemeid.
Planuse samblike sümptomid ja fotod

Lichen planus'e korral kannatab nahk kõige sagedamini, kuigi 3–26,5% juhtudest esineb suuõõne limaskestade isoleeritud kahjustusi. Võib esineda häbeme, põie ja ureetra, pärasoole ja seedetrakti kahjustusi.
Plaanisamblikuga lööbed on sageli mitmekordsed ja paiknevad rühmadena, moodustades nahal vanikuid, rõngaid või jooni
Lichen planuse peamine sümptom on iseloomulike löövete ilmnemine punetuse, naastude ja haavandite kujul. Lööbeid iseloomustab rühma paiknemine peamistes kahjustatud piirkondades.

Enamasti paikneb sambliku ruberiga lööve järgmistel kehapiirkondadel:
- küünarnukid;
- randmeliigeste ja puusade sisepind;
- popliteaalne lohk;
- nimmepiirkond;
- hüpogastrium;
- kubeme piirkond;
- pahkluu liigesed;
- kaenlaalused;
- keha külgmised pinnad.
Peopesad ja tallad, nägu ja peanahk on lamedambliku poolt mõjutatud üliharva. Limaskestal täheldatakse lööbe elemente järgmistes piirkondades:
- suuõõs: keel, põskede sisepind, kõva suulae, igemed; V
- läbimine tuppe;
- peenise pea.
Plaansambliku ilmnemine suu limaskestal sõltub teatud määral patsientide seedetrakti (koliit jne), maksa ja kõhunäärme haiguste esinemisest. Paljude patsientide puhul on vaieldamatu seos vaskulaarse (hüpertensioon) ja endokriinse (suhkurtõve) patoloogia vahel.
Väga raske on tuvastada näosamblikku, mis väljendub ebaloomulike lööbetena otsmikul, põskedel, alumisel ja ülemisel silmalaugul ning lõual. Tavaliste naastude asemel kogevad patsiendid intensiivset tumedat pigmentatsiooni.
Seega on sambliku ruberi sümptomiteks sügelus, punetus ja muud tüüpilised sümptomid. Nahaarst saab kindlaks teha haiguse esinemise patsiendi välise läbivaatuse käigus.
Haiguste tüübid
Nagu võime järeldada haiguse arengu põhjustest, ei levi samblik inimeselt inimesele. Sõltuvalt manifestatsioonist eristatakse järgmisi sorte:
| Planusambliku vorm | Sümptomid ja märgid |
| Tüüpiline kuju | iseloomuliku roosa värvi hulknurksed naastud, millel on lilla varjund. |
| Rõngakujuline | See moodustub kahjustuse perifeerse kasvu tulemusena koos elementide regressiooniga selle keskel. Seda haigusvormi täheldatakse tavaliselt meestel. Rõngad paiknevad suguelundite piirkonnas, jalgade sisepinnal ja limaskestadel. |
| Tsüstiline või bulloosne | Vesikulaarse vormiga tekivad kehale suured (kuni hernesuurused) ja väikesed villid, mis levivad kiiresti muutumatule nahale. Selliste muutuste ümber on papulid või naastud. |
| Tüükakujuline vorm | Kasvud näevad välja nagu tüükad, mis paiknevad punastel naastudel. Seda tüüpi samblikud paiknevad tavaliselt jalgadel, sellega kaasneb tugev sügelus ja seda on raske ravida. |
| Terav kuju | Koos klassikaliste papulidega ilmuvad teravatipulised elemendid, mis võivad olla kombineeritud atroofiliste muutustega |
| Erütematoosne vorm | Seda iseloomustab äkiline ilmumine olulisele osale nahast (peamiselt torsole ja jäsemetele), hajus karmiinpunane punetus, turse ja koorumine. Selle vormiga sõlmed on pehmed. |
| Atroofiline lichen planus | Areneb seoses sklerootiliste ja atroofiliste muutustega lööbe taandumiskohas. Peanahal võib täheldada väikseid kiilaspäisuse laike. |
| Ebatüüpiline sambliku ruberi vorm | Kõige sagedamini on kahjustatud ülahuul, millele sümmeetriliselt moodustuvad valkja kattega kongestiivse hüpereemia kolded. Ülemiste lõikehammaste piirkonnas on igemepapillide turse, mehaanilisel ärritusel nad kergesti veritsevad. Patsiendid tunnevad söömisel põletust ja valu. |
| Lichen planus moniliformis | Kaasnevad ümmargused vahajad lööbed, mis on rühmitatud kaelakee kujul. Lööve paikneb otsmikul, kõrvade taga, kaelal, käeseljal, küünarnukkidel, kõhul ja tuharatel. |
| Eksudatiivne-hüperemiline | Seda iseloomustavad limaskestade põletikukolded, millele tekivad paapulid. See tüüp mõjutab peamiselt igemeid ja sisehuuli ning seda iseloomustab põletustunne ja valu. |
| Eroseeriv-haavandiline | See on kõige raskem ja raskemini ravitav. Tavaliselt kaasneb sellega suu limaskesta kahjustus (peenise pea ja tupe sissepääs on põletikulise protsessiga harvem kaasatud). |
Kõigi planusambliku vormide puhul kasutatakse kohalikku ravi, mille põhirõhk on mitmesuguste kortikosteroidsete salvide (celestoderm, advantan, elocom jne) kasutamisel. Samuti on näidatud lahustava toimega salvid, mis sisaldavad ihtiooli, naftalaani, väävlit, tõrva ja salitsüülhapet.
Diagnostika
Kui ilmnevad nahalööbed, peate konsulteerima dermatoloogiga. Lichen planuse diagnoosi paneb dermatoloog ja see ei tekita suuri raskusi, kuna peaaegu alati on võimalik tuvastada tüüpilisi hulknurkseid naastuid, millel on iseloomulik värv, sile pind, naba süvendid ja põikitriibud.
Leukoplaakia, erütematoosluupuse või süüfilise välistamiseks tehakse diferentseeritud diagnoos. Peamine suund on tuvastada haigust provotseerivad põhihaigused. Patsiendi üksikasjalik küsitlemine võib määrata esilekutsuva teguri või pärilikkuse.
Plaanisambliku ravi inimestel
Somaatiliste haiguste tuvastamiseks peaksid samblikega patsiendid läbima põhjaliku uuringu. Erilist tähelepanu pööratakse seedetrakti seisundile, närvisüsteemile, määratakse vererõhk ja vere glükoosisisaldus.
Provotseerivate tegurite kõrvaldamine:
- stressi ja traumaatiliste olukordade kõrvaldamine inimestel;
- ravi hambaarsti juures, suuõõne kanalisatsioon, et vältida suu limaskesta kahjustusi;
- ravimteraapia korrigeerimine, jättes välja haigust provotseerivad ravimid (antibiootikumid, delagil);
- töö- ja majapidamisohtude kõrvaldamine;
- endokrinoloogi, gastroenteroloogi, neuroloogi uurimine;
- krooniliste infektsioonikollete (sinusiit, kaaries) ravi;
- õige tasakaalustatud toitumine, toitumine.
Täiskasvanute ja laste kohalikku ravi võib pakkuda ka rahvapäraste ravimitega, sealhulgas:
- vannid, milles kasutatakse ravimtaimi, näiteks nööri ja kummelit;
- astelpajuõli plekkide rakendused;
- kiriku viiruki ja saialille baasil põhinev salv;
- vedelikud, kompressid, suuloputus peedi- või viburnumimahlaga, rosinakeetmine.
Aktiivselt kasutatakse kortikosteroidide Advantan, Sinaflan, Belosalik salve, millel on põletikuvastane toime ja mis on seetõttu efektiivsed samblike ravis, süstides kahjustusi hüdrokortisooniga.
Haavadesse kriimustatud papuleid on soovitatav ravida Solcoseryl salviga. Ravim küllastab kudesid hapniku ja glükoosiga, regenereerib neid ja takistab haavandite ja erosioonide teket. Kandke haigele nahale 2-3 rubla. päevas, umbes 2 nädalat.
Ainevahetusprotsesside käigu parandamiseks on näidustatud vitamiinravi. A-vitamiin ja selle derivaadid avaldavad otseselt soodsat mõju naharakkude jagunemisele ja vähendavad põletiku raskust. Vitamiinipreparaat on ette nähtud 2–3 nädalaks annustes 25–50 mg.
Lihhen planuse mitteravimiravi meetodite hulgas väärib tähelepanu fototeraapia (ultraviolettkiirgus). On teateid samblikega patsientide laserravist.
Inimeste planusamblik ei ole alati ravitav, sageli taastub haigus pärast ravikuuri katkestamist retsidiividena. Seetõttu on oluline järgida ennetavaid meetmeid, mis aitavad saavutada stabiilse remissiooni.
Kui sügeliste intensiivsus suureneb, viiakse läbi ravi:
- histamiini H1 blokaatorid, antiserotoniini ja katehhoolamiini blokaatoritega tõrjevahendid. Samal ajal kasutatakse rahusteid ja antidepressante. Nende abiga normaliseerivad nad une ja vähendavad sügelust;
- vitamiiniteraapia positiivseks mõjuks ainevahetusprotsessidele.
Ägenemiste ennetamine seisneb krooniliste infektsioonikollete (tonsilliit, kaaries jt) ravis, psühhoneuroloogiliste häirete, närvisüsteemi ülekoormuse ja stressi ravis.
Rahvapärased abinõud
Lihhen planust saab rahvapäraste ravimitega ravida alles pärast dermatoloogi nõusolekut.
Retseptid:
- Tõrva. Võtke 2 muna, 150 g kasetõrva, 100 g värsket omatehtud koort, segage ja hõõruge kahjustatud piirkondadesse, kuni välised ilmingud kaovad. Esmalt pühkige põletikulisi piirkondi vesinikperoksiidiga.
- Igapäevane astelpajuõli kompress. Nad niisutavad marli ja kannavad seda tund aega kahjustatud nahapiirkondadele.
- Saialill. Võtke 10 g saialilleõisikuid ja tükeldage, jahvatage 50 g vaseliiniga. Kandke salvi kahjustatud nahapiirkondadele mitu korda päevas, kuni samblik kaob.
- Takjajuured ja humalakäbid võrdsetes kogustes (2 supilusikatäit) kombineeritakse 1 sl saialillega ja valmistatakse salv. Selleks vala taimed 200 ml keeva veega ja hauta neid veidi tasasel tulel. Seejärel puljong filtreeritakse ja segatakse vaseliiniga vahekorras 1: 2. Selle salviga töödeldakse samblike naastud mitu korda päevas.
Ärahoidmine
Võimalikud ennetusmeetmed:
- Vitamiinide ja mineraalainete võtmine.
- Immuunsüsteemi tugevdamine.
- Kõvenemine.
- Vastupidavus stressile.
- Püüdke vältida nahavigastusi ja liigset päikese käes viibimist, kuna pikaajaline päikese käes viibimine võib esile kutsuda soovimatuid reaktsioone.
- Õigeaegne kontakt spetsialistidega ja esilekerkivate haiguste ravi.
Kui teil tekivad ebasoodsad sümptomid, mis väljenduvad nahalöövetena, pöörduge viivitamatult oma arsti poole. Õigeaegne ravi võimaldab teil haigusega kiiresti toime tulla ja kaitsta teid tõsiste tüsistuste eest.
Väga sageli kaasneb samblike ilmumisega nahale suur hulk ebameeldivaid sümptomeid, mis häirivad inimese normaalset elu. Paljud inimesed on huvitatud küsimusest, kuidas samblikud inimeselt inimesele edasi kanduvad, ja seda tüüpi haigustega nakatumise vältimise meetodid.
Samuti on väga levinud samblikesse nakatumine, võib-olla kokkupuutel loomadega, kes on teatud tüüpi nahahaiguste kandjad. Viirusliku infektsiooni tüüpi on varajases staadiumis peaaegu võimatu kindlaks teha ja selleks on vaja läbida asjakohane diagnostika.
Haigus avaldub inimesel suure hulga ebameeldivate aistingutega ja väliselt ebaesteetilise välimusega, mis tõrjub teisi. Väga sageli ilmneb samblik lapsepõlves, kuna viirused mõjutavad kõige rängemalt lapse immuunsust.
Inimene võib nakatuda sellise nahahaigusega kõikjal, nii et paljud on huvitatud küsimusest, kuidas seda tüüpi haiguse tõenäosust vähendada ja kuidas nahakahjustusi õigesti ravida.
Mis haigus on samblik?
Sellise sambliku välimus moodustub viirusinfektsiooni tagajärjel, mis avaldub naastude kujul nahal koos villide esinemisega. Seda tüüpi infektsioon esineb peamiselt ribide ja talje piirkonnas. Kõige sagedamini kannatavad inimesed, kellel on kahjustus.
Seda tüüpi samblikud edastatakse inimeselt inimesele järgmistel viisidel:
Seda tüüpi nakkust võrreldakse sageli tuulerõugetega, kuid erinevalt tuulerõugetest ei levi inimestel vöötohatis õhus levivate tilkade kaudu ja see võib inimest tabada palju kordi.
Pityriasis versicolor või versicolor inimestel tekib see siis, kui nahka kahjustavad patogeensed seened, mis nahale sattudes kipuvad kiiresti paljunema ja nakatama terveid naharakke.
Seda tüüpi samblikud avalduvad erineva kujuga naastudena Burgundiast pruunini. Enamasti ilmuvad kõhule ja kätele. Kui seda tüüpi infektsioon ei ravita õigesti, võib see kesta pikka aega, süvendades perioodiliselt selle sümptomeid.
Kõige levinumad haiguse põhjused on:

Seda tüüpi samblikesse võite nakatuda ainult tiheda kontakti kaudu inimesega või isiklike hügieenivahendite kasutamisega.
Seda tüüpi samblike välimusega kaasneb väga sageli suur hulk ebameeldivaid sümptomeid. Seda tüüpi haigus võib olla krooniline ja avalduda ainult vähenenud immuunsuse korral.
Kõige sagedamini esineb see haigus järgmistes kehapiirkondades:

Haigus avaldub erineva kujuga punaste laikudena. Samblike põhjused võivad olla seotud närvisüsteemi häirete ja inimkeha ebaõige hügieeniga.
Seda tüüpi haigusi uurides ei saa paljud eksperdid anda täpset vastust küsimusele, kas seda tüüpi samblikud on nakkavad. Siiski on soovitatav piirata kontakti selle infektsiooni põdeva inimesega.
Seda tüüpi samblike esinemine tekib naha viirusinfektsiooni tõttu. See haigus avaldub inimestel erineva kujuga roosade laikudena, mis sisaldavad teatud vedelikku eritavaid ville.
Seda tüüpi samblikud kipuvad väga kiiresti levima inimese tervetele nahapiirkondadele.
Sellise puuduse ilmnemise põhjused on järgmised:

Sõrmused kipuvad inimestel põhjustama tugevat sügelust ja põletust. Kõige sagedamini ilmuvad seda tüüpi samblikud kätele, eriti peopesa piirkonnas.
Haigus on nakkav.
Inimene võib nakatuda järgmistel viisidel:
- Tihedas kontaktis nakatunud inimesega;
- Nakatunud isiku isiklike hügieenitoodete kasutamisel;
- Nakatunud isiku puudutatud esemetega kokkupuutel, näiteks ühistranspordiga sõites;
- Kokkupuutel loomadega, kes on haiguse kandjad.
Seda tüüpi samblike puhul on keelatud nahakahjustusi kriimustada, vastasel juhul aitab see kaasa haiguse edasisele levikule tervetes nahapiirkondades.
Sõrmusss ketendav on nahahaigus, mida nimetatakse ka psoriaasiks. See haigus ilmneb nahal punaste ja roosade naastudena.
See võib ilmneda peaaegu kõikjal ja areneda sõltuvalt immuunsüsteemi kaitsefunktsioonide vähenemise astmest.
Kõige sagedamini avaldub haigus väikese vormina, mis järk-järgult suureneb, visuaalsel uurimisel võib nakkuskohtades täheldada naha koorumist ja lõhenemist.
Lichen squamosus ei ole ravitav ja see ei ole nakkav.
Kui haigus süveneb, määratakse spetsiaalsed ravimid, mis blokeerivad edasist arengut ja kõrvaldavad ebameeldivad sümptomid.
Seda tüüpi samblikud ilmnevad järgmistel põhjustel:

Eksperdid ütlevad, et seda tüüpi haigusi esineb kõige sagedamini lapsepõlves ja noores täiskasvanueas.
Lichen squamosus võib edasi kanduda emalt lapsele.
Seda tüüpi nahainfektsioon tekib inimestel nahapinda hävitavate ja ebamugavustunnet tekitavate seentega nakatumise tagajärjel. Kõige sagedamini ilmub selline samblik inimestele sügisel ja kevadel.
Just sel perioodil võivad nakatunud inimesel tekkida kaneeli- ja kollased laigud ilma põletikuliste moodustisteta.
Nakatumisel võivad laigud kehal kiiresti kasvada. Enamasti ilmuvad need seljale, kõhule ja jalgadele. Seda tüüpi haiguste puhul ei teki päevitamist päikese käes viibides.
Haiguse põhjused on järgmised tegurid:

Haigus on nakkav, kuid nakatumiseks peab inimene olema tihedas kontaktis viirusekandjaga või kasutama oma isiklikke hügieenivahendeid.
 Seda tüüpi samblikud avalduvad nahalööbe ilmnemisel, mis soodustab sügeluse ja põletuse tekkimist, eriti pärast kokkupuudet veega.
Seda tüüpi samblikud avalduvad nahalööbe ilmnemisel, mis soodustab sügeluse ja põletuse tekkimist, eriti pärast kokkupuudet veega.
Kõige sagedamini ilmuvad seda tüüpi samblikud inimese näole, õlgadele ja puusadele.
Haigus avaldub väga sageli vanuses 3–30 aastat, seejärel kipub see iseenesest kaduma.
Sellise sambliku tekkepõhjused on meditsiinile siiani teadmata, erinevaid teooriaid on suur hulk.
Siiski on täheldatud, et seda tüüpi nahainfektsioonid ilmnevad suuremal määral meestel ja pärast erinevate viirushaiguste põdemist.
Sõrmussõrmus ei ole nakkav ega ohusta teisi, kuid see haigus on ebaesteetilise välimusega ja põhjustab sageli inimestel ebamugavusi.
Seda tüüpi samblikud viitavad nakkuslikele nahakahjustustele. Enamasti ilmub see noores eas.
Esinemise põhjused hõlmavad järgmisi tegureid:
Seda tüüpi samblikud inimestel ei ole nakkavad, kuid vajavad õigeaegset ravi, kuna kipuvad levima kogu kehas erineva suurusega heleroosade ja beežide moodustistena.
Kõige sagedamini ilmub samblike asbest piirkondadesse, kus juuksed kasvavad. Peanahale tekivad heledad laigud, mis ketendavad ja tekitavad ebamugavust.
Naastude moodustumise kohtades võite märgata põletikulist turset ja naha turset.
Selle ärajätmise põhjused on järgmised: 
- Immuunsuse vähenemine;
- Peapiirkonna rasunäärmete töö katkemine.
Lisaks on peamised sümptomid järgmised:
- Koorimisel on kerge hallikas või hõbedane toon;
- Kaalud ei kata mitte ainult sambliku põletikulist nahka, vaid ka juukseid ise;
- Karvad ei katke, kuid näevad välja elutud ja tuhmid.
Seda tüüpi haigust ei peeta nakkavaks, kuid meditsiinieksperdid soovitavad mitte kasutada nakatunud isiku isiklikke esemeid ja vältida lähikontakti sellise inimesega.
 Lichen nodosum nimetatakse ka Piedra samblikuks ja see ilmneb viirusinfektsiooniga naha nakatumise tagajärjel.
Lichen nodosum nimetatakse ka Piedra samblikuks ja see ilmneb viirusinfektsiooniga naha nakatumise tagajärjel.
See ilmub juuksevõllil erineva kujuga sõlmede kujul.
Kõige levinumad põhjused on järgmised.
- Valesti valitud mütsid;
- Kuum kliima;
- Stressirohked olukorrad.
Seda tüüpi samblikud ilmuvad kõige sagedamini kuumas kliimas ja kipuvad teistele inimestele edasi kanduma järgmiselt:
- Kellegi teise kammi kasutamisel;
- Nakatunud inimeste mütside kasutamine;
- Kokkupuude nahaga.
Kasside sõrmuss on naha seenhaigus, mis võib edasi kanduda haigelt inimeselt tervele inimesele. Seda tüüpi nakkus kandub inimestele edasi lemmikloomadelt, näiteks kassidelt, ja levib kiiresti kogu kehas.
Kõige sagedamini puutuvad seda tüüpi haigusega kokku kodutud loomad ja nad nakatavad lemmikloomi kontakti kaudu.
Inimestel avaldub samblik järgmiste sümptomitega:

Inimene võib nakatuda järgmistel viisidel:
- Kokkupuutel hulkuvate loomadega;
- Kui puudub kontroll lemmikloomade jalutamiskoha üle;
- Kokkupuutel haigest inimesest terveks;
- Nakatunud isiku isiklike hügieenivahendite kasutamisel;
- Avalikes kohtades.
Õigeaegse ravi puudumisel võivad seda tüüpi haigused muutuda keerulisemaks ja muutuda haavandilisteks kahjustusteks, mis eritavad spetsiifilist vedelikku ja põhjustavad palju ebamugavusi.
Inimese samblike inkubatsiooniperiood
| Sambliku tüüp | Inkubatsiooniperiood |
| Inkubatsiooniperiood on loomalt nakatumisel 4-5 päeva. Inimese nakatumise korral on periood kuni 2 nädalat. | |
| Inimese inkubatsiooniperiood on 3 päeva kuni üks kuu. | |
| Inkubatsiooniperiood kestab mitu kuud, sõltuvalt immuunsuse vähenemise astmest | |
| Inkubatsiooniperiood on 7 kuni 10 päeva. | |
| Inkubatsiooniperiood on üks kuni kolm kuud, olenevalt naha nakatumise astmest. | |
| Inkubatsiooniperiood on 3 kuni 7 päeva. | |
| See võib avalduda mitme nädala jooksul ja kesta kuni mitu kuud, olenevalt inimkeha individuaalsetest omadustest. | |
| Inkubatsiooniperiood võib kesta 1 nädal ja kuni mitu kuud. | |
| Inkubatsiooniperiood on 7 päeva kuni 1 kuu. | |
| Seda tüüpi haigus võib ilmneda mõne nädala jooksul. |
Olenemata inkubatsiooniperioodi pikkusest peate esimeste haigusnähtude ilmnemisel konsulteerima arstiga.
Kas samblik on ravi ajal nakkav?
Naha nakatumisel tekib samblik, mistõttu inimene on nakkuse kandja ja võib nakatada teisi inimesi.
Seda tüüpi nahakahjustuste ravi võtab üsna kaua aega, nii et inimene võib nakatuda isegi spetsiaalseid ravimeid kasutades.
Kas on võimalik uuesti nakatuda?
Iga inimene võib nakatuda samblikesse, kui nahk on selliste viiruste poolt mõjutatud, ei teki inimesel kaitseks immuunsust.
Seetõttu võib inimene uuesti nakatuda, eriti kui nakkuse põhjustajaks on loom, kes on selle kandja.
Esinemise ennetamine
Seda tüüpi nahahaiguste, näiteks samblike, nakatumise riski vähendamiseks peate esmalt järgima järgmisi ennetusreegleid:
- Viige korralikult läbi kõik vajalikud hügieenimeetmed;
- Kasutage ainult isiklikke hügieenitarbeid;
- Pärast avalike kohtade külastamist on vaja kasutada antibakteriaalseid ravimeid;
- Vältige kokkupuudet inimestega, kes on seda tüüpi nahahaiguse kandjad;
- Vältige kokkupuudet hulkuvate loomadega;
- Hoidke oma lemmikloom puhtana;
- Juhtida tervislikku eluviisi;
- Vältige hüpotermiat.
Samblike tekke vältimise eelduseks on toidu tarbimine immuunsüsteemi tugevdamiseks, vajadusel võib kasutada spetsiaalseid vitamiinikomplekse.
Järeldus
Samblike ilmumine nahale ei ole mitte ainult ebameeldiv haigusliik, vaid aitab kaasa ka inimese normaalsete elutingimuste halvenemisele.
Kui ilmnevad samblike sümptomid, peate õige ravi määramiseks viivitamatult ühendust võtma meditsiiniasutusega.
Lichen planus- krooniline põletikuline haigus, mida iseloomustab sügelevate löövete ilmnemine limaskestadel ja nahal. Mõnikord mõjutab haigus küüsi.
See kestab kaua: haiguse ägenemised vahelduvad haigusnähtude taandumise perioodidega.
Statistika kohaselt on samblike planus kõigi täiskasvanute dermatoloogiliste haiguste hulgas vahemikus 0,78–2,5%. Ja suu limaskesta haiguste hulgas - umbes 35%. Ja kahjuks haigestunute arv kasvab aasta-aastalt.
Tähelepanuväärne on see, et 30-40% juhtudest esineb samaaegselt naha ja limaskestade kahjustusi ning 12-20% juhtudest on protsessi kaasatud ka küüned koos nahaga. Kuid 25% patsientidest on kahjustatud ainult limaskest.
Haigus esineb kõigil rassidel, nii meestel kui naistel. Pealegi haigestuvad mehed sagedamini noores eas, naised aga üle 50-aastased. Lisaks on 40–60-aastastel naistel limaskestad veidi sagedamini kahjustatud.
On tõendeid selle kohta, et 10-12% juhtudest taandarengb samblik kasvaja haiguseks.
Lapsed ja eakad kannatavad selle dermatoosi all harva ning varases lapsepõlves esinev haigus on erandjuhtum. 1860. aastal võttis F. Gebra kasutusele termini "lichen planus". Ja 1869. aastal kirjeldas inglise dermatoloog E. Wilson seda haigust esmakordselt üksikasjalikult, määratledes teiste dermatooside iseloomulikud tunnused ja tõstes esile selle peamised vormid.
Kodumaises meditsiinikirjanduses mainisid seda haigust esmakordselt 1881. aastal V. M. Bekhterev ja A. G. Polotebnov.
Hoolimata asjaolust, et dermatoos on tuntud juba üle 100 aasta, ei ole selle väljakujunemise täpsed põhjused siiani teada. Selle kohta on ainult teooriaid, mis on spekulatiivsed.
Kuid see dermatoos on sageli kombineeritud mõne autoimmuunhaigusega: süsteemne erütematoosluupus, reumatoidartriit, sklerodermia. See on tõend selle kohta, et neil haigustel on tõenäoliselt samad põhjused ja arengumehhanism.
Lichen planuse põhjused
Levinumad päritoluteooriad- Neurogeenne
See põhineb tõsiasjal, et pärast vaimset traumat tekib dermatoos äkki või taastub (halvenemise periood). Lisaks kannatab enamik selle dermatoosiga patsiente ühe või teise närvisüsteemi häire (neurasteenia, vegetatiivne neuroos ja teised) all.Lisaks paiknevad lööbed sageli närvipõletike juuresolekul piki närviharusid.
Mõnel patsiendil on naha innervatsiooni ja selle toitumise häired, mis on põhjustatud seljaaju sõlme kahjustusest täiesti erineval põhjusel. Näiteks vigastus, ketta hernias või radikuliit.
- Viiruslik või nakkuslik

Selle järgi asub viirus või patogeen passiivses olekus epidermise (naha väliskihi) raku alumistes ridades.Kuid teatud tegurite mõjul aktiveerib ja stimuleerib see naha ülemise kihi rakkude jagunemist. Vastuseks hakkab immuunsüsteem tootma antikehi, mis lihtsalt "söövad" oma rakke. Sel juhul on need epidermise rakud.
- Pärilik

Arvatakse, et on olemas geen, mis kannab haigust, mis on päritav. Kuid kuni teatud hetkeni ta “uinub” (on passiivses olekus), kuid teatud provotseerivate tegurite mõjul “ärkab”.Seda teooriat toetab tõsiasi, et 0,8–1,2% samblikega patsientide perekonnas kannatas selle haiguse all mitu põlvkonda.
Nendel juhtudel esineb haiguse varasem algus (mõnikord isegi lapsepõlves), ägenemiste pikem kestus, samuti sagedased ägenemised (üldseisundi halvenemine ja haiguse sümptomite taastumine).
- Joobeseisund
See põhineb mitmete ainete toksilisel mõjul kehale:- Ravimid(allergilise reaktsiooni tüübi järgi)
On teada umbes 27 ravimit, mis võivad põhjustada dermatoosi teket:
- kullast (reumatoidartriidi ravi), antimoni, joodi, alumiiniumi, arseeni preparaadid.
- antibiootikumid: tetratsükliinid, streptomütsiin.
- tuberkuloosivastased ravimid: ftivaziid, para-aminosalitsüülhape.
- kiniin ja selle derivaadid.
- ja teised.
- Autointoksikatsioon
Need tekivad toksiinide kogunemise tõttu kehasse maksafunktsiooni häirete (tsirroos, hepatiit), mao- ja sooltehaiguste (gastriit, peptiline haavand), suhkurtõve, arteriaalse hüpertensiooni tõttu. Arvatavasti kahjustavad maksa, seedetrakti, kõhunäärme, südame ja veresoonte rakke samad tegurid, mis naharakud.Uuringute kohaselt on mõnedel lichen planus'ega patsientidel muutused maksafunktsiooni analüüsides (biokeemiline vereanalüüs).
Ülejäänutel on süsivesikute ainevahetus häiritud, seetõttu kombineeritakse dermatoos sageli diabeediga. Veelgi enam, sel juhul on haigus eriti raske.
- Ravimid(allergilise reaktsiooni tüübi järgi)
- Immunoallergiline

Peetakse juhiks. Tegelikult ühendab see kõiki teooriaid, kuna igaüks neist põhineb immuunsüsteemi toimimise häiretel.Patsientidel veres ja lööbe kohas tehtud uuringute kohaselt on T-supressorite (immuunvastust alandavad rakud) ja T-abistajate (aktiivse immuunvastuse eest vastutavad rakud) suhe häiritud, kuna suureneb viimane.
Samal ajal leitakse veres ringlevaid immuunkomplekse, mis koosnevad antikehadest (immuunsüsteemi toodetud valgud) ja osast "võõrseinast" (antud juhul naharakkudest).
See tähendab, et immuunsüsteem "ei tunne ära" oma kudesid. Seetõttu toodab ja suunab oma “sõdurid” nende vastu (antikehad, lümfotsüüdid, leukotsüüdid, immunoglobuliinid jne), mis kahjustavad naha ja limaskestade rakke.
Seetõttu hakkavad kahjustatud nahapiirkonnas tootma põletikku põhjustavad ained: prostaglandiinid, interleukiinid.
Selle tulemusena tekib immuunpõletik (hiline allergiline reaktsioon). See viib naha ja limaskestade ülemise kihi rakkude surma või nende võimetuseni kahjustatud piirkonnas oma funktsioone täita.
Teel juhtub samblike plaane:
- äge - kuni üks kuu
- alaäge - kuni kuus kuud
- krooniline - kuus kuud kuni mitu aastat
Punase sambliku sümptomid
Haiguse algus on erinev:- Sageli on mitmeid märke, millele patsient ei pööra tähelepanu: kerge halb enesetunne, nõrkus, närviline üleerutus. Ja 8-10 päeva pärast ilmuvad esimesed lööbed.
- Mõnikord esineb lööve ilma eelnevate sümptomiteta.
Kui haigusega kaasneb tugev sügelus, võib tekkida ärrituvus ja unetus.
Kuidas näeb lichen planus välja?
Selle dermatoosi peamine sümptom on sügelev lööve, mis ilmub nahale ja/või limaskestadele.Nahalööbe asukoht
See võib mõjutada mis tahes piirkonda, kuid sellel on oma lemmikkohad:
- reite sisepind, randmeliigesed (kus käsi puutub kokku küünarvarrega), käsivarred
- küünarnuki kõverad
- pahkluu liigesed
- popliteaalne lohk
- aksillaarsed voldid
- nimmepiirkond
- keha külgmised pinnad
- kõhualune
- peopesad ja tallad
- suuõõne (peamiselt põskede limaskest, kõva suulae, hammaste kokkupuutekoht, keel)
- peenispea
- tupe vestibüül (sissepääs).
Kusjuures suguelundite limaskest saab vigastada seksuaalvahekorras ning suu limaskesta kahjustavad halvasti paigaldatud proteesid, teravad hambad, kõrvetav või vürtsikas toit.
Põhjuseks on immuunsüsteemi talitlushäirete tõttu organismi võime adekvaatselt reageerida keskkonnamõjudele.
Nahalööbe tunnused tüüpilistel (tavalistel) juhtudel
 Papule asemele jäävad pärast selle vastupidist arengut (lööbe elemendid paranema) sageli pigmendilaigud, mis aja jooksul kaovad.
Papule asemele jäävad pärast selle vastupidist arengut (lööbe elemendid paranema) sageli pigmendilaigud, mis aja jooksul kaovad.
Plaanisambliku ebatüüpilised vormid
Tüügastega või hüpertroofiline
 See on tüügaste hüperplaasia (ülekasvu) tagajärg. Seda iseloomustavad läikivad, väga sügelevad paapulid või roosaka, lilla, pruuni värvi naastud, mis kipuvad üksteisega ühinema.
See on tüügaste hüperplaasia (ülekasvu) tagajärg. Seda iseloomustavad läikivad, väga sügelevad paapulid või roosaka, lilla, pruuni värvi naastud, mis kipuvad üksteisega ühinema. Lööbed näevad välja nagu kärgstruktuuriga (nagu nööpnõeltega torgatud) tüükad, mis on kaetud vähese hulga soomustega.
Kõige tavalisem asukoht on jalgade esipind. Kuid mõnikord mõjutab see vorm teisi nahapiirkondi.
Kõige raskem ravida.
Atroofiline (sklerootiline)
 See moodustub atroofiliste (alatoitumus, mis põhjustab rakumahu vähenemist) ja sklerootiliste (normaalsete rakkude asendamine sidekoega) muutuste tulemusena tavaliste papulade asemel.
See moodustub atroofiliste (alatoitumus, mis põhjustab rakumahu vähenemist) ja sklerootiliste (normaalsete rakkude asendamine sidekoega) muutuste tulemusena tavaliste papulade asemel. See võib olla primaarne (areneb iseseisvalt) ja sekundaarne (moodustub tüüpiliste papulade vastupidise arengu tulemusena).
Seda vormi iseloomustavad läätsesuurused halli- või elevandiluuvärvi ümmargused laigud, mis ei tõuse nahapinnast kõrgemale ega ole veidi sissevajunud.
Mõnikord on lööbe elementide ümber lilla või sügavroosa serv
Kui kahjustused paiknevad peanahal, pubis ja kaenlaalustes, võib tekkida kiilaspäisus. Kui - jäsemete painutavatel pindadel, siis - follikulaarne keratoos (laienenud juuksefolliikulite ummistumine sarvjas massiga). Seda sümptomit nimetatakse Little-Lassoeuriks.
Tsüstiline (bulloosne)
 See areneb harva: dermatoosi kiire kuluga, millega sageli kaasneb patsiendi raske üldine seisund.
See areneb harva: dermatoosi kiire kuluga, millega sageli kaasneb patsiendi raske üldine seisund. Üle 50-aastased naised on selle vormi suhtes kõige vastuvõtlikumad.
Seda iseloomustab väikeste ja suurte (mõnikord hernetera suuruste) villide ilmumine ja kiire levimine muutumatul või punetavale nahale, paapulidele või naastudele.
Villid on täidetud seroosse (läbipaistev valkja) või verise-seroosse vedelikuga. Nende kapsel on üsna tihe, nii et nad ei avane pikka aega. Ja pärast avamist tekivad villide kohas haavandid või erosioonid, mis paranevad kiiremini kui selle dermatoosi tõelise erosiivse vormi korral. Pealegi avanevad mullid suuõõnes üsna kiiresti.
Villide ümber on lööbed, mis on tüüpilised lichen planus'e tavalisele vormile.
Eroseeriv-haavandiline
 Kõige raskem ja raskemini ravitav vorm. See mõjutab peamiselt limaskesti: sagedamini - suuõõnde, harvemini - peenisepead või tupe vestibüüli (sissepääsu).
Kõige raskem ja raskemini ravitav vorm. See mõjutab peamiselt limaskesti: sagedamini - suuõõnde, harvemini - peenisepead või tupe vestibüüli (sissepääsu). Limaskestadele tekivad defektid, millest kiiresti tekivad järsult valulikud haavandid ja ebakorrapärase või ümara kujuga erosioonid.
Tavaliselt on nende moodustiste või kaugemate nahapiirkondade ümber samblikele tüüpilised lööbed.
Haavandid ja erosioonid on roosakas-sametise põhjaga ning mõnikord on need kaetud kilede või naastudega ning pärast nende eemaldamist tekib kergesti verejooks.
Sageli on see vorm Potekaev-Grinshpani sündroomi üks komponente, mis hõlmavad suhkurtõbe, arteriaalset hüpertensiooni ja sambliku plaani erosioon-haavandlikku vormi.
Ravi ajal need moodustised reeglina kaovad, kuid ilmuvad seejärel uuesti. Seetõttu võib protsess kesta aastaid.
Erütematoosne
 Naha punetus, turse ja koorumine tekivad ootamatult suurele osale nahast. Seejärel ilmuvad pehmed sõlmed.
Naha punetus, turse ja koorumine tekivad ootamatult suurele osale nahast. Seejärel ilmuvad pehmed sõlmed. Rõngakujuline
 See moodustub laialt levinud haiguspuhangu tagajärjel, samal ajal kui keskel lööbe elemendid tuhmuvad. Seega moodustuvad rõngad.
See moodustub laialt levinud haiguspuhangu tagajärjel, samal ajal kui keskel lööbe elemendid tuhmuvad. Seega moodustuvad rõngad. Kõige sagedamini leidub seda vormi meestel suguelundite piirkonnas, limaskestadel või jalgade sisepinna nahal.
Küünte kahjustused
See on haruldane ja seda on kahte tüüpi: - Onühhorreksia. Ilmub küüneplaatide suurenenud haprus ja pikisuunaline lõhenemine (küünele tekivad vaod, lohud ja hägusused).
- Onühholüüs. Küünte kasv peatub või hävib täielikult. Selle tulemusena kasvab küünteta voodile tiivakujuline nahahari.
Limaskestade kahjustus

Reeglina tekivad kõigepealt väikesed hallikasvalged papulid, mis on limaskestal selgelt nähtavad. Järgmiseks tekivad naastud, kuid neil ei ole pideva leotamise (pehmenemise) tõttu vahajat tooni. Veelgi enam, üksteisega kombineerides võivad papulid moodustada veidraid kujundeid: rõngaid, võrke ja nii edasi.
Tüüpilisel kujul on lööve tavaliselt valutu ja asümptomaatiline, mis eristab seda erosiiv-haavandilisest.
Lichen planus lastel
See kulgeb mõnevõrra agressiivsemalt tänu naha struktuurile: kudede suurenenud võime säilitada vett ja suur hulk veresooni nahas.Seetõttu nahk paisub kiiresti, lööve omandab erksa lilla või violetse varjundiga rikkaliku punase värvuse ja paapulide pinnale tekivad villid.
Kuidas ravida lichen planust?
Selle dermatoosi aluseks on immuunpõletik (koe reaktsioon immuunsüsteemi kahjustustele), mis hävitab naha ja limaskestade rakke.Seetõttu kasutatakse ravis järgmist:
- ravimid, mis vähendavad immuunsüsteemi aktiivsust - valikravimid (enne välja kirjutatud) haiguse rasketel juhtudel
- tooted, mis parandavad kudede toitumist ja kiirendavad nende taastumist
- ravimid, mis vähendavad sügelust, parandavad und, normaliseerivad närvisüsteemi tööd
- kohalikud salvid
- Proteesitakse ja ravitakse suuõõne haigusi, samuti kroonilise infektsiooni koldeid.
- ravimid ja tööga seotud ohud on välistatud
- Soovitame dieeti, mis ei ärrita suu limaskesta
- ja teised
| Narkootikumide rühm | Narkootikum | Toimemehhanism | Kasutusjuhised ja annustamisvorm | Oodatav mõju |
| Immunosupressandid- immuunsüsteemi aktiivsust vähendavad ravimid | Põhiravimid (toimivad haiguse alusel)
| Suruvad maha immuunpõletikku põhjustavate ainete aktiivsust, pärsivad immuunsüsteemi rakkude (“sõdurite”) liikumist lööbe suunas. Puudused:
|
| Ravimid hakkavad toimima mitte varem kui kuu aega hiljem. Selle tulemusena muutuvad papulid järk-järgult kahvatuks ja haavandid paranevad. Naha turse kahjustatud piirkondades väheneb. Mõju on üsna püsiv: pärast ravimi ärajätmist tekib pikaajaline remissioon. |
| Süsteemsed kortikosteroidid(hormoonid) Immuunsüsteemi pärssimine. Määratakse iseseisvalt või koos põhiravimitega (eriti ravi alguses, et immuunpõletikku kiiresti maha suruda). | Prednisoloon, Metypred | Need vähendavad lümfotsüütide aktiivsust ja liikumist põletikukohta, samuti vähendavad seda põhjustavate ainete teket. Supresseerib histamiini (aine, mis põhjustab allergiat) vabanemist nuumrakkude (sidekoes leiduvate immuunsüsteemi rakkude) poolt. | Määratakse tablettidena kuni 1 mg/kg/päevas | Need viivad kiiresti paranemiseni: tavaliselt hakkavad mõnepäevase kasutamise järel paapulid tagasi arenema, vähenevad punetus, turse ja sügelus. Puudused:
|
| Sünteetilised interferoonid ja interfenogeenid(stimuleerivad interferooni tootmist organismis) on ette nähtud raskete haiguste korral. | Neovir, Ridostin, Interferoon-alfa 2b | Nad normaliseerivad lümfotsüütide arvu, vähendavad tsirkuleerivate immuunkomplekside taset ja pärsivad viiruste paljunemist. | Määratakse intramuskulaarselt:
| Kursuse lõpus vähenevad kiiresti ja siis kaovad punetus, tursed, valud, paranevad haavandid ja erosioonid. |
| Süsteemsed retinoidid - A-vitamiini derivaadid. | Tigazon, Neotigazon, Etretinate, isotretinoiin, atsitretiin | Vähendage kohalikku põletikku ja naha ülemise kihi rakkude jagunemise kiirust. Kiirendada naharakkude küpsemist, surma ja koorumist, samuti paranemist. | Saadaval kapslites. Sõltuvalt haiguse tõsidusest on see ette nähtud 35 kuni 50 mg päevas. | Paapulite vastupidine areng, samuti erosioonide ja haavandite paranemine toimub mitu korda kiiremini. |
| Antihistamiinikumid(allergiavastane) | Zyrtec, Parlazine, Clemastine, Cyproheptadine, Tavegil, Suprastin, Prometazine, Fenkarol, Hydroxyzine, Loratadiin, Diasolin | Blokeerib rakuseina retseptorid, mida mõjutab vaba histamiin. | Saadaval tablettide ja ampullidena. Annustamine ja manustamise kestus sõltuvad ravimi põlvkonnast ja manustamisviisist, samuti haiguse tõsidusest. | 15-20 minutit pärast ravimi võtmist (intramuskulaarselt või intravenoosselt) või mitu tundi (tablettides) turse ja sügelus vähenevad. |
| Antibiootikumid(määratud raske haiguse korral) |
| Nad võitlevad patogeenidega, mis elavad ja paljunevad inimkeha rakkudes. | Saadaval tablettidena. Annustamine ja manustamise sagedus sõltuvad haiguse tõsidusest, vanusest ja konkreetsest ravimist. | Turse ja punetus vähenevad. Patsiendi üldine seisund paraneb. |
Ruberi samblike ravi füsioteraapia meetodite abil
| Füsioteraapia meetod | Toimemehhanism | Oodatav mõju |
| PUVA teraapia- fotosensibilisaatori (metoksaleen) võtmine suukaudselt või välispidine kasutamine ja kaks tundi hiljem naha kiiritamine pikalainelise ultraviolettvalgusega. | UV-kiired tungivad läbi naha ja koos fotosensibilisaatoriga pärsivad kiiresti kahjustatud naharakkude jagunemist. Protseduur viiakse läbi spetsiaalses kabiinis. | Lööbe elementide vastupidine areng algab pärast 4-5 protseduuri. Peaaegu 80% patsientidest puhastub nahk üsna kiiresti. Remissioon kestab kuni mitu aastat. Hea talutavus ja ei tekita sõltuvust. Ravikuur on 20-30 protseduuri. |
| Laserteraapia | Parandab ainevahetust rakkudes, suurendab nende vastupanuvõimet immuunsüsteemi kahjustavatele mõjudele. | Vähendab põletikku, sügelust ja paistetust ning kiirendab ka paapulide vastupidist arengut, haavandite ja erosioonide paranemist. Paranemine toimub pärast 3-4 protseduuri. Seansside arvu ja ravi kestuse määrab arst individuaalselt. |
| Magnetoteraapia | Magnetväljad parandavad ainevahetusprotsesse rakkudes ja vähendavad põletikku põhjustavate ainete tootmist. | Vähendab naha sügelust, põletikku ja turset, kiirendab taastumist, parandab meeleolu ja närvisüsteemi talitlust. Protseduuride arv kursuse kohta on 10-15, igaüks neist kestab 20 minutit. |
Arvestades, et see dermatoos häirib paljude elundite ja süsteemide tööd, kaasuvate haiguste ravi: suhkurtõbi, arteriaalne hüpertensioon, neuroosid, kroonilised põletikulised haigused (näiteks krooniline stomatiit) ja paljud teised.
Tugeva sügeluse korral, mis põhjustab närvisüsteemi häireid või unetust, on ette nähtud unerohud ja rahustid(Medasepaam, fenasepaam).
Sest ainevahetuse ja kudede toitumise normaliseerimine- vitamiinid (C, rühm B) ja ained, mis parandavad kudede hapnikuga varustamist (E-vitamiin).
Eesmärgiga verevarustuse parandamine kuded - veresoonte preparaadid (Trental, Xanthinol nicotinate).
Millist salvi saab sõrmuse raviks kasutada?
Väliselt on ette nähtud salvid sügeluse leevendamiseks, immuunpõletiku vähendamiseks, toitumise parandamiseks, lööbeelementide vastupidise arengu kiirendamiseks, samuti erosioonide ja haavandite paranemiseks.| Salvi nimi | Toimemehhanism | Kasutamine ja eeldatav ravitoime | |
| Kortikosteroide (hormoone) sisaldavad salvid | |||
| Lokaalselt vähendada lümfotsüütide ja leukotsüütide aktiivsust, samuti nende liikumist põletikukohta. Vähendada immuunpõletikku põhjustavate ainete tootmist, samuti histamiini (allergiat tekitava aine) vabanemist nuumrakkudest. Aeglustab naharakkude, aga ka limaskestade jagunemist ja keratiniseerumist. Ahendab veresooni. | Kandke õhuke kiht lööbeelementidele üks kuni kolm korda päevas. Ravikuur on 10-14 päeva. Nad tegutsevad üsna kiiresti:
|
|
| Antiallergilised mittehormonaalsed salvid | |||
| Gistan- ideaalne, kui olete paljude ravimite suhtes allergiline. Koostis: taimede ja ürtide ekstraktid: kasepungad (toimeaine betuliin), nöör, Jaapani Sophora, lavendliõli. | Vähendab allergilisi reaktsioone ja immuunpõletikku. Kasutuskohta tekib nähtamatu kile, mis laseb läbi hapniku, kuid aeglustab niiskuse ja allergiat põhjustavate ainete läbitungimist. Parandab kudede toitumist ja vereringet. | Sügelus, punetus ja turse vähenevad, haavandite ja erosioonide paranemine kiireneb ning paapulid arenevad kiiremini tagasi. Selle tulemusena ei ole lööbe ja haavandite kohas nahal praktiliselt mingeid pigmendilaike ega atroofiapiirkondi (rakkude suuruse vähenemine). Kandke õhuke kiht probleemsetele nahapiirkondadele kaks kuni neli korda päevas. Ravi kestus määratakse individuaalselt. |
|
| Fenistil (salv, geel) | Vähendab immuunpõletikku ja ka allergilise reaktsiooniga seotud kapillaaride läbilaskvust. Lokaalselt tuimestab ja jahutab. | Vähendab sügelust ja ärritust, leevendab valu. Kandke õhuke kiht kahjustatud nahapiirkondadele kaks kuni neli korda päevas. See hakkab toimima 15-20 minuti pärast, saavutades maksimumi 1-4 tunni pärast. |
|
| Mittehormonaalne põletikuvastane toime | |||
| Takroliimus, pimekroliimus- see on uus ravimite klass | Nad vähendavad põletikku nahas, pärsivad T-lümfotsüütide aktiivsust, blokeerivad põletikku põhjustavate ainete tootmist, samuti nende vabanemist immuunsüsteemi rakkudest (leukotsüüdid, nuumrakud). | Vähendab kiiresti sügelust, punetust ja turset. Kandke õhuke kiht lööbe elementidele ja hõõruge sisse, pärast mida ei tohi seda piirkonda õhukindla materjaliga katta. Kandke kaks korda päevas. Ravikuur on 6 nädalat. |
|
| Koorivad salvid | |||
| Salitsüülhappel põhinev salv(salitsüülne salv) Mõnikord kombineeritakse salitsüülhapet kortikosteroididega (Diprosalik, Belosalik), sel juhul ilmneb ravi mõju kiiremini. | Vähendab immuunpõletikku, normaliseerib väikeste veresoonte seinte läbilaskvust. Soodustab surnud rakkude koorimist. Seega, võimaldades normaalsete naharakkude moodustumist. | Üsna kiiresti pehmendab papuleid, vähendab punetust ja turset. Kandke kahjustatud piirkondadele õhuke kiht ja katke päevaks marli lapiga, seejärel asendage see teisega. Ravikuur on 6 kuni 20 päeva. |
|
| Haavade paranemise salvid | |||
| Socoseryl | Parandab kudede varustatust glükoosi ja hapnikuga, kaitseb rakke hävimise eest, kiirendab kudede taastumist, samuti haavandite ja erosioonide paranemist. Stimuleerib uute veresoonte teket. | Kiirendab haavade ja erosioonide paranemist. Paranemine toimub tavaliselt 2-3. kasutuspäeval, kui haavandid on madalad. Salvi kantakse kahjustatud nahapiirkondadele õhukese kihina üks või kaks korda päevas. Ravi kestus on umbes kaks nädalat (kuid mõnikord kauem). |
|
Enne mis tahes salvi kasutamist pidage kindlasti nõu oma arstiga, sest sageli tuleb neid kombineerida.
Millised on traditsioonilised samblike ruberi ravimeetodid?
Selle dermatoosi tõelised põhjused ja tekkemehhanism pole teada, seetõttu tuleb traditsioonilist meditsiinit sageli täiendada. Ja siis tuleb "looduse sahver" appi. Lõppude lõpuks on selle prügikaste mitu aastakümmet täiendatud teadlike ravimtaimede retseptidega.Kuid mõnikord on olukordi, kus teatud ravimite suhtes on allergiline reaktsioon või need provotseerivad selle dermatoosi arengut. Sel juhul on traditsiooniline meditsiin ainus viis kannatusi leevendada ja paranemist kiirendada.
Alternatiivne lichen planuse ravi
| Nimi | Küpsetusmeetod | Rakendusviis | Oodatav mõju |
| Saialilleõli | Asetage saialilleõied klaasnõusse ja valage oliiviõliga, kuni need on täielikult kaetud. Seejärel loksutage, katke tihedalt kaanega ja asetage 4-6 nädalaks sooja kohta. Samal ajal ärge unustage konteinerit iga päev raputada. Järgmisena kurna õli välja ja säilita jahedas. | Kandke kahjustatud nahapiirkondadele kaks kuni kolm korda päevas. | Kohalik punetus ja turse vähenevad. Paapulid pehmenevad, lööbe vastupidine areng, samuti haavandite ja erosioonide paranemine kiireneb. Võitleb mikroobidega. |
| Saialillepõhine salv | Pange 200 ml saialilleõli ja 20 grammi mesilasvaha veevanni, segades pidevalt, kuni need sulavad. Seejärel eemaldage kuumusest ja valage klaasnõusse. Hoida jahedas kohas. | Määrige lööbe elemente kaks kuni kolm korda päevas. | Saialille omadusi suurendab mesilasvaha, mistõttu punetus, paapulide pehmenemine ja paranemine toimub kordades kiiremini. |
| Kasetõrv | Saadaval valmis kujul | Üks kord päevas kantakse kahjustatud nahapiirkondadele marli sidemeid. Esialgu on pealekandmise aeg 10 minutit, kuid järk-järgult pikeneb see 30 minutini. Või määritakse kahjustatud kehapiirkondi lihtsalt tõrvaõliga 1-2 korda päevas. | Pehmendab papuleid, koorib surnud rakke, kiirendab lööbeelementide vastupidist arengut ning soodustab ka naha ülemise kihi normaalset rakkude jagunemist. Omab desinfitseerivat toimet. |
| Astelpajuõli | Saadaval valmis kujul | Suuõõne moodustiste raviks tehke vatist turunda, leotage seda astelpajuõliga. Järgmisena kandke suhu lööbele, erosioonile või haavanditele. Nahakahjustuste raviks leotage marli sidet õlis ja kandke see erosioonile või haavandile. Protseduurid korratakse kaks kuni kolm korda päevas. Nende kestus on 30-40 minutit. | Vähendab põletikku ja valu ning kiirendab paranemist. |
| Marja-ürdi infusioon | Sega võrdsetes osades purustatud nõgeselehti, musta leedri õisi, kadakamarju, naistepuna ja võilillejuuri. Võtke saadud segust kaks supilusikatäit ja valage 0,5 liitrit keeva veega. Laske tund aega seista, seejärel väljendage. Hoida külmkapis. | Võtke 100 milliliitrit 2-3 korda päevas ühe kuu jooksul. Pärast 2-3-nädalast pausi võib kursust korrata. | Tänu keerukale keemilisele koostisele parandab tõmmis immuunsüsteemi talitlust, toitumist ja kudede verevarustust ning vähendab immuunpõletikku. Seetõttu muutuvad paapulid kahvatuks ja läbivad kiiremini vastupidise arengu, paistetus väheneb ning haavandid ja erosioonid paranevad. |
Kuid enne nende retseptide kasutamist pidage meeles, et iga keha reageerib neile erinevalt: ühel juhul on need imerohi ja teisel juhul võivad need põhjustada kõrvaltoimete teket (suurenenud lokaalne turse, iiveldus ja nii edasi). Seetõttu olge ettevaatlik või veel parem, konsulteerige kõigepealt oma arstiga.
Kas sambliku ruber on nakkav?
Sellele küsimusele ei ole kindlat vastust, kuna kõik teooriad selle dermatoosi esinemise kohta on praegu tõestamata.Siiski on teada juhtumeid samblike esinemine sama perekonna liikmetel, sealhulgas mõlemad abikaasad.
Pealegi, kirjeldatakse arsti nakatumise episoodi, kes võttis edasiseks uurimiseks patsiendilt kahjustusest koe (biopsia). Kuu aega pärast manipuleerimist ilmnes tema esimene üksik kahjustus ja kolm nädalat hiljem uued arvukad lööbed, mis olid identsed tema patsiendiga.
Seetõttu ei tohiks unustada, et nakatumine on tõenäoliselt siiski võimalik, kuid kõige tõenäolisemalt lähikontakti kaudu.
Ja kui sa elad koos patsiendiga, siis tee sellest reegel:Ärge jagage sellega kääre, pardleid, hambaharjatopse, aluspesu, rätikuid, riideid ega jalanõusid.





