Эффективные мази для лечения пролежней в домашних условиях у лежачих больных. Мазь от пролежней для лежачих больных Противопролежневая мазь
Пролежнями называют язвы, которые являются признаками серьезных осложнений многих заболеваний, развивающихся из-за нарушения кровоснабжения тканей или вследствие их сдавливания с последующим смещением. Патологии характерны не только для лежачих больных, пролежни могут возникать при любом внешнем давлении на кожу. Особенно часто они формируются в зонах костных выступов. Пролежням подвержены пациенты, страдающие нарушением иннервации (снабжения нервами) кожи вследствие заболеваний спинного мозга . У больных такие язвы часто возникают на голове, ягодицах, пятках.
Есть четыре степени тяжести дебутитуса. В случае пролежней первой степени существует только ограниченная покраснение кожи. Во второй степени дефект кожи уже произошел. Дебутитусом третьей степени является глубокий дефект кожи, мышцы, сухожилия и связки видны. В худшем случае возникает дефект при вовлечении костей.
В качестве отягчающего фактора к ране может быть добавлена инфекция. Когда ткань умирает, ее необходимо удалить хирургическим путем. Если нужно обработать пролежней, то это уже слишком поздно. Предупреждение очень важно, так что оно даже не доходит до язвы давления. Особенно у прикованных к постели пациентов кожа должна быть в хорошем состоянии. Протирание масками, стимулирующими кровообращение, и массаж находящихся под угрозой исчезновения областей могут предотвратить язву язвы. Кроме того, следует учитывать мягкое хранение, возможно, на специальных матрацах.
Стадии пролежней и особенности их лечения
- Дезинтоксикацию организма (гемодез, переливание крови).
- Иммуностимулирующую терапию (, витаминов).
- Устранение постоянного давления (переворачивание больного каждые 2 часа).
- Сокращение давления на ткани при помощи специальных средств - пластиковых шин, противопролежневых матрасов, подушек, прокладок и т.д.
Как лечить глубокие пролежни 3 и 4 стадии
На третьей стадии происходит активное отмирание кожи и подкожного жирового слоя. Лечение пролежней у лежачих больных, как правило, подразумевает хирургическое вмешательство (чистка язвы от гноя и некроза, абсорбция отделяемой раны с защитой от высыхания). На 3 стадии патологический процесс быстро распространяется на соседние участки кожи, где также нарушено кровоснабжение. В это время нельзя бездействовать, кожа уже не может самостоятельно регенерироваться. Удаление отмершей ткани (некрэктомию) необходимо проводить до проявления капиллярного кровотечения.
Например, пациент выздоравливающий кровать на риск развития пролежней. Плеч или верхней части спины локтях шеи края ушей колени, лодыжки, пятки или пальцы нижней части спины и бедра гениталии и грудь. Пользователь коляски на риске развития пролежней. Ягодицы копчика лезвие позвоночника плеча и спины рук и ног. . Специалисты в области здравоохранения используют систему классификации, чтобы описать тяжесть пролежней.
Струп первой степень типа самого поверхностная язвы. Пораженный участок кожи появляется обесцвеченным красноватыми и красноватыми или голубоватые пациент у пациентов с темной кожей . В пролежнях первой кожа класса остается неизменной, но может повредить, зуд и быть теплым и пушистыми или тверды на ощупь.
Затем врач проводит очищение пролежней при помощи, местных антисептических средств . При лечении такого рода язв используют препараты некролитического действия (Коллагензин, Химотрипсин, Трипсин), противовоспалительные средства (Альфогин, Вулнузан, Гидрокортизон), стимуляторы восстановления тканей (Винилин, Бепантен, Метилурацил), препараты для нормализации микроциркуляции лимфы (Трибенозид, Пирикарбат).
Что важно знать
В пролежни второй степени, часть наружной поверхности кожи или самой внутренней части кожи повреждена, вызывая потерю кожной ткани. Язва появляется как открытая рана или блистер. В пролежнях третьей степени, потеря кожи происходит по всему его толщине и основная ткань также повреждена. Мышцы и кости неповрежденные.
Язва имеет вид глубокой раной в форме полой. Струп четвертый класс является наиболее серьезным видом язвы. Кожа сильно повреждена и прилегающая ткань умирает. Лежащая в основе мышца или кости, а также может быть повреждены. У пациентов с пролежней четвертого класса с высоким риском развития серьезных инфекций.
Четвертая стадия характеризуется глубоким некрозом с поражением мышечных тканей, сухожилий и костей. Лечение представляет собой иссечение отмершей ткани, абсорбцию пролежня и увлажнение заживающей раны. После прекращения острой фазы процесса некроза врач поднимает вопрос о хирургическом лечении. Такая чистка язвы проводится, чтобы сохранить максимальное количество живых тканей. Одновременно с этим осуществляется физиотерапевтическое лечение язв, назначается курс антибиотиков и антисептиков.
Так как пролежни сложная проблема здравоохранения вызвана целым рядом взаимосвязанных факторов, связанных помощь может быть выполнена командой профессионалов различного характера . Этот тип оборудования часто получает название мультидисциплинарной команды.
В домашних условиях
Движение тела и изменение положения через регулярные промежутки времени являются одним из лучших способов предотвратить появление пролежней и давления высвобождения в случаях язвы первой и второй степени. Как только оценка риска будет завершена, команда по уходу разработает «график повторного позиционирования», который будет включать в себя частоту, с которой пациент должен быть перемещен. Для некоторых пациентов частота может составлять 15 минут, в то время как другим требуется изменение позиции каждые два часа.
Лечение болезни в зависимости от места расположения
Пролежни образуются у лежачих больных из-за сдавливания сосудов и кожи, вследствие чего нарушается кровоснабжение и происходит отмирание клеток ткани в зонах максимального давления на тело. Так, при положении лежа на боку, язвы образуются на бедре, лодыжке, колене. Если больной долго лежит на животе, ранки появляются на скулах, лобке. При положении лежа на спине, ранки могут открыться на пятках, крестце, локтях, затылке, копчике, лопатках. Уход за пролежнями и их лечение осуществляется в зависимости от места образования.
В вашем распоряжении целый ряд матрасов и специальных подушек для снятия давления на уязвимые части тела. Ваша группа по уходу сможет определить, какие типы матрасов или подушек подходят для вас. Люди, у которых риск развития пролежней или у которых есть прорезы первой или второй степени, обычно получают удовольствие от отдыха на специально разработанных матрасах для пены, чтобы выпустить давление на их тело.
Основные правила лечения
Пациентам с кроватями третьего или четвертого уровня требуется более сложный матрас или даже кровать. Например, есть матрасы, которые могут быть соединены с непрерывным потоком воздуха, который автоматически регулируется для уменьшения давления в требуемое время.
Чем лечить пролежни на пятках

Для лечения язв на пятках желательно использовать специальные повязки «Комфил» (Дания), их наклеивают на поврежденные участки кожи. Повязка оказывает антисептическое действие и предупреждает дальнейшее инфицирование. В случае загрязнения раны или образования в ней гноя, язву сначала чистят, а затем дезинфицируют препаратом «Протеокс» или аналогичными средствами - перекисью водорода, маслом чайного дерева, хлоргексидином в спрее, раствором зеленки.
Пролежни на ягодицах
Для излечения от пролежней и восстановления кровоснабжения тканей необходимо прекратить негативное воздействие повреждающей силы. Пока вы не освободите пораженные участки от давления, никакие мази или порошки не помогут. Далее, при грамотном лечении произойдет отторжение отмерших тканей, и рана постепенно заживет. Так, лечение язв на ягодицах основывается на 3 основных этапах:
Стадии пролежней у лежачих больных, фото
Некоторые из перевязочных материалов и специальные повязки, предназначенные для защиты язв под давлением и ускорения процесса заживления, также доступны среди наших продуктов. Некоторые примеры этого типа продуктов. Гидроколлоиды, перевязочные материалы , содержащие специальный гель, который способствует росту новых клеток кожи в язве при сохранении здоровой кожи в области, а также альгинаты, повязки, сделанные с морскими водорослями, содержащими натрий и кальций, и доказали, что они ускоряются Процесс исцеления. Местные препараты , такие как кремы или мази, могут использоваться для ускорения процесса заживления, предотвращая дальнейшее повреждение кожи.
- Восстановление кровообращения в местах повреждения кожи.
- Оказание помощи тканям при отторжении некроза.
- Очищение раны и применение заживляющих средств.
 Пролежни на ягодицах часто лечат препаратами, содержащими серебро. Такие средства обладают антисептическими свойствами и снижают болевые ощущения . Кремы и мази, в составе которых есть серебро, способствуют быстрому заживлению ран. Лекарственные средства на основе спирта часто использовать не рекомендуется, поскольку они могут пересушивать кожу.
Пролежни на ягодицах часто лечат препаратами, содержащими серебро. Такие средства обладают антисептическими свойствами и снижают болевые ощущения . Кремы и мази, в составе которых есть серебро, способствуют быстрому заживлению ран. Лекарственные средства на основе спирта часто использовать не рекомендуется, поскольку они могут пересушивать кожу.
Один из видов химических веществ, известных как поглотители свободных радикалов кислорода, также может использоваться для предотвращения повреждения клеток на генетическом уровне. Если пациент страдает от пролежней, он может принимать антибиотики для предотвращения бактериальной инфекции и, в качестве меры предосторожности, также предотвращает развитие вторичной инфекции.
Антисептическую мазь можно также наносить непосредственно на пролежни, чтобы очистить их от любых присутствующих бактерий. Было показано, что некоторые диетические добавки, такие как белок, цинк и витамин С, ускоряют заживление ран. Если в вашем рационе не хватает этих витаминов и минералов, ваша кожа может быть уязвима для развития язв под давлением.
На копчике
 Для лечения ран, образовавшихся на копчике, используйте повязки, смоченные в растворе коньяка с солью (в соотношении 30 г соли на 150 г коньяка). Повязки лучше накладывать под компрессную бумагу , по необходимости ее меняя. Перед сменой повязки на новую обязательно промывайте пролежни от соли. Для заживления ран можете использовать такие средства, как Левосин, облепиховое масло , Солкосерин. Если язвы загноились, необходимо применить антисептические или антибактериальные средства (стрептоцид в порошке, борную кислоту).
Для лечения ран, образовавшихся на копчике, используйте повязки, смоченные в растворе коньяка с солью (в соотношении 30 г соли на 150 г коньяка). Повязки лучше накладывать под компрессную бумагу , по необходимости ее меняя. Перед сменой повязки на новую обязательно промывайте пролежни от соли. Для заживления ран можете использовать такие средства, как Левосин, облепиховое масло , Солкосерин. Если язвы загноились, необходимо применить антисептические или антибактериальные средства (стрептоцид в порошке, борную кислоту).
В результате этого можно обратиться к диетологу, чтобы разработать соответствующий план питания. В некоторых случаях может потребоваться удалить некротическую ткань из язвы, чтобы стимулировать процесс заживления. Это известно как обрезание. Если есть небольшая часть мертвой ткани, ее можно удалить с помощью повязок и специальных кремов.
Обильные количества мертвой ткани могут быть удалены механически. Некоторые из методов механической обработки. Очистка и орошение под давлением - в которых некротическая ткань удаляется водой под ультразвуковым давлением - в которой мертвая ткань удаляется низкочастотными энергетическими волнами, а лазер - в котором мертвая ткань удаляется лучами Концентрированный свет. Лекарственная терапия - или черви - это альтернативный метод лечения. Черви идеально подходят для лечения, поскольку они питаются мертвой и инфицированной тканью, не нарушая здоровой ткани.
Способы лечения заболевания в домашних условиях
Лечение пролежней у больных, которые находятся дома, представляет определенные сложности. В домашних условиях тяжело провести качественную чистку загноившейся раны и обеспечить хороший газообмен, необходимый для восстановления ткани. Наряду с народными средствами и лекарственными препаратами, обязательно используйте для лечения язв современные средства, например, удобный антисептический пластырь, созданный из новейших материалов, или противопролежневые матрасы.
Кроме того, они помогают бороться с инфекцией, поскольку они выделяют вещества, вредные для бактерий и полезные для процесса заживления. Во время терапии личинками они сочетаются с начинками, которые наносятся на рану, и область покрыта марлей. Через несколько дней перевязка и черви удаляются.
Иногда это не удается залечить язву третий или четвертый класс и операция становится необходимой, чтобы запечатать рану и предотвратить дальнейшее повреждение тканей. Хирургический метод широко используется для лечения пролежней называется замена трансплантата. В этой технике, хирург использует скальпель, чтобы предотвращать язву некротических тканей. пересадки кожи и часть мышц тела берутся и используются для герметизации язвы.
Лекарственные препараты
 Чтобы на поврежденном участке кожи быстрее произошло отторжение мертвых тканей, и начался процесс заживления, применяйте специальные лекарственные препараты (например, Ируксол). При необходимости, во время первичной обработки пролежней удалите некроз при помощи специальных инструментов. Когда язва будет очищена от отмерших тканей, ее перевязывают бинтами с анальгетиками, накрывают гидроколлоидными повязками (Гидросорб, Гидрокол) или делают компресс с ранозаживляющим препаратом. При инфицировании пролежней используются местные антибактериальные средства.
Чтобы на поврежденном участке кожи быстрее произошло отторжение мертвых тканей, и начался процесс заживления, применяйте специальные лекарственные препараты (например, Ируксол). При необходимости, во время первичной обработки пролежней удалите некроз при помощи специальных инструментов. Когда язва будет очищена от отмерших тканей, ее перевязывают бинтами с анальгетиками, накрывают гидроколлоидными повязками (Гидросорб, Гидрокол) или делают компресс с ранозаживляющим препаратом. При инфицировании пролежней используются местные антибактериальные средства.
Наружное лечение: мази и крема
 Для лечения ран нельзя использовать размягчающие мази или накладывать глухие повязки, которые перекрывают доступ кислорода. На начальных этапах и при сухом отмирании тканей воздержитесь от влажных повязок. Все перечисленные действия могут привести к образованию влажного некроза и активному отмиранию клеток. Антибактериальные средства назначаются в случае образования влажной раны с гноем или при мокром некрозе кожных тканей. Для облегчения состояния пациента допустимо применение:
Для лечения ран нельзя использовать размягчающие мази или накладывать глухие повязки, которые перекрывают доступ кислорода. На начальных этапах и при сухом отмирании тканей воздержитесь от влажных повязок. Все перечисленные действия могут привести к образованию влажного некроза и активному отмиранию клеток. Антибактериальные средства назначаются в случае образования влажной раны с гноем или при мокром некрозе кожных тканей. Для облегчения состояния пациента допустимо применение:
- мази Вишневского;
- «Боро-Плюс»;
- Бепантена;
- мази «Аутенрита».
Противопролежневые матрасы

Одним из самых эффективных средств, предотвращающих образование пролежней, считается противопролежневый матрас. Такие изделия постоянно меняют давление, оказываемое на разные участки тела, посредством частого надувания и сдувания воздуха в специальных камерах матраса. Поочередная смена точек давления гарантирует ликвидацию причин возникновения пролежней и сохраняет нормальную активность циркуляции крови в сдавливаемых тканях.
Народные средства

Лечение народными средствами - вспомогательная мера борьбы с пролежнями. Практически все народные методы лечения основываются на использовании лекарственных растений , благодаря чему у больного может проявиться аллергическая реакция . Актуальность применения народных средств зависит от степени заболевания, поэтому перед их использованием следует проконсультироваться с врачом о целесообразности подобного лечения. Вот некоторые методы нетрадиционной медицины, помогающие в борьбе с пролежнями:
- Несколько раз в день смазывайте раны свежим соком медуницы.
- Ошпарьте 1 столовую ложку измельченных молодых листьев бузины кипящим молоком и прикладывайте их к язве дважды в день.
- Разрежьте листья каланхоэ вдоль, приложите свежим срезом к ранам, закрепите пластырем или бинтом и оставьте на ночь.
- Если пролежни образовались на голове, смешайте водку с шампунем (1:1) и мойте волосы этим раствором.
- Сделайте смесь столовой ложки измельченных цветков календулы и 50 г вазелина, наносите ее на язвы дважды в день.
- 1-2 раза в день делайте примочки из свежего картофеля. Для этого пропустите его через мясорубку (или используйте комбайн) и смешайте кашицу с медом (1:1). Поместите смесь на тонкую салфетку и приложите ее к язве.
- На ночь делайте компресс с рыбьим или медвежьим жиром, используя стерильную повязку.
- Чтобы влажный пролежень скорее подсох, посыпайте его 1 раз в день крахмалом.
- Систематически на ночь привязывайте к ранам свежие капустные листья. Через 10-14 дней вокруг пролежней должны появиться красные пятнышки - это свидетельствует о процессе заживления язв.
- Ежедневно обрабатывайте пролежни крепким раствором марганцовки (добавьте в воду столько порошка, чтобы она окрасилась в ярко-розовый цвет).
Хирургическое лечение

Хирургическое вмешательство происходит исключительно после предписания врача и по строгим показаниям. Неправильное или нецелесообразное хирургическое лечение может усугубить болезнь, например, увеличить площадь пролежней. Прежде всего, врачи оценивают вероятную эффективность хирургических методов лечения, и только если прогноз позитивный, применяется один из методов лечения: свободная кожная пластика, пластика с местными тканями, иссечение язвы с сопоставлением краев пролежня.
Не всегда хирургическое лечение дает ожидаемые результаты. Бывает, что пересаженная кожная ткань плохо приживается на пораженном участке тела из-за его недостаточного кровоснабжения. Ранние осложнения после операции имеют вид скопления жидкости под кожной тканью, расхождение швов, некроза раны или кожи, кровотечения. В будущем может образоваться язва, которая нередко приводит к рецидиву пролежня.
Профилактика пролежней

Основное правило профилактики пролежней - правильный уход за больным. Необходимо обеспечить пациенту нормальное кровоснабжение всех участков кожи. Нельзя, чтобы больной долго лежал в одном положении, поэтому переворачивайте его каждые пару часов, даже невзирая на болезненность этого процесса. В ином случае, язвы будут появляться постоянно и усугубляться до такой степени, что повреждения дойдут до кости. Для принятия профилактических мер необходимо учитывать провоцирующие обстоятельства и факторы риска появления пролежней:
- недостаточную гигиену кожи больного;
- наличие на одежде или в постели складок, выступающих швов, пуговиц;
- энурез, недержание кала;
- аллергическая реакция у больного на средства ухода и лечения;
- активное потоотделение, диабет, ожирение;
- неправильное питание, недостаток жидкости в организме;
- болезнь Паркинсона;
- заболевания сосудисто-кровеносной системы или спинного мозга;
- курение или злоупотребление алкоголем;
- гиподинамия, переломы костей;
- анемия;
- наличие злокачественных опухолей ;
- отеки, сухость кожи.

Профилактические меры для предупреждения появления пролежней должны проводиться с первого дня заболевания или помещения пациента в лежачее положение. Как показывает практика, если начался процесс образования язвы, предотвратить ее дальнейшее развитие практически невозможно, поэтому так важна профилактика. С каждой последующей стадией развития пролежней снижается вероятность быстрого лечения патологии. Профилактика включает следующие меры:
- Систематическое очищение кожи, бесконтактная сушка (без использования полотенец или салфеток) и обеззараживание при помощи антисептиков.
- Частая смена постельного белья больного, распрямление складок на одежде и кровати.
- Приобретение специального матраса (противопролежнего, пневматического, водного, вибрационного).
- Частая смена положения больного.
- Правильный рацион питания и соблюдение питьевого режима.
- Стимуляция мышечной активности пациента (электробелье, массаж).
В каждом медицинском заведении врачи применяют те способы, которые они считаются наиболее эффективными. Сложность лечения патологии заключается в том, что при длительном неподвижном лежании человека нарушается кровоснабжения в местах сдавления.
Причины образования пролежней
Когда выступ кости входит в соприкосновение с твердыми частями постели, происходит сдавление сосудов и кожных покровов . В норме, когда человек спит, предотвращает застойные изменения жировая подушка (подкожный жировой слой). Однако ее резервные возможности не безграничны.
Когда человек длительное время не двигается, жировые клетки рассасываются, поэтому образуются застойные изменения в определенных областях кожи.
Места локализации пролежневых отеков:
- При положении на спине – пятки, крестец, лопатки, седалищный бугор, затылок, локти.
- Лежа на боку – бедро, колени, лодыжки.
- На животе – скулы и лобок.
Считается, что в основе данных образований лежит чрезмерное увлажнение или пересушивание кожных покровов. Факторы приводят к отшелушиванию рогового слоя кожи, который обладает защитными свойствами. Под ним располагается «нежная и ранимая» дерма. Влажность способствует инфицированию поврежденной области бактериями. Процесс осложняется также нарушением кровоснабжения в области сдавления.
Как лечить пролежневую отечность
Профилактические мероприятия заключаются в применении специальных кремов и пластырей, которые поддерживают нормальный уровень кислотно-основного состояние кожи. Они также должны устранять избыточную влажность и препятствовать чрезмерному пересушиванию клеток эпителия.
Существуют специальные фармацевтические пленки для накладывания на места сдавления у лежачих людей, которые удаляют избыток влаги и хорошо «дышат». Как правило, в их составе содержится спирт для предотвращения инфицирования кожных покровов. Такая повязка также способствует удалению инфильтративной жидкости из раневого содержимого.
Дерматовенерологи не советуют лечить пролежни зеленкой или йодом. Данные красители способствуют быстрому заживлению верхней части раневой поверхности, а в глубоких слоях дермы активизируется процесс гниения.
Обратите внимание, на финальном этапе заживления пролежней образуется белый налет , который не следует снимать перекисью или спиртом. Для его удаления достаточно будет отваров противовоспалительных растений (зверобой, ромашка). При наличии гноя следует приложить к области повреждения компресс, смоченный в физиологическом растворе.
Пластыри при лечении пролежней
Пластыри являются эффективным средством постоянной защиты раневой поверхности. При очищении раны они помогают удалить гнойное содержимое, а при ежедневном использовании помогают трещинам быстрее заживать.
Перед использованием изделия следует его разогреть 30 минут в руках. Это позволит пластырю стать более эластичным. Сменять его необходимо через 2-3 дня, так как на изделии адсорбируются частицы слущенного эпителия.
При сухих пролежнях перед накладыванием пластыря необходимо смазать рану гелем или пастой с оксидом цинка. Данный микроэлемент помогает коже быстро заживать и предотвращать образование микротрещин.
Использовать пластыри можно до тех пор, пока под ними не появится большое количество жидкого содержимого. Эксудат из полости кожи должен эффективно выводится наружу, поэтому рана всегда должна пребывать во влажной среде. Для этих целей можно применять не только фармацевтический гель, но и пихтовое масло.
Основные принципы лечения пролежневых ран
Чтобы эффективно лечить пролежни, следует соблюдать 3 основных принципа:
- Обеспечить удаление мертвых тканей,
- Восстановить кровоснабжение в пораженном участке,
- Провести заживление ран.
Восстановление кровоснабжения у лежачего человека – затруднительная процедура, но она обязательно должна проводиться. Несколько раз за день больного необходимо переворачивать в различные положения (со спины на бок и на живот).
При неэффективности пластырей, мазей, компрессов и других консервативных методов устранить погибшие ткани можно только хирургическим путем. Суть операции заключается во вскрытии гнойников и обеспечения дренирования раны путем ее очистки, антисептической обработки и обеспечения доступа к ней снаружи.
В домашних условиях отторжению погибших тканей помогает мазь «Ируксол» или другие народные средства. Например, можно приготовить раствор из соли (30 грамм), разведенной в 150 граммах коньяка.
Антибактериальные средства, чтобы лечить пролежни, применяются через 1-2 недели после использования антиэксудативных веществ. Многие специалисты считаю лучшим антибактериальным кремом «Фузикутан». Он наносится на область пролежневого отека 3-и раза в течение дня.
Хорошим средством для удаления эксудата из раны считается «Деласкин». Он «ухаживает» за кожными покровами и «вытягивает» инфильтративную жидкость из глубоких слоев кожи наружу. Компрессы с «Деласкином» применяются в течение недели.
С 9-10 дня при лечении пролежней применяется «Вульностимулин». Его следует наносить на кожные покровы ежедневно 2 раза через 6-8 часов.
Теперь читатели знают, как лечить пролежни, но применять вышеописанные методы следует с умом. При нерациональной терапии может возникнуть чрезмерная влажность кожных покровов, что усилит отечность. Нельзя допускать также пересушивания рогового эпителия. Рационально подбирайте дозировку и длительность использования фармацевтических средств.
Из этой статьи Вы узнаете о том, как и чем обрабатывать пролежни у лежачих больных в домашних условиях, какие местные средства (например, мазь от пролежней для лежачих больных) помогут быстрее справиться с проблемой на разных стадиях процесса, о том, какие особенности имеют пролежневые раны, а также о современных эффективных способах лечения поражений кожи и мягких тканей у лежачих больных.
Что такое пролежни? По сути, это раны различной площади и глубины, которые возникают на теле у пациента, лишенного возможности двигаться. Они не только причиняют больному страдания, еще больше ограничивая его подвижность, но и являются входными воротами для инфекции, смертельно опасной для ослабленного организма. При глубоких повреждениях в ране постоянно происходит распад тканей, что приводит к хроническому отравлению, угнетению иммунитета, ухудшению работы всех органов и систем. Также наблюдается хроническая потеря крови, развивается дефицит белка, связанный с массивной гибелью клеток.
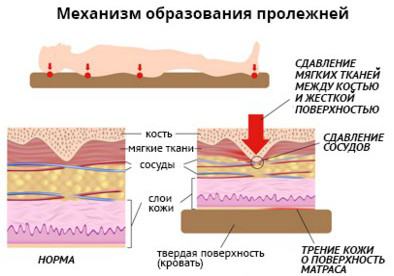 Для того чтобы понять, как правильно обрабатывать пролежни в домашних условиях, важно понимать, что предоставляют собой повреждения кожи и глубжележащих тканей, появляющиеся у малоподвижных пациентов. Это не просто раны, возникающие в результате травм, порезов и пр. Дело в том, которые приводят к их развитию, действуют гораздо медленнее, чем в случае других повреждений.
Для того чтобы понять, как правильно обрабатывать пролежни в домашних условиях, важно понимать, что предоставляют собой повреждения кожи и глубжележащих тканей, появляющиеся у малоподвижных пациентов. Это не просто раны, возникающие в результате травм, порезов и пр. Дело в том, которые приводят к их развитию, действуют гораздо медленнее, чем в случае других повреждений.
Например, такой ключевой фактор развития пролежневых ран, как давление, которое оказывает твердая поверхность на выступающие области тела пациента, приводит к возникновению повреждений только через два часа (а нередко и позже) после начала его действия. Другие факторы, такие как влажность, смещение, трение также приводят к развитию пролежней через достаточно длительный промежуток времени.
Поэтому главным правилом при решении вопроса, как и чем обрабатывать пролежни у лежачего больного, является предельное внимание к малейшим изменениям кожи у малоподвижного пациента и своевременное обнаружение первых признаков повреждений . Ведь гораздо проще справиться с процессом в 1 стадии, когда имеются лишь незначительные изменения в клетках кожи, чем в ситуации, когда наблюдается обширный некроз (гибель клеток) мышечной ткани. Подробнее о стадиях пролежней можно прочитать .
Очень важно, чтобы даже в домашних условиях процесс лечения ран происходил под контролем лечащего врача , который сможет грамотно оценить , подобрать необходимые средства для обработки пролежней. Ведь нередки ситуации, когда видимые повреждения невелики, а в глубжележащих тканях происходит массивная гибель клеток. Такое бывает, например, у пациентов с тяжелыми травмами и болезнями нервной системы, когда обширный распад мышечной ткани связан с расстройством нервной регуляции питания клеток. Несвоевременная диагностика и лечение в такой ситуации чревато развитием инфекции и гибелью пациента.
Также врач сможет не только порекомендовать, чем обрабатывать пролежни в домашних условиях, но и при необходимости своевременно решить вопрос о госпитализации пациента. Потому что в домашних условиях можно осуществлять только уход за незначительными повреждениями . Пытаться самостоятельно справиться с глубокими ранами и незаживающими язвами, возникающими в 3-4 стадии процесса, а также в случае развития в ране инфекционного процесса, очень опасно.

Чтобы ответить на вопрос «чем обработать пролежни в домашних условиях?», необходимо определить, на какой стадии находится развитие пролежневой раны. На разных этапах происходят разные процессы, требующие различных подходов. Далее мы рассмотрим средства, которые используются для лечения повреждений кожи и мягких тканей на различных стадиях:
- Средства для туалета (обработки) места повреждения
– они применяются для устранения загрязнений (пота, мочи и пр.), которые могут оказывать раздражающее воздействие, а также для профилактики присоединения инфекции. Именно они являются базовыми средствами при решении вопроса, как обработать пролежни 1 стадии (когда процессы в коже еще обратимы и гибели клеток не произошло).
 Для этой цели не рекомендуется использовать, так называемые, ионообменные препараты, в состав которых входит йод и хлор, так как эти средства нарушают защитные свойства клеточных мембран. В результате происходит угнетение местного иммунитета, погибают иммунные клетки, проникшие в очаг повреждения для борьбы с опасными микробами. Таким образом, создаются благоприятные условия для развития инфекционного процесса.
Для этой цели не рекомендуется использовать, так называемые, ионообменные препараты, в состав которых входит йод и хлор, так как эти средства нарушают защитные свойства клеточных мембран. В результате происходит угнетение местного иммунитета, погибают иммунные клетки, проникшие в очаг повреждения для борьбы с опасными микробами. Таким образом, создаются благоприятные условия для развития инфекционного процесса.Также обработка пролежней на дому не должна проводиться с использованием средств, которые оказывают дубящее воздействие на кожу, такие как перманганат калия (марганцовка) или бриллиантовый зеленый (зеленка). Эти препараты также оказывают повреждающее воздействие на верхний слой кожи, ускоряя развитие некроза (гибели клеток).
М.Д. Дибиров (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова) рекомендует проводить обработку зоны поражения обычным физиологическим раствором , который можно купить в аптеке или приготовить в домашних условиях. Для этого необходимо растворить 1 ч/л соли в литре кипяченой воды.
После обработки места повреждения физиологическим раствором рекомендуется использовать крем от пролежней для лежачих больных. В Протоколе ведения больных с пролежнями (документ, на который ориентируются сотрудники медицинских учреждений при уходе за лежачими пациентами) рекомендуется применять обычные питательные и увлажняющие косметические крема.
Также в качестве средства для ухода на ранних стадиях развития поражений можно использовать Бепантен - крем против пролежней, опрелостей, различных раздражений на коже. Он оказывает успокаивающее воздействие, ускоряет процессы регенерации (восстановления) кожных покровов.
- Препараты, стимулирующие процессы кровоснабжения в пораженной области.

 Средства, оказывающие противомикробный эффект
, то есть препараты, позволяющие защищать поврежденный участок от вторжения инфекции. Если на ранних этапах, когда гибели клеток еще не произошло или отмечаются минимальные повреждения (1-2 стадия), для предотвращения инфицирования уход за пациентом при пролежнях может ограничиваться обработкой пораженной зоны физиологическим раствором и камфорным спиртом, то при наличии пролежневой раны необходимо более эффективные противомикробные средства.
Средства, оказывающие противомикробный эффект
, то есть препараты, позволяющие защищать поврежденный участок от вторжения инфекции. Если на ранних этапах, когда гибели клеток еще не произошло или отмечаются минимальные повреждения (1-2 стадия), для предотвращения инфицирования уход за пациентом при пролежнях может ограничиваться обработкой пораженной зоны физиологическим раствором и камфорным спиртом, то при наличии пролежневой раны необходимо более эффективные противомикробные средства.
Из-за общего ослабления организма и дефицита энергии микровибрации у пациента ухудшается состояние как общего так и местного иммунитета. Поэтому повышается риск заражения как микробами, попадающими в рану из внешней среды, так и, так называемой, условно-патогенной флорой: речь идет о бактериях и грибах, которые постоянно живут в организме человека, но при нормальной работе иммунитета не проявляют свои болезнетворные свойства. Поэтому уход за пролежнями предполагает как использование антибиотиков общего действия, так и применение местных средств, обладающих противомикробным действием:

 Дегидратирующие (подсушивающие) средства местного действия
. Их применение актуально в фазе сосудистых реакций, когда происходит выход жидкой части крови в рану. Такие явления наблюдаются, когда пролежневый процесс поражает кожу на всех слоях и затрагивает лежащие глубже ткани (3 стадия). Самым распространенным средством для подсушивания раны является цинковая мазь от пролежней.
Дегидратирующие (подсушивающие) средства местного действия
. Их применение актуально в фазе сосудистых реакций, когда происходит выход жидкой части крови в рану. Такие явления наблюдаются, когда пролежневый процесс поражает кожу на всех слоях и затрагивает лежащие глубже ткани (3 стадия). Самым распространенным средством для подсушивания раны является цинковая мазь от пролежней.
При её применении уменьшается количество жидкости в ране, что снижает риск развития инфекции. Также мазь с цинком от пролежней обладает легким противовоспалительным действием, образует на раневой поверхности пленку, защищающую её от воздействия внешних факторов.
Цинк входит в состав такого местного средства, как крем Сени от пролежней. Он может использоваться для ухода за пациентами в начальной стадии развития повреждений, для обработки кожи в интимных областях, в зонах повышенного потоотделения, в которых риск развития пролежневых ран увеличивается из-за избыточной влажности.
- Противовоспалительные средства.
Как правило, применяются в 3-4 стадии развития пролежней в фазе сосудистых реакций, сопровождающихся воспалением. Также используются в случае присоединения воспаления, вызванного вторжением инфекции. В зависимости от выраженности воспаления применяются различные группы противовоспалительных средств – негормональные и гормональные. Мази на основе гормонов необходимо использовать очень осторожно, так как их применение приводит к снижению местного и общего иммунитета. Использовать их можно только в тех ситуациях, когда польза от их применения перевешивает вредные побочные эффекты. Например, если имеются длительно незаживающие раны, язвы, которые являются входными воротами для инфекции, неподдающиеся лечению другими средствами. В любом случае решать вопрос о том, чем лучше обрабатывать пролежни – гормональными или негормональными препаратами – должен решать лечащий врач!
- Hecтepoидныe (негормональные) противовоспалительные препараты. Используются при незначительных проявлениях воспаления. Какие можно применять противовоспалительные мази от пролежней? Названия могут быть разные, однако в составе средств используется ограниченный спектр действующих веществ: ибупрофен, диклофенак, индометацин, нимесулид и пр.
- Гормональные противовоспалительные средства.
Как правило, к их помощи прибегают, когда речь идет об обширных поражениях, пролежневых язвах, не заживающих в течение длительного времени. Механизм их действия схож с действием гормонов надпочечников (глюкокортикоидов), оказывающих противовоспалительный, противоотечный, антиаллергический эффект. К числу гормональных противовоспалительных местных средств относятся мази на основе преднизолона, гидрокортизона, дексаметазона и пр.
Однако важно понимать, что данные средства относятся к категории лекарственных препаратов, обладающих целым спектром побочных действий – местных и общих. Кроме того, при применении лекарственных средств данной группы снижается выработка собственных гормонов надпочечников, поэтому их резкая отмена нередко вызывает серьезное ухудшение состояния больного.
Поэтому решать вопрос, чем обработать пролежни, какую именно мазь выбрать и как правильно её применять, должен лечащий врач.
- Некролитические препараты, помогающие избавляться от погибших клеток.
Использование данных средств актуально в фазе очищения раны от омертвевших тканей. Это необходимо, когда в ране наблюдаются очаги некроза (гибели клеток), что соответствует 3-4 стадии. Для того чтобы помочь организму очистить рану, применяются специальные мази от пролежней: список включает разнообразные ферментные препараты местного действия, такие как трипсин, химотрипсин, дезоксирибонуклеаза, коллагеназа (эти действующие вещества входят в состав различных мазей). Они стимулируют расщепление погибших белков клеток и ускоряют процесс очищения раны.
Однако необходимо помнить, что у пациентов со сниженным иммунитетом и дефицитом энергии микровибрации в организме (а снижение микровибрационного фона у лежачих больных практически неизбежно) способность организма утилизировать (перерабатывать) погибшие клетки из очагов их гибели существенно нарушена. Поэтому необходимо применять мази от пролежней вкупе с микровибрационной терапией: в таких ситуациях процесс очищения ран от погибших тканей происходит быстрее.
Также важно понимать, что при пролежнях 3 и, особенно, 4 стадии, когда наблюдаются обширные очаги некроза (гибели клеток) применения местных средств для устранения мертвых тканей очень часто бывает недостаточно. Во многих случаях для их удаления необходимо хирургическое вмешательство. Поэтому лечение таких ран осуществляется в условиях стационара.
- Стимуляторы репаративных (восстановительных) процессов.
Их применение рекомендовано в стадии регенерации (восстановления), после того, как удалось справиться с воспалением, инфекцией, очистить рану от погибших клеток. Задача – ускорить образование грануляционной (молодой соединительной) ткани, которая заполняет просвет раны, защищая её от травмирования и инфекции. К местным препаратам, стимулирующим процессы восстановления, относится целый спектр самых разных средств:

Для активации процессов регенерации может применяться не только гель или мазь, но и спрей от пролежней . Название препарата может быть разным, важно обращать внимание на состав: это могут быть экстракты и масла растений, обладающих ранозаживляющими свойствами (подорожник, облепиха), фармакологические вещества, например, пантенол и др.
В зависимости от состава, спрей от пролежней для лежачих больных может оказывать дополнительные воздействия: успокаивать воспалительные процессы, подавлять развитие инфекции, снижать болезненные ощущения, формировать защитную пленку на коже. Подобрать лучшее средство для местной обработки поможет лечащий врач.
 В современной медицине повязки от пролежней для лежачих больных рассматриваются не только как способ защиты раны от воздействия внешних факторов, барьер от инфекции и загрязнения, но и как активное лечебное средство. Сегодня при лечении раневых процессов, в том числе и пролежневых ран, практически не используются обычные марли и бинты.
В современной медицине повязки от пролежней для лежачих больных рассматриваются не только как способ защиты раны от воздействия внешних факторов, барьер от инфекции и загрязнения, но и как активное лечебное средство. Сегодня при лечении раневых процессов, в том числе и пролежневых ран, практически не используются обычные марли и бинты.
Профессор М.Д. Дибиров (кафедра хирургических болезней и клинической ангиологии МГМСУ им. А.И. Евдокимова) в своей работе «Пролежни: профилактика и лечение», указывает, что при обработке пролежневых ран желательно отдавать предпочтение пенистым полупроницаемым повязкам. Благодаря прозрачной основе они позволяют наблюдать за процессами, происходящими в ране без отделения повязки от поврежденной поверхности, вовремя замечать признаки воспаления и присоединения инфекции.
Также широко используются повязки, на поверхность которых нанесены различные лекарственные средства. Так, профессор Дибиров при 3 стадии рекомендует использовать гидрогелевые повязки с актовегином. Применяются повязки от пролежней с серебром и другими веществами.
Повязки могут быть изготовлены из самых разных материалов: существуют гидрогелевые, гидроколлоидные, водорослевые (альгинатные) повязки, которые могут обеспечивать подсушивающий эффект, впитывая жидкость, образующуюся в ране, создавать благоприятную среду для очищения и заживления раны. Подробнее о том, какие существуют повязки на пролежни, можно прочитать .
Салфетки от пролежней
В числе местных средств, которые применяются для лечения повреждений кожи и мягких тканей у малоподвижных пациентов, используются салфетки для лечения пролежней. Они могут применяться для гигиенических процедур – пропитанные антисептиком салфетки на нетканой основе позволяют бережно проводить ежедневный туалет раны.
Также используются салфетки, пропитанные различными лечебными веществами, которые прикладываются к ране: это могут быть салфетки от пролежней с серебром, с антибиотиками, ферментами, ранозаживляющими средствами. Они прикладываются к ране после проведения её туалета и фиксируются перевязочным материалом.
Такие средства как салфетка или пластырь от пролежней могут рассматриваться как вспомогательные лечебные средства. По вопросам их использования необходимо проконсультироваться с лечащим врачом.
Уход за пролежнями - алгоритм
После обзора средств, которые используются для местного лечения повреждений мягких тканей у малоподвижных пациентов, важно разобраться, какими препаратами и в какой последовательности на различных стадиях и на разных этапах раневого процесса проводится обработка пролежней. Алгоритм действий представлен в таблице.
|
|
|
|
|
Стадия воспаления, фаза сосудистых реакций (развитие отека):
|
|
|
Стадия воспаления, фаза очищения раны
|
|
|
Стадия регенерации (восстановления) и формиования рубца
|
|
|
Алгоритм ухода такой же, как в 3 стадии, однако, в 4 стадии речь идет о глубоких ранах (вплоть до костей и суставов) и обширных очагах некроза, которые необходимо удалять хирургически. Поэтому такие пациенты (как и большая часть больных с 3 стадией) должны лечиться в стационаре. В домашних условиях лечение может осуществляться, только когда рана находится в стадии регенерации и формирования рубца. |
 Необходимо сказать о таком важнейшем факторе развития пролежней – дефиците биологической мышечных клеток. , подтвердившие, что непрерывные колебания мышечных волокон, столь же необходимы организму, как воздух, вода, пища и тепло, провел еще в конце ХХ века известный физик В.А. Федоров вместе с группой врачей (подробнее об этом можно узнать в книге ). Для чего же нужны эти мышечные сокращения, которые регистрируются даже, когда человек пребывает в неподвижности или спит? Энергия микровибрации необходима для поддержания многих процессов в организме:
Необходимо сказать о таком важнейшем факторе развития пролежней – дефиците биологической мышечных клеток. , подтвердившие, что непрерывные колебания мышечных волокон, столь же необходимы организму, как воздух, вода, пища и тепло, провел еще в конце ХХ века известный физик В.А. Федоров вместе с группой врачей (подробнее об этом можно узнать в книге ). Для чего же нужны эти мышечные сокращения, которые регистрируются даже, когда человек пребывает в неподвижности или спит? Энергия микровибрации необходима для поддержания многих процессов в организме:
- Для обеспечения обменных процессов в межклеточном пространстве. При снижении уровня микровибрации нарушается транспорт питательных веществ в клетки.
- Для обеспечения венозного кровотока, позволяющих крови двигаться к сердцу вопреки земному притяжению. Дефицит микровибрации приводит к застою жидкости в тканях, отекам.
- Для обеспечения , что достигается благодаря поддержанию работы лимфатической системы и таких органов выделения, как печень и почки. При снижении уровня микровибрации погибшие клетки и яды накапливаются в организме, отравляя его.
- , деятельность которого напрямую связана с функцией лимфатической системы. Недостаточный уровень микровибрации ухудшается способность организма адекватно реагировать на вторжении инфекции, вовремя обнаруживать и обезвреживать клетки с опасными мутациями (раковые).
Микровибрационный фон организма напрямую зависит от физической активности человека. Чем интенсивнее в течение дня работают мышцы, тем выше у него уровень микровибрации, позволяющий поддерживать здоровье и сохранять молодость. И, напротив, малоподвижный образ жизни приводит к дефициту энергии микровибрации, болезням и раннему старению.
Именно поэтому отсутствие способности к самостоятельному движению не только способствует развитию пролежней из-за действия вышеперечисленных факторов, но и становится причиной выраженного дефицита микровибрации. А сниженный микровибрационный фон, в свою очередь, увеличивает риск повреждения тканей и создает условия для развития пролежневых ран:
- Нарушение обмена веществ в межклеточном пространстве усугубляет дефицит питания в клетках , вызванный передавливанием сосудов и нервов, и ускоряет гибель клеток (некроз).
- Из-за дефицита энергии микровибрации страдает функция венозных клапанов, и в тканях развиваются отеки, усиливающие сдавление сосудов и нервов
- Дефицит микровибрации сказывается на активности процессов в фазе очищения раны от мертвых тканей. Снижение функции лимфатической системы, печени и почек способствует накоплению поврежденных и погибших клеток в области пролежня, что негативно влияет на скорость заживления. Кроме того, погибшие клетки становятся питательной средой для болезнетворных микробов, что способствует присоединению инфекционных осложнений. Также накапливаются яды и шлаки, образующиеся в результате гибели клеток и микробов, отравляющие организма.
- Снижение иммунитета, обусловленное нарушением работы лимфатической системы, также снижает способность организма бороться с опасными микробами. Это создает предпосылки для распространения инфекции по организму и развития опаснейшего осложнения – сепсиса , который является самой частой причиной гибели больных с пролежнями!
Таким образом, пролежни, которые всегда возникают у пациентов с ограниченной подвижностью (или полностью лишенных возможности двигаться), всегда идут рука об руку с прогрессирующим дефицитом энергии микровибрации. Именно поэтому, в отличие от ран, связанных с другими причинами, изменения в тканях у таких больных могут быть гораздо более выраженными и (несмотря на то, что нередко развиваются медленнее). По той же самой причине пролежневые раны чаще подвергаются риску инфицирования, больше вероятность распространения инфекции по организму.
Также дефицит энергии микровибрации приводит к тому, что заживление пролежневых ран у лежачих пациентов чаще всего происходит гораздо медленнее и требует больших усилий . Это необходимо учитывать при решении вопроса, чем обрабатывать пролежни и как правильно выстраивать тактику ухода и лечения таких больных. Именно поэтому, помимо местных и общих мероприятий, направленных на борьбу с пролежневыми ранами, так важно принимать меры по повышению уровня микровибрации: решить эту задачу помогает .
Заключение
Как правильно осуществлять уход за пролежнями в домашних условиях? Важно понимать, что это не просто повреждения тканей на том или ином участке, которые можно устранить только путем использования каких-либо местных средств. При лечении таких пациентов всегда необходимо учитывать специфику заболевания или травмы, которая привела к ограничению подвижности.
Так, если речь идет о поражениях нервной системы (травмах, инсультах, опухолях), или же обменных нарушениях, никакие, даже самые эффективные, препараты местного действия не помогут решить проблему. Поскольку массовая гибель клеток в этих случаях связана с внутренними процессами (нарушение нервной регуляции, кровоснабжения и пр.). В этих случаях только комплексный подход, включающий лечение как основного заболевания, так и пролежневых ран, позволит решить проблему.
Также необходимо помнить, что применение средств, направленных на местное лечение, должно сочетаться с другими мерами по борьбе с пролежнями:

Подробнее о комплексном подходе к избавлению от пролежневых язв можно прочитать в статье . Также важно помнить, что даже в домашних условиях лечение больных должно осуществляться под наблюдением врача. Так, если несмотря на принимаемые меры, происходит прогрессирование пролежневого процесса, наблюдаются незаживающие раны, а также возникают новые очаги поражения, необходимо в обязательном порядке проконсультироваться с врачом. В противном случае высока вероятность присоединения инфекции и развития , в том числе, сепсиса (заражения крови), который может привести к смерти пациента.
Также наряду с мерами по лечению уже имеющихся ран, важно помнить о профилактических мерах по образованию новых пролежней. Ведь имеющиеся повреждения еще больше ограничивают подвижность пациента, что создает условия для появления новых очагов поражения. Подробнее о превентивных мерах можно прочитать в статье, посвященной .
Часто задаваемые вопросы:
Чем мазать начинающиеся пролежни?
В 1 стадии развития процесса, когда имеется лишь покраснение (также может наблюдаться отечность и «синюшность»), которое не проходит после прекращения давления, но нет признаков повреждения кожных покровов, главными задачами местного лечения являются устранение действия раздражающих веществ на кожу (пота, мочи и пр.), а также восстановление кровообращения в зоне поражения.
Таким образом, в начальной стадии процесса уход за пролежнями в домашних условиях должен включать регулярную и тщательную обработку области повреждения физиологическим раствором, использование камфорного спирта для стимуляции кровообращения в зоне развития поражения. Кроме того, на начальной стадии рекомендуется использовать увлажняющие и питательные косметические средства, а также мази и крема, уменьшающие раздражение, например, Бепантен. Одновременно с использованием местных средств необходимо осуществлять ресурсную поддержку организма при помощи : это поможет предотвратить прогрессирование пролежневого процесса.
 При рассмотрении вопроса, чем мазать пролежни у лежачего больного, необходимо понимать, что не существует какого-либо универсального средства, которое поможет быстро справиться с имеющейся проблемой. На каждой стадии необходимо решать разные задачи при помощи различных местных средств. Так, на начальном этапе основными задачами является быстрое восстановление кровообращения в пораженной области, устранение раздражения кожи при помощи тщательного туалета и использования соответствующих кремов и мазей.
При рассмотрении вопроса, чем мазать пролежни у лежачего больного, необходимо понимать, что не существует какого-либо универсального средства, которое поможет быстро справиться с имеющейся проблемой. На каждой стадии необходимо решать разные задачи при помощи различных местных средств. Так, на начальном этапе основными задачами является быстрое восстановление кровообращения в пораженной области, устранение раздражения кожи при помощи тщательного туалета и использования соответствующих кремов и мазей.
На более поздних стадиях, когда уже сформировалась рана, мазь для лечения пролежней у лежачих больных также должна подбираться в зависимости от ситуации: применяются противовоспалительные, антибактериальные, подсушивающие, заживляющие средства и пр. Для того, чтобы грамотно подобрать лекарство для местного воздействия, необходимо посоветоваться с лечащим врачом.
В качестве универсального средства на всех этапах развития поражения может рассматриваться виброакустическая терапия: применение благотворно влияет как на скорость заживления уже имеющихся повреждения, так и позволяет предотвратить появление новых очагов поражения. Кроме того, данная позитивно влияет на весь организм, позволяет , .
Список использованной литературы:
- Ахтямова Н.Е. Лечение пролежней у малоподвижных пациентов / РМЖ. 2015 г. №26.
- Басков А.В. Особенности хирургического лечения пролежней разной локализации / НИИ нейрохирургии им. академика Н.Н. Бурденко, Москва, 2002 г.
- Богачев В.Ю., Богданец Л.И., Кириенко А.И, Брюшков А.Ю., Журавлева О.В. Местное лечение венозных трофических язв. / Consilium Medicum. 2001 г., № 11.
- Воробьев А.А. Лечение пролежней у спинальных больных / Бюллетень Волгоградского научного центра РАМН. – 2007 г. – № 2.
- Дибиров М.Д. Пролежни. Профилактика и лечение / Медицинский совет, №5-6, 2013 г.
- Климиашвили А.Д. Профилактика и лечение пролежней / Русский медицинский журнал. – 2004 г. – Т. 12, № 12.
- Кузин М.И. Костюченок Б.М. «Раны и раневая инфекция». Руководство для врачей / Москва. «Медицина», 1990 г.
- / «Врач» №7 / 2014 г.
- Протокол ведения больных. Пролежни. / Приложение к приказу Минздрава России от 17.04.02, №123.
- Федоров В.А., Ковеленов А.Ю., Логинов Г.Н. и др. / СПб: СпецЛит, 2012 г.
Вы можете задавать вопросы (ниже) по теме статьи и мы постараемся на них квалифицированно ответить!
Пролежни – это очень болезненные повреждения кожных покровов, появление которых вызвано длительным сдавливанием тканей, сопровождающимся их смещением. В медицине такие нарушения целостности эпидермиса называют язвами. Несмотря на то, что пролежни зачастую возникают у лежачих больных, от них не застрахован никто, и даже маленькие дети.
Дело в том, что это не простое повреждение кожи, а серьезное осложнение, вызванное рядом различных заболеваний. Однако оно не проходит после полного излечения основной патологии, поэтому с такими ранами необходимо бороться отдельно.
Какие препараты помогут избавиться от пролежней быстро и надолго, может решить только врач после проведения тщательного осмотра. Однако существуют некоторые средства, которые можно использовать самостоятельно. Но чтобы терапия дала положительные результаты, она должна назначаться в зависимости от степени тяжести патологии.
Определение степени тяжести
Лучше, если лекарства от пролежней для лежачих больных подбираются индивидуально, и только после тщательно проведенного осмотра врачом. Ведь стоит помнить, что от пролежней препараты помогают не всегда. При необходимости пациенту может даже понадобиться неотложное хирургическое вмешательство. Однако это крайние меры, на которые может пойти врач только тогда, когда медикаментозные препараты для лечения пролежней не смогли поспособствовать улучшению состояния больного.
Консервативная терапия направлена на достижение определенных целей, а именно:
Теперь следует более тщательно рассмотреть принципы лечения пролежней, а именно, что можно, а чего не стоит делать при таких повреждениях кожи.

Лучше, если терапия при пролежнях проводится под наблюдением лечащего врача. Не стоит пытаться самостоятельно лечить тяжелые повреждения – это может привести к инфицированию язв, а это может иметь опасные последствия, вплоть до развития сепсиса.
Для лечения пролежней 1 стадии применяются:

Влажные салфетки, обладающие антисептическими свойствами, применять не стоит – пролежни, которые только начинают образовываться, всегда должны оставаться сухими. Это предотвратит отмирание тканей и образование некротических масс. Также не стоит массировать поврежденные места, чтобы не усугубить ситуацию.
Вторая стадия развития пролежней требует применения медикаментозных средств. Так, бороться с язвами нужно при помощи:
- антисептиков (Хлоргексидин);
- мазей (Левомеколь и др.);
- гидрогелевых повязок, в состав которых входит специальный гель, не позволяющий болезнетворным бактериям проникнуть в рану;
- ранозаживляющих аппликаций.
Обратите внимание! Гидрогелевые салфетки и аппликации – это недешевые лекарственные средства, однако с их помощью можно добиться более быстрого заживления пролежней. Соответственно, и риск развития осложнений значительно снижается.
Последние стадии развития пролежней опасны тем, что патологический процесс может перейти на здоровые участки кожи. Чтобы этого не произошло, на 3 и 4 этапах болезни рекомендуется проводить хирургическое вмешательство, в ходе которого рана очищается от некротических масс. Только после этого можно переходить к процедурам, направленным на заживление язв и ран.
Лекарственные препараты, применяемые на 3-4 стадии развития патологии, можно разделить на 4 группы:

Какими именно средствами следует лечить пациента, решает хирург. Для разработки схемы эффективной терапии берется во внимание состояние здоровья больного, индивидуальные особенности его организма, а также возможность развития серьезных осложнений.
К содержанию
Наиболее эффективные препараты
Как уже отмечалось ранее, для лечения пролежней у лежачих больных применяются лекарственные препараты из разных фармакологических групп. Выбор того или иного препарата зависит от многих факторов. Далее опишем наиболее эффективные препараты из разных групп, которые чаще всего применяются для терапии пролежней.
 Применять Хлоргексидин для обработки пролежней можно без непосредственного контакта с ними. С этой целью на флаконе есть специальный тонкий «носик», при помощи которого можно абсолютно безопасно нанести несколько капель средства на рану.
Применять Хлоргексидин для обработки пролежней можно без непосредственного контакта с ними. С этой целью на флаконе есть специальный тонкий «носик», при помощи которого можно абсолютно безопасно нанести несколько капель средства на рану.
Антисептик можно применять на последних стадиях развития пролежней, однако он должен с осторожностью использоваться у беременных женщин. По крайней мере, перед этим необходимо проконсультироваться с врачом. Также этот препарат безопасен для детей и ослабленных больных.
 Мазь наносят не на кожу, а на сухую бумажную салфетку, которую затем прикладывают к ране и закрепляют. Такие перевязки проводятся 2-3 раза в день. Противопоказанием к применению Левосина является индивидуальная непереносимость левомицетина. По этой причине перед использованием препарата необходимо провести тест на чувствительность к веществам, входящим в его состав.
Мазь наносят не на кожу, а на сухую бумажную салфетку, которую затем прикладывают к ране и закрепляют. Такие перевязки проводятся 2-3 раза в день. Противопоказанием к применению Левосина является индивидуальная непереносимость левомицетина. По этой причине перед использованием препарата необходимо провести тест на чувствительность к веществам, входящим в его состав.
Левосин оказывает мощное ранозаживляющее действие, поэтому, как правило, даже запущенные гнойники удается вылечить за 10-14 дней. Только в крайне тяжелых случаях терапия может затянуться на более долгий срок. Случаев передозировки лекарством не зафиксировано, однако при индивидуальной непереносимости левомицетина у пациента может возникнуть жжение, зуд и ощущение жара в области обработанной поверхности.

Имеет Дексаметазон и ряд противопоказаний к применению, о которых необходимо знать. К их числу относятся:
- повышенная чувствительность к активным компонентам препарата;
- хронические микозные заболевания;
- серьезные поражения суставов и тканей вокруг них;
- противовирусные профилактические прививки;
- глаукома и др.
С осторожностью применяется Дексаметазон у беременных женщин и кормящих мам.
О пользе данного лекарства для женщины, ей риск развития осложнений у плода, может судить только лечащий врач.
Лечение пролежней у лежачих пациентов при помощи Дексаметазона имеет свои особенности. Так, при поражении мягких тканей колоть препарат нужно в дозе от 2 до 6 мг. Это суточная дозировка, превышать которую строго не рекомендуется. Курс терапии также корректируется врачом. Эффективность лечения зависит от тяжести патологии и способности тканей к регенерации.
К содержанию
Метронидазол
Это антибактериальное лекарственное средство, обладающее узким спектром действия. Применяется для лечения пролежней на стадии гноения, сопровождающейся сепсисом, либо при наличии риска его развития. Препарат отпускается в таблетках и порошке для приготовления раствора для внутримышечных инъекций. Однако, поскольку эти формы могут быть назначены не каждому больному, заменить их может аналог в форме геля – Метрогил.
 С помощью данного лекарственного препарата можно быстро прекратить размножение болезнетворных бактерий, а также убрать неприятный запах, исходящий от пролежневых язв. Наносить препарат нужно тонким слоем 2-3 раза в день. Перед этим кожу следует хорошо очистить.
С помощью данного лекарственного препарата можно быстро прекратить размножение болезнетворных бактерий, а также убрать неприятный запах, исходящий от пролежневых язв. Наносить препарат нужно тонким слоем 2-3 раза в день. Перед этим кожу следует хорошо очистить.
Лекарство имеет только одно противопоказание – это гиперчувствительность к метронидазолу. Его разрешено использовать при пролежнях и любых других ранах в период беременности и лактации. Эффекта от терапии можно добиться уже через 3-5 дней после применения геля, хотя все зависит от степени тяжести заболевания и индивидуальных особенностей организма больного.
Показаниями к применению бальзама являются:

Среди противопоказаний к применению данного бальзама важно отметить:
- гиперчувствительность к веществам, входящим в состав средства;
- период беременности и грудного вскармливания;
- проблемы с углеводным обменом;
- прием тяжелых антибиотиков или других агрессивных медикаментозных препаратов.
Другие средства
Пирикарбат – это медикаментозный препарат, предназначенный для стимуляции кровообращения в пораженных пролежневыми ранами тканях. Его использование также оправдано при:

Применять препарат нельзя при печеночных болезнях и индивидуальной непереносимости компонентов, входящих в его состав. При наружном использовании побочных эффектов практически никогда не возникает. Однако если они все же проявляются, то у пациента может возникнуть крапивница или обычная аллергическая сыпь на коже.
Винилин – лекарственный препарат, выпускающийся в форме мази, 20 %- раствора, капсул, бальзама. Медикаментозное средство предназначено для скорейшего восстановления тканей в пролежневых ранах, что, в свою очередь, ускоряет процесс их заживления. Масленый раствор или мазь (на усмотрение лечащего врача) нужно наносить на поврежденные участки кожи 3 раза в день. При необходимости дозу можно увеличить. Процесс заживления ран занимает от 18 до 20 дней.
 Чтобы язвы на теле прошли как можно быстрее, можно обрабатывать их спреем от пролежней – Пантенолом. При контакте с кожей он превращается в густую пену, покрывающую поврежденный участок кожи. Таким образом обеспечивается надежная защита гнойника от попадания болезнетворных бактерий, а также ускоряется процесс регенерации тканей.
Чтобы язвы на теле прошли как можно быстрее, можно обрабатывать их спреем от пролежней – Пантенолом. При контакте с кожей он превращается в густую пену, покрывающую поврежденный участок кожи. Таким образом обеспечивается надежная защита гнойника от попадания болезнетворных бактерий, а также ускоряется процесс регенерации тканей.
Лечение пролежней – длительный и сложный процесс. Его успешность во многом зависит от правильного выбора препаратов, соответствующих определенной степени поражения. Ориентируясь на правила выбора средств, изложенные выше, можно правильно организовать процесс лечения, что приведет к успешному излечению.



Народные средства от пролежней для лежачих больных

Пролежни – серьезное и часто встречающееся осложнение заболеваний, связанных с ограничением подвижности пациента. Вследствие длительного давления на мягкие ткани при вынужденной малоподвижности в них нарушается кровоснабжение и питание, что приводит к некрозу (омертвению). Проявления и симптомы зависят от стадии болезни. На начальном этапе появляется местно гиперемия кожи, незначительные повреждения. Затем, если не предпринимать никаких мер, на коже появляются незаживающие язвы, постепенно в процесс вовлекаются более глубокие слои – подкожно-жировая клетчатка, мышцы и даже костная ткань.
Страдает и общее состояние больного – повышается температура тела, наблюдается общее ослабление защитных сил организма, появляются признаки интоксикации. Серьезным осложнением некротического процесса является сепсис, который может привести к гибели пациента. Важно диагностировать процесс на начальном этапе, в этом случае достаточно убрать причину и использовать антибактериальные средства для лечения пролежней. Хороший эффект в этом случае дают народные средства. Если же появились некротические язвы, необходимо пройти курс антибиотиков, а иногда требуется оперативное вмешательство, которое проводится в стационаре.
Домашнее лечение пролежней
Необходимо учесть, что на любом этапе лечения важным является устранить сдавливающий фактор. Поэтому рекомендовано для профилактики некротических изменений и в период терапии пролежней использовать функциональную кровать и противопролежневый матрас. Он подбирается индивидуально, в зависимости от веса пациента. Такой специальный противопролежневый матрас стимулирует кровообращение в тканях, благодаря постоянно меняющемуся давлению в нем. Это перераспределение давления играет роль массажа и заметно сокращает развитие некроза. Для максимального удобства используются специальные валики и подушки, благодаря которым больной может принять максимально комфортное положение тела.

Забота о чистоте белья и кожи больного является важным фактором в терапии некротических изменений. Обработка кожи должна производиться стерильными перевязочными материалами, и в перчатках, с целью предупредить повторное инфицирование раны.
При лечении пролежней в домашних условиях широко используются народные средства. Максимальный эффект эти методы дают на начальных стадиях некроза, но и при лечении глубоких язв в комплексной терапии используются рецепты народной медицины. Большинство трав и природных элементов обладают выраженным ранозаживляющим, подсушивающим или антибактериальным действием, что оказывает хороший эффект и значительно ускоряет регенерацию тканей.
Наиболее часто для лечения пролежней используются следующие народные средства:
- мед и продукты пчеловодства,
- эфирные масла,
- камфорный спирт,
- сода,
- хозяйственное мыло,
- репчатый лук,
- крахмал,
- лекарственные травы.
Мед и продукты пчеловодства
В народном лечении пролежней широко используются различные продукты жизнедеятельности пчел.

| Продукт | Свойства | Применение |
| Мед |
| Лечение экземы, пролежней, ожогов, ран, псориаза, фурункулеза.Лечение и профилактика инфекционных заболеваний.Как общеукрепляющее средство. |
| Прополис |
| Лечение туберкулеза кожи, заболеваний ЖКТ, зубов.Лечение экземы, гиперкератоза, грибковых заболеваний. |
| Воск |
| Лечение ожогов, ран, пролежней, укрепление зубов и десен. |
| Маточное молочко |
| Общеукрепляющее средство.Лечение гнойно-воспалительных заболеваний кожи, экзема, нейродермит, очаговое облысение. |
Мазь от пролежней с воском
Растительное масло в количестве 1 столовой ложки прокалить, затем охладить до 70 градусов. Добавить 2 столовые ложки животного жира (можно использовать топленое или сливочное масло), 100 грамм пчелиного воска и 10 грамм сосновой живицы. Размешать до консистенции мази, полученное средство хранить в прохладном месте, а перед использованием разогревать на водяной бане, пока не расплавиться воск.

Перед наложением мази рану очищают от некротического налета тампонами, смоченными в перекиси водорода, и подсушивают. Мазь наносят, покрывают пищевой пленкой и поверх укутывают теплой тканью. Через сутки снимают компресс, очищают рану (если нужно) и повторно наносят мазь. При первых признаках заживления язвы молодую кожу смазывают смягчающими средствами, а лечение мазью прекращают.
Средство на меду
Измельченный свежий картофель и мёд следует смешать в соотношении 1:1. Полученным составом пропитать марлевую повязку и сделать примочку на ночь. Такая смесь снимает боль и гиперемию, смягчает кожу, способствует регенерации тканей.

Прополис против пролежней
Прополис 10-15 грамм растопить и добавить 30 грамм растительного масла. Смесь перемешать, охладить и хранить в прохладном месте. Язвы следует протирать остывшей смесью не менее трех раз в сутки. Это помогает удалить гной и налет, хорошо стимулирует восстановление тканей.

Средство на основе репчатого лука
Благодаря летучим веществам – фитонцидам, входящим в его состав, репчатый лук обладает антимикробным и противовоспалительным действием. Это его свойство с успехом используется при лечении пролежней в народной медицине.
Для изготовления состава потребуется:
- 2 луковицы среднего размера;
- 40 грамм растительного масла;
- ¼ часть церковной свечи.
Лук мелко порезать, тушить в растительном масле в течение 20 минут, до золотисто-желтого цвета. Посуда должна быть эмалированной. Затем полученную смесь процедить и смешать с растопленным воском свечи. Хранить полученную смесь в холодном месте.

Средством смазывать некроза 2 раза в сутки. Применять мазь следует для лечения неглубоких ран, которые не усугубились грибковыми, вирусными или бактериальными инфекциями.
Крахмал в лечении поражений кожи
Крахмал от пролежней используется с профилактической целью, а так же для устранения первых признаков заболевания. После гигиенических процедур кожа высушивается, гиперемированные участки присыпаются крахмалом и заматываются тканевым бинтом.

Это позволяет быстро снять воспаление и не позволяет процессу прогрессировать.
Использование хозяйственного мыла
Простое хозяйственное мыло обладает сильным антибактерицидным, противоотечным и подсушивающим действием. Давно замечено, что его применение позволяет уменьшить боль, отек, ускоряет заживление ран и трещин на коже.

Для приготовления лечебной пасты мыло нужно измельчить (потереть на терке). Затем 150 грамм сухого вещества смешать с тройным одеколоном так, чтобы получилась однородная смесь, по консистенции напоминающая мазь.
Сода против язв
Доступный и всем известный продукт – сода – может с успехом использоваться при лечении пролежней народными средствами.

Необходимо растворить чайную ложку соды в стакане кипятка и замочить в полученном растворе тканевую (лучше льняную) салфетку. Дать средству немного остыть, ткань чуть отжать и приложить к ране. Такой компресс вытягивает из раны гной и убирает некротический налет. Лучше замочить сразу несколько салфеток и менять их по мере остывания. Такой метод позволяет быстро очистить рану, что способствует ее заживлению.
Средства из цветов календулы
Цветки календулы считаются одним из самых действенных народных средств, применяемых для лечения пролежней.

Растение обладает антимикробным действием, нейтрализует воспалительные явления, ускоряет излечение язв. Свежие листья календулы при тяжелых поражениях кожи прикладываются непосредственно к участкам некроза, предварительно листья следует измельчить.
При терапии некротических поражений кожи используются различные лекарственные формы на основе цветков календулы:
- Мази и примочки;
- Отвары и настои;
- Спиртовая настойка;
- Аппликации и компрессы.
Мазь из цветков календулы
Сухие цветы (столовую ложку с горкой) измельчить и перемешать с вазелином, 50 грамм. Полученную мазь хранить в холодном месте. Наносить нужно на предварительно очищенную язву, 2 раза в день. Лечение можно продолжить и после начала эпителизации раны.

Настойка из календулы
Высушенные цветы настаивать 14 дней на водке, в соотношении 1:2. Полученное средство процедить и хранить в холодном месте. Перед применением настойку развести водой - 1 столовая ложка настойки на ½ стакана кипяченой воды. Полученным средством протирать участки гиперемии. Можно использовать в качестве примочек до трех раз в день на 20 минут.

Травяные настои и отвары
Лечение пролежней народными средствами не обходится без использования силы лекарственных трав. Используя проверенные рецепты можно не только предотвратить развитие некротических изменений, но и вылечить поверхностные язвы.

| Состав | Как приготовить | Как применять |
| · Ромашка аптечная 50 грамм· Донник лекарственный 50 грамм· Кипяток ½ стакана | Ромашку и донник смешать, залить кипятком и настаивать 30 минут. | Полученную кашицу завернуть в марлю, прикладывать к измененным участкам кожи 2-3 раза в день. Используется на начальных стадиях. |
| · Хвощ полевой 30 грамм· Ромашка 30 грамм· Зверобой 40 грамм· Вода 0,25 литра | Смесь трав залить кипятком, прогреть на водяной бане 15 минут и процедить. | Настоем протирать раны, использовать в виде примочек, а так же принимать перорально по 1/3 стакана 3 раза в день. Имеет общеукрепляющий эффект. |
| · Кора дуба измельченная сухая 40 грамм· Вода 0,2 литра | Кору дуба залить горячей водой. Довести до кипения и держать 20-30 минут на слабом огне, затем остудить и процедить. | Салфетки, смоченные отваром коры, накладывать на рану 3 раза в день по 10 минут. |
| · Медуница лекарственная (вся кроме корня) 2 столовые ложки· Вода 0,5 литра | Измельченное сухое вещество залить кипятком, нагревать на водяной бане 15 минут. Охладить и процедить. | Промывать гнойные и некротические раны и язвы 2-3 раза в день. |
Камфора
В народной медицине часто применяется камфорный спирт и камфорное масло от пролежней. Источником его служит древесина японского лавра. В аптеках предлагаются лекарственные формы:
- Мазь камфорная;
- Масляный раствор;
- Спиртовой раствор.

При применении местно камфорное масло дает следующий эффект:
- Бактерицидное и бактериостатическое;
- Снимает зуд и раздражение;
- Уменьшает воспаление тканей;
- Усиливает регенерацию.
Наиболее эффективно использование каморы в качестве профилактики некроза кожи, когда камфорным маслом растираются участки, подверженные наибольшему давлению – крестцовая область, спина, лопатки, пятки. Однако, если процесс уже начинается, средство можно использовать и в качестве лечения при 1 и 2 стадии пролежня. Необходимо помнить, что камфора не используется при глубоких язвах, когда процесс затронул подкожно-жировую клетчатку, мышцы, кость. В этом случае использование лекарства может только ухудшить положение, спровоцировав ожог тканей.
Существует несколько эффективных рецептов лечения пролежней с использованием камфорного спирта.
Болтушка
Камфорный спирт, медицинский спирт или водка и шампунь (лучше детский) по 100 мл смешать, приготовленным средством смазывать участки гиперемии. Такая болтушка наносится на ночь, утром кожу необходимо протереть чистой влажной губкой. Эффективна на начальном этапе заболевания.
Масляные примочки
Если на коже еще не появились пузыри, хороший результат даст следующая процедура: кожные покровы обработать стерильным тампоном, смоченным в масляном растворе камфоры, кожу не вытирать. Нанести поверх облепиховое масло или масло плодов шиповника.
Камфора с тысячелистником
При незначительном повреждении кожных покровов, при образовании пузырей на коже помогает следующее средство: 20 грамм сухого вещества травы тысячелистника залить 1 литром кипятка, настаивать в течение часа, затем процедить. В полученный отвар добавить настойку календулы спиртовую, 20 капель. Образовавшиеся на коже пузыри смазать камфорным маслом, сверху положить марлю, смоченную лекарственным настоем. Повязку оставить до полного впитывания средства. Проводить процедуру следует 5 раз в сутки в течение 10 дней.
Средства на основе сока растений
В народной медицине для борьбы с пролежнями используются не только отвары и настои из высушенных трав. Хорошими ранозаживляющими свойствами обладает сок некоторых растений.
Алоэ
Свеженарубленные листья алоэ, которое по праву считается лекарственным растением и используется при лечении многих заболеваний, помогают очистить язвы от гноя и продуктов некротического распада. Прикладывать к ране следует именно листья, так как пропитанные соком тканевые салфетки не обладают таким выраженным действием.

Каланхоэ
Каланхоэ обладает выраженным ранозаживляющим действием. Листья растения следует нарезать ножом и приложить к язвам, предварительно очистив их с помощью стерильных тампонов с перекисью водорода. Молочко каланхоэ, попадая в рану, способствует ее эпителизации.

Терапия пшеном
Распаренное пшено помогает снять боль и уменьшить признаки воспаления. Для этого нужно взять 50 грамм пшена, распарить на водяной бане до кашеобразного состояния. Полученную массу положить в тканевый мешочек, который следует прикладывать к пролежню на 2-4 часа. Процедуру продолжать в течение недели.

Особенности лечения на дому
В народной медицине важным является не только лечение, но и профилактика пролежней. Следует помнить, что самостоятельно лечить это заболевание можно лишь на 1 и 2 стадии, пока не образовались некротические язвы. При переходе процесса в 3 и 4 стадии необходимо срочно проконсультироваться с врачом.
При лечении некротических ран народные средства используются как дополнение к комплексной терапии и хирургическому иссечению некроза, помогают укрепить иммунитет пациента и ускоряют процессы заживления на коже. Но назначить правильное лечение и решить вопрос о госпитализации больного должен именно врач.
Видео
018
zabota-doma.ru
в домашних условиях
Лечение пролежней у лежачих больных - сложная задача, решение которой требует огромных трудозатрат и большого количества времени. Дефекты заживают медленно, часто нагнаиваются. На них могут образовываться некротические участки. Глубокие пролежни формируют свищи. Основной проблемой, не позволяющей повреждению зажить быстро и легко, является тот факт, что больной продолжает оставаться в неподвижном состоянии. Итак, что необходимо знать, чтобы ткани восстановились без хирургического вмешательства? Чем лечить патологию дома?
Лечение и профилактика пролежней у лежачих больных: общие рекомендации
Как лечение, так и профилактика пролежней должны быть направлены на устранение факторов, вызвавших болезнь. Следует предпринимать все возможные меры, чтобы восстановить кровообращение на пораженных участках.

К числу профилактических мероприятий относят:
- Изменение положения тела пациента каждые 1,5-2 часа - эта мера позволяет избежать длительного сдавливания одной и той же части тела, что является основной причиной появления пролежней. Если на каком-либо участке уже имеются признаки начальной стадии изъязвления (красное непроходящее пятно, мацерация), класть больного на эту зону не следует.
- Богатое белком питание - белок является основным строительным материалом животных тканей. Его недостаток приводит к нарушению многих процессов, в том числе регенеративных и иммунных. Пораженные ткани не восстанавливаются, вследствие чего возникают пролежни.
- Соблюдение гигиенических мероприятий - кожа, постоянно находящаяся во влажной среде, размокает. Возникают мацерации. Чтобы избежать этого, необходимо подмывать больного сразу после дефекации или мочеиспускания. Протирать тело пациента несколько раз в сутки нужно и при его повышенной потливости.
Выше были приведены три основополагающих принципа, без соблюдения которых невозможно ни лечение пролежней в домашних условиях, ни их профилактика. Однако для восстановления при тяжелых трофических нарушениях этого недостаточно. В таких ситуациях для стимуляции регенеративных процессов и борьбы с присоединившейся инфекцией применяют лекарственные препараты.
Чем лечить пролежни у лежачих больных и пожилых в домашних условиях
Для лечения пролежней у лежачего больного могут применяться как традиционные средства (крема, мази, препараты для системной терапии), так и некоторые народные рецепты. Наилучших результатов удается достичь, если в разумных пределах сочетать все имеющиеся способы.
Народными средствами от пролежней
Лечение пролежней народными средствами возможно только на начальной стадии болезни, пока отсутствуют язвы. В дальнейшем подобные методики могут применяться только в качестве вспомогательных. Выбор метода и оценку его эффективности должен осуществлять прибывший на вызов участковый терапевт.

Наиболее действенными являются следующие народные рецепты.
- Облепиховое масло - прекрасное регенерирующее средство, не обладающее, однако, свойствами антисептика. На начальных этапах пролежня может использоваться как единственное средство лечения. Для этого поверхность очага обрабатывают препаратом дважды в сутки. При глубоких пролежнях возможна их тампонада салфетками, пропитанными облепиховым маслом. Перевязка и замена салфеток производится 1 раз в 1-2 суток. Масло не подходит для лечения гнойных процессов.
- Настой коры дуба - применяется на стадии пятна. Чтобы приготовить средство, нужно взять столовую ложку сырья, залить его стаканом (200-250 мл) кипятка и настоять 2-3 часа. После лекарство процеживают, выливают на губку и протирают ей места расположения пролежня во время общей гигиенической обработки тела. Препарат обладает дубящим действием, образует на поверхности ранки таниновую пленку, снижает интенсивность воспаления.
- Настой ромашки полевой - готовится и применяется так же, как и отвар дубовой коры. Обладает выраженным противовоспалительным и антибактериальным действием. Используется для обработки кожи и промывания раневых поверхностей. Можно применять неограниченно, однако средняя частота обработки пролежня составляет 2 раза за сутки.
Народные рецепты прекрасно справляются с начальными стадиями пролежней. Однако при запущенных и гнойных процессах предпочтение следует отдавать традиционным лекарственным средствам.
Обработка пролежней мазью
К использованию мазей обычно прибегают при глубоких пролежнях. Цель использования этой лекарственной формы - стимуляция регенеративных возможностей организма и борьба с местными инфекционными осложнениями.

Больным назначают следующие составы:
- Мазь Вишневского - уникальная разработка советских хирургов. Обладает широким спектром противомикробной активности. Применяется для лечения и профилактики бактериальных процессов. С целью лечения пролежней наносится на раневую поверхность 1-2 раза в сутки. Для фиксации мази используют марлевую повязку.
- Левомиколь - препарат на основе левомицетина. Обладает дегидратирующим и антимикробным действием. Наносится на пролежень 1 раз за сутки. После нанесения обработанное место прикрывают марлевой салфеткой.
- Солкосерил - регенеративный препарат на основе выдержек из телячьей крови. Стимулирует процессы восстановления, улучшает микроциркуляцию крови, является источником витаминов и питательных веществ. Наносить мазь следует дважды в сутки. После нанесения лекарства поверхность пролежня закрывают марлей.
Длительность курса лечения мазями равна времени, необходимому для полного заживления дефекта. Однако если препарат не приводит к улучшению состояния больного, его отменяют, или комбинируют со средством другой группы (солкосерил + левомиколь).
На заметку: препаратом выбора при гнойных дефектах является левомиколь. Линимент Вишневского, вопреки общепринятому мнению, наносить на гнойные раны не рекомендуется. Он больше подходит для профилактики инфекции.
Кремом от опрелостей

Кремы от опрелостей (деситин, weleda, бепантен) используются в основном для предотвращения пролежней. Лечебным действием они не обладают, поэтому наносить такие составы на уже имеющийся дефект бессмысленно. С целью профилактики крема применяют во время подмывания больного, нанося их на участки, которые подвергаются давлению, или долго пребывают во влажном состоянии. При этом кожа подсушивается, мацерации исчезают, тургор покровов повышается.
Лекарством
Лечение серьезных ран не обходится без использования системных препаратов. Пролежни не исключение.

По назначению врача в домашних условиях больной может принимать:
- средства, улучшающие микроциркуляцию (трентал, 1 пилюля дважды в день);
- противотромбозные лекарства (аспирин-кардио по 1 таблетке перед сном);
- антибиотики (Цефтриаксон в виде раствора для инъекций по 1 грамму 2 раза за сутки в/м);
- противовоспалительные и обезболивающие (анальгин по 1 таблетке 3 раза за сутки).
Длительность курса лечения каждым из препаратов определяет врач. Как правило, антиагреганты и трентал пациент принимает пожизненно или до полного заживления пролежней. Антибиотики используются по 7-10 суток. Нестероидные противовоспалительные нельзя принимать дольше 2-х месяцев без перерыва.
Интересно знать: в виде раствора для инъекций может использоваться и солкосерил. Уколы сочетают с использованием мази. Отказ от парентеральных форм производится после начала эпителизации пролежня. Мазь применяют до его полного заживления.
Особенности лечения пролежней
Трофические дефекты могут возникать на разных участках тела. Локализация патологического очага зависит от того, в каком положении больной преимущественно находится, а также от наличия сосудистых нарушений (атеросклероз). Лечение пролежней в разных зонах имеет свои особенности.
Опрелостей под молочными железами

Опрелости под молочными железами редко переходят в глубокие пролежни. Поэтому они не нуждаются в медикаментозной терапии. Проблемные места следует ежедневно мыть и несколько (2-3) раз в день присыпать детской присыпкой. Это позволит избежать влажности и появления мацерации. Также возможно применение подсушивающих кремов.
На копчике
Пролежни на копчике обычно бывают самыми объемными. Здесь часто возникает некроз тканей, и формируются раневые карманы. Предотвратить, или отсрочить столь запущенную стадию патологии можно, если подкладывать под копчик пациента специальные противопролежневые круги.

Устройство представляет собой полый внутри круг из материала средней плотности. Больного укладывают на него так, чтобы проблемная зона оказалась внутри окружности. Периоды лежания на круге и без него следует чередовать. Это позволяет равномерно распределить время сдавления тканей между разными участками тела.
На пятках

Чтобы пролежни на пятках успешно заживали, их следует оградить от контакта с постелью. Для этого под голени пациента подкладывают мягкие широкие валики. Сделать это необходимо таким способом, чтобы пятки оставались на весу. В качестве валиков можно использовать свернутые простыни или пододеяльники.
В паху
Язвы и инфицированные пролежни в паховой области являются чрезвычайно опасными в плане генерализации инфекции. Здесь много кровеносных сосудов, по которым возбудитель способен распространиться по всему телу. Чтобы предотвратить это и снизить скорость развития трофических нарушений, ноги лежачего пациента следует укладывать так, чтобы паховая область хорошо вентилировалась. Оптимальным является положение «лягушка» - ноги человека согнуты в коленях и разведены в стороны.
Между пальцами ног

При пролежнях между пальцами следует придерживаться общих правил лечения - содержать стопы в чистоте, сухости, а также не позволять пальцам слишком плотно прилегать друг к другу. Для этого между ними вставляют моточки бинта или маленькие тканевые валики.
На ягодицах
Лечение пролежней на ягодицах в домашних условиях требует постоянного пребывания пациента на боках и на животе. Укладывать таких людей на спину запрещено, так как подобные действия приводит к увеличению площади и глубины пролежня. Как было сказано выше, менять положение больного необходимо каждые два часа.
Как предотвратить образование пролежней
Несмотря на утверждения людей, далеких от практической медицины, предотвратить образование пролежней у неподвижных пациентов почти невозможно. Рано или поздно трофические нарушения проявляются у всех. Чтобы отсрочить этот момент, необходимо соблюдать все вышеописанные правила и ежедневно осматривать больного на предмет наличия мацерации, стойкой локальной гиперемии и других признаков поражения.

Обязательным условием, позволяющим избежать появления пролежней, является ранняя активизация больных после травм и тяжелых операций. Как правило, дефекты не развиваются даже тогда, когда пациент самостоятельно переворачивается с одного на другой бок и производит другие активные действия в пределах постели. Ходить при этом не обязательно.
Основным правилом при формировании рациона для пациента с пролежнями является высокое содержание белка в пище. Его количество должно составлять 120-150 граммов в сутки. Около 60% от этого количества белков берется из животных источников (отварное перетертое мясо, рыба, мясные бульоны). При недостаточном поступлении белковых молекул из обычной пищи следует применять лечебное питание - nutrisonprotison по 1000-1500 мл в сутки (80 граммов белка/литр), nutrison energy в аналогичном количестве (60 граммов белка/литр), nutridrink (7 граммов белка/100 мл).

Лечение пролежней - сложная комплексная задача, требующая от лиц, осуществляющих уход за больным, большого терпения и профессиональных навыков, близких к уровню квалифицированной медсестры. В формате одной статьи невозможно рассказать обо всех тонкостях противопролежневой терапии (применение специальных матрасов, некрэктомия, использование различных лекарств в зависимости от стадии заживления и прочее). Чтобы помочь лежачему больному, необходимо постоянно повышать свою квалификацию, изучать специализированные источники, узнавать о новых методах лечения и, разумеется, нарабатывать собственный опыт, основанный на результатах проделанной работы.
attuale.ru
Чем лечить пролежни у лежачих больных
 Лечение пролежней
Лечение пролежней
Длительное вынужденное нахождение в постели, ослабление организма и недостаточный уход за кожей приводят к тому, что возникают пролежни у лежачих больных.
Чем лечить образовавшееся поражение тканей, и какие существуют методы профилактики пролежней?
Где и почему возникают пролежни
Наиболее часто пролежни образуются в районе выступа костей, где значительный вес тела человека оказывает давление на небольшой участок кожи, нарушая тем самым его кровоснабжение. Питание тканей нарушается и происходит их отмирание - пролежень. Застойные изменения может предотвратить подкожный жировой слой, но у лежачих больных он постепенно истончается.
Образованию пролежней подвержены те части тела, которые соприкасаются с поверхностью. Если больной лежит на спине - это лопатки, локти, область крестца, пятки. Длительное положение на животе приводит к образованию пролежней в области лобка, подвздошной кости, скул. При длительном лежании на боку - на бедрах, боковых сторонах колен и лодыжек.
 Образование пролежней
Образование пролежней
Чаще всего пролежни возникают у пожилых истощенных людей, их появлению также способствует лишний вес или, наоборот, излишняя худоба. Неконтролируемая дефекация и мочеотделение, сахарный диабет, сердечные заболевания, несбалансированное питание больного - являются дополнительными факторами риска.
В некоторых случаях образование пролежня происходит всего за пару дней. Поэтому потенциально опасные участки необходимо ежедневно осматривать и при обнаружении изменений срочно принимать меры.
Классификация пролежней
Больной, который находится в сознании и у которого не нарушена чувствительность отдельных участков тела, еще до образования пролежня может жаловаться на покалывания и онемение в местах, где наиболее вероятно развитие недуга.
Пролежни у лежачих больных фото имеют 4 стадии развития:
- I стадия. Устойчивое покраснение кожи, возможно уплотнение, иногда присутствует отечность, кожные покровы при этом не нарушены. Данная стадия успешно лечится с помощью антибактериальных и ранозаживляющих препаратов.
- II стадия. Поражается верхний слой эпидермиса, нарушается его целостность, возникают отслоения и эрозии. Процесс распространяется на подкожную клетчатку.
- III стадия. Глубокое поражение подкожного слоя, которое сопровождается необратимым некрозом (отмиранием) ткани, иногда с жидким выделением из раны. Плохо поддается лечению.
- IV стадия. Чрезмерные повреждения и некротические изменения мягких тканей (в образовавшихся полостях видны сухожилия и костные ткани), которые могут привести к тяжелейшей интоксикации организма и заражению крови.
 Классификация пролежней
Классификация пролежней
Лечение пролежней у лежачих больных
Методы лечения, как и выбор лекарственных препаратов, будут варьироваться в зависимости от тяжести и выраженности патологического процесса. Тяжелые степени пролежней практически не поддаются консервативному лечению и требуют хирургического вмешательства.
Основная терапия направлена на восстановление нормального кровообращения в месте повреждения, удаление некротических масс и заживление раны
Принципы лечения:
- На любой стадии максимально стараются предотвратить прогрессирование пролежня.
- Не используют глухие повязки и размягчающие мази, препятствующие доступу кислорода.
- При сухом некрозе наложение влажных повязок может спровоцировать влажный некроз и гибель тканей.
- При гнойных мокнущих ранах наносят антибактериальные мази.
- Дополнительная антибактериальная терапия проводится с учетом индивидуальных особенностей и чувствительности патогенной микрофлоры.
 Лечение пролежней у лежачих больных
Лечение пролежней у лежачих больных
При первой стадии пролежней, когда присутствует лишь покраснение и уплотнение кожи больного рекомендуется переворачивать не реже одного раза в 2 часа. Необходимо устранить непрерывное давление на кожу или снизить его силу. Для этого используют резиновые круги, специальные (или самостоятельно изготовленные) подушки и матрасы. Попутно производят лечение заболеваний, которые способствуют формированию пролежней.
Когда на коже уже видны повреждения и начинается вторая стадия, необходимы мероприятия, способствующие регенерации эпидермиса. Если пролежень прогрессирует и есть признаки воспаления, целесообразно применять антибактериальные средства. Рану необходимо регулярно промывать перекисью водорода или физиологическим раствором и очищать от отмершего эпителия ножницами. После консультации с врачом можно накладывать на место пролежня специальные антисептические повязки.
Пролежни 3 степени требуют хирургического очищения раны от гнойного содержимого и некроза. Нельзя надеяться, что отторжение мертвых тканей произойдет самостоятельно. В данном случае за очень короткое время процесс распространяется на соседние ткани. После отсечения хирургом участков некроза и вскрытия гнойных полостей, назначается комплексная терапия с использованием местных антисептиков, антибактериальных препаратов, санации пролежневой язвы.
 Лечение пролежней у лежачих больных
Лечение пролежней у лежачих больных
Четвертая стадия характеризуется наличием глубокого некроза, в процесс уже вовлекаются мышцы, сухожилия, суставы и кости. Лечение предполагает иссечение некроза, поглощение отделяемого и предупреждение высыхания заживающей язвы.
Мазь от пролежней для лежачих больных
- Левомеколь. Действующую основу мази составляет антибиотик левомицетин и ранозаживляющий компонент - метилурацил. Мазь обладает антибактериальными свойствами и способствует заживлению раны. Левомеколь применяют при пролежнях в гнойно-некротической фазе.
- Левосин. Кроме левомицетина и метилурацила в состав входит сульфадиметоксин и местный анестетик тримекаин. За счет чего мазь отличается высокой гидратационной активностью, очищает образовавшиеся язвы от гноя, некротических масс и заживляет. Препарат применяют ежедневно, рыхло заполняя им пораженную поверхность с последующим покрытием повязочным материалом.
- Крем от пролежней Аргосульфан, благодаря антибиотику сульфатиазолу и ионам серебра тормозит рост и размножение бактериальной флоры. Крем редко вызывает аллергические реакции, обладает болеутоляющим эффектом, увлажняет рану и ускоряет ее заживление. Аргосульфан наносят на всю поверхность очищенной раны трижды в день, курс лечения может длиться до двух месяцев. Аналогичным действием обладают крем Дермазин и Сульфаргин.
- Мазь от пролежней Ируксол способствует очищению раны и предотвращает попадание в нее инфекции. Перед нанесением отслоившиеся некротические массы необходимо удалить из раны пинцетом или с помощью промывания физиологическим раствором, при этом высушивать поверхность нет необходимости. Аппликации с мазью делают 1 раз (реже 2 раза) в день в течение 6-10 дней, пока рана не станет чистой.
 Мазь от пролежней Ируксол
Мазь от пролежней Ируксол
Другое средство от пролежней
Перед использованием мази обязательно проводится предварительная обработка пролежнейфизиологическим раствором или камфорным спиртом. Раньше для этих целей часто применяли ионобменные препараты: хлоргексидин, йодинол и другие.В последнее время бытует мнение, что ониубивают лейкоциты и снижают сопротивляемость клеток бактериям.
Как подсушивающее средство от пролежней для лежачих больных применяют присыпку Ксероформ. Много хороших отзывов о Винилине (иначе Бальзам Шестаковского). Перед использованием флакон с Винилином прогревают под струей горячей воды, после чего нанося на раневую поверхность. Поверх раны обязательно накладывают стерильную марлевую салфетку.
Улучшить местное кровообращение и снабжение тканей кислородом помогает мазь Актовегин и ее аналог Солкосерил. Данные мази существенно повышают энергетические ресурсы клеток и ускоряют процессы заживления язв. Регенерирующий эффект оказывают также мази, в состав которых входит пантенол (Бепантен, Д-пантенол).
 актовегин при пролежнях
актовегин при пролежнях
Спрей от пролежней Олазоль, действующую основу которого представляют облепиховое масло, левомицетин, борная кислота и бензокаин, можно наносить даже на гнойные раны, промытые перекисью водорода. Существенный недостаток - слишком пачкает вещи, как и облепиховое масло.
Правила ухода за лежачими больными
- Кожу больного необходимо всегда содержать в чистоте. Она не должна быть влажной или сухой, для этого организовывают воздушные ванны.
- Проводя туалет, не трите кожу и не пользуйтесь антибактериальным мылом. Лучше всего использовать простое мыло и натуральную губку.
- Если кожа пересушена, ее увлажняют детским кремом.
- Слишком влажную кожу подсушивают слабым раствором марганцовки, раствором бриллиантовой зелени или цинковой мазью. Цинковая мазь актуальна только на первой стадии заболевания.
- Если проявилось покраснение, делают массаж с помощью сухого полотенца или махровой варежки. Только делать его нужно не затрагивая поврежденную кожу.
- При повышенном потоотделении, а также при температуре, вместо воды для обтирания больного лучше использовать слабый раствор уксуса.
Профилактика пролежней у лежачих больных.
Формирование пролежней происходит довольно быстро, отмирание клеток может начаться всего через несколько дней. Несмотря на непрерывный поиск новых средств для борьбы с этим недугом, лечение вызывает много проблем и не всегда эффективно. Поэтому профилактика появления пролежней имеет огромное значение и должна осуществляться постоянно.
 Профилактика пролежней
Профилактика пролежней
Профилактические мероприятия:
- Если позволяет состояние больного, необходимо поворачивать его несколько раз в день.
- Нужно следить, чтобы на личном и постельном белье больного не было складок, пуговиц и крошек, так как они представляют потенциальную опасность.
- Постельное белье должно быть чистым, при загрязнении оно не может пропускать воздух и обеспечить дыхание коже.
- Лежачим больным рекомендуется под область крестца подложить резиновый круг от пролежней, таким образом, чтобы крестец находился над отверстием круга.
- Кожу в местах постоянного соприкосновения с постелью нужно ежедневно протирать камфорным спиртом, водкой или другим дезинфицирующим раствором.
- Места размягчения и мацерации промывать холодной водой, протирать спиртом, а после, припудривать.
Матрасы и подушки от пролежней
Ухаживать за лежачими и инвалидами очень сложно, а если больной не может самостоятельно перевернуться - это еще и тяжело физически. Существенно облегчает уход за больным матрас от пролежней, купить который можно в интернет-магазине или, предварительно заказав, в аптеке. Он не только предупреждает появление пролежней, но и обеспечивает больному максимально комфортные условия.
Матрас против пролежней помогает активизировать кровообращение в зонах возможного появления некроза, оказывая массажное воздействие на ткани за счет попеременной смены точек давления. Он может быть баллонным и ячеистым. Принцип работы у обоих видов одинаков - в ячейки или трубки (баллоны) поочередно нагнетается воздух, с интервалом приблизительно 6 минут в четные и нечетные элементы.
 матрас от пролежней
матрас от пролежней
Ячеистые матрасы рассчитаны на пациентов с небольшим весом, не более 120 кг. Они больше подходят для профилактики появления пролежней и лечения первой и второй стадии процесса. Если же масса тела лежачего больного превышает 100 кг, а пролежни уже достигли 3-4 степени лучше выбрать баллонную противопролежневую систему. Уникальная лазерная микроперфорация поверхности баллонного матраса обеспечивает дополнительный приток воздуха и предотвращает потение тела.
Балонный матрас от пролежней обойдется дороже. Однако, сопоставив стоимость матраса с возможными материальными затратами на медикаментозное и хирургическое лечение, вы придете к выводу, что сумма вполне приемлема.
Уменьшить давление на тело лежачего больного помогает также подушка от пролежней. Она может быть:
- поролоновая - наиболее экономный вариант, но со временем теряет упругость и уровень защиты от пролежней существенно снижается;
- гелевая - применяется для профилактики, при низких температурах может затвердевать;
- воздушная - подходит как для профилактики, так и для лечения пролежней.
Для борьбы с пролежнями в аптечном ассортименте имеются специальные пластыри со специфической гидроколлоидной структурой. Пластырь от пролежней в несколько раз ускоряет заживление и способствует регенерации клеток. Гелевая масса впитывает экссудат, обеспечивает влажное заживление и, в зависимости от состава, снимает болевые ощущения, а полунепроницаемая защитная пленка регулирует испарения.
 Пластырь от пролежней
Пластырь от пролежней
Пластырь накладывают на предварительно обработанную физиологическим раствором или хлоргексидином рану на срок от двух до четырех дней. Для полного лечения пролежня среднего размера уйдет приблизительно три-четыре пластыря. При наличии в ране гноя, некроза и других признаков, свидетельствующих о присоединении инфекции, пластырь не используют.
Народные средства от пролежней
- Подсушить мокнущие раны можно с помощью картофельного крахмала, который имеет преимущество перед обычной присыпкой, так как не образует плотных корочек, и кожа лучше дышит.
- Небольшую наволочку наполняют просом или семенами льна и подкладывают под места, где возможно образование пролежней.
- В растопленный на водяной бане пчелиный воск добавляют рафинированное растительное или оливковое масло и полученной мягкой массой, внешне похожей на вазелин, смазывают проблемные места.
 оливковое масло от пролежней
оливковое масло от пролежней
- Повязку с соком каланхоэ или разрезанный вдоль лист прикладывают к пораженному участку на ночь.
- Пролежни 1 и 2 стадии смазывают несколько раз в день маслом чайного дерева, пихтовым или облепиховым маслом.
- Свежесобранные листья бузины ошпаривают кипящей водой или молоком и прикладывают дважды в день к поверхности пролежня.
- Мазь календулы для обработки ран дважды в день можно приготовить самостоятельно. Для этого измельченные цветки в количестве 1 ст. л. смешивают с 50 граммами вазелина.
Если появились пролежни у лежачих больных, чем лечить фото вы не знаете, или сомневаетесь, чем обрабатывать пролежни, вызовите специалиста на дом. Он сможет определить степень поражения и дать соответствующие рекомендации по поводу лечения. Так вы предупредите развитие осложнений у больного, которые в некоторых случаях могут стоить ему жизни.
По капиллярам к внутренним органам разносится кислород и питательные вещества. Стенки сосудов отличаются тонкостью и при их сдавливании кровоток замедляется. Бывает, что человек не двигается больше, чем два часа. В этом случае поступление крови и вовсе прекращается. Такой процесс провоцирует возникновение некроза мягких тканей.
Если не применять противопролежневые средства, то некроз поразит мышечную и костную ткань во всех слоях. Степень омертвения определяется глубиной патологического процесса. Всего выделяется четыре стадии поражения.
Какие части тела подвержены поражению чаще всего?
Место образования некроза кожи напрямую зависит от позы, которую принимает больной.
Чаще всего пролежни появляются в следующих областях тела:
- Затылок, лопатки, крестец и пятки. В этом случае больной лежит на спине.
- Область сгибания конечностей, так как кожа в этих областях отличается тонкостью.
- Лодыжки при нахождении больного на боку.
Как оказать помощь в этом случае и предотвратить развитие глубоких повреждений? В первую очередь следует определить причину патологического процесса, обратить внимание на провоцирующие факторы, и, конечно, подобрать специальные противопролежневые , повязки), способствующие уходу за кожей больного человека.
Степени некроза
- Первая степень. Она проявляется в небольшом покраснении без нарушения структуры кожных покровов. После легкого массажа или перемены позы тела оно проходит.
- Вторая степень. При ней отмечается покраснение, которое не проходит даже после смены позы. Возможно появление болезненных язв, пузырей, эрозий, везикул, поверхностных наростов. Структура кожи повреждена.
- Третья степень выражается в глубоком поражении кожи. На этом этапе воспаляются все слои кожного покрова. Стадии присуща припухлость, язвы с углублениями и интенсивное покраснение. Язвы наполняются содержимым желтого цвета или же красной грануляцией. Раны источают неприятный запах.
- Четвертая степень представляет собой омертвевший участок кожи с обилием язв, заполненных кусочками кожи черного цвета.
Причины пролежней
К основным причинам некроза тканей можно отнести:
- длительное нахождение человека в лежачем положении (пациенты, перенесшие инсульт, инфаркт, травму позвоночника и т. д.);
- недержание мочи и кала;
- повышенное выделение пота;
- грязное и влажное постельное белье;
- недостаточная гигиена кожи;
- наличие складок на простыне, пуговиц на одежде, крошек в постели;
- заболевания сосудов и сердца;
- наличие сахарного диабета.
К ряду немаловажных причин появления некроза относятся:
- Неосторожное обращение с лежачим больным.
- Быстрое переворачивание.
- Редкая смена белья.
- Сдавливание кожных покровов судном, в ходе которого лопаются мельчайшие капилляры. Поступление крови к этим участкам резко нарушается.
Противопролежневые средства в аптеках Могилева представлены широким ассортиментом различных мазей повязок и кремов для пациентов, страдающих от пролежней. Средства способны купировать процесс омертвения кожных тканей и значительно повысить качество жизни больного.

Основы профилактики пролежней
Главная задача, которая стоит перед человеком, ухаживающим за лежачим больным, это проведение профилактических мер, способствующих предотвращению некроза кожных покровов. Пролежни приносят человеку боль и очень трудно подаются терапии. Всегда проще провести профилактические процедуры, чем обрекать близкого человека на неимоверные страдания и длительную терапию.
Профилактика некрозов включает в себя ряд мероприятий, которые проводятся постоянно. Следует выделить ключевое правило: тщательный уход за кожным покровом больного должен включать ежедневные протирания и обмывания.
Основные средства для профилактики пролежней
Для профилактических целей используются следующие противопролежневые средства:
- мази;
- гели;
- повязки;
- матрасы;
- подушки;
- надувной круг из резины;
- облучатели на основе кварца.
Терапия пролежней
Патологический процесс первой и второй степени можно устранить в домашних условиях при помощи таких средств, как противопролежневые средства, и лечение проходит продолжительное время. Но результат того стоит. Пролежни третьей и четвертой степени устраняются только в условиях стационара.
Терапия некроза кожных покровов включает два этапа:
- восстановление кровотока в поврежденной области;
- очищение раны от гноя и некротических включений.
Восстановление кровообращения возможно при помощи матрасов, массажа, изменения положения тела пациента.

Для очищения некротических ран и их регенерации предусмотрены специальные повязки.
По типу воздействия на поврежденную область повязки от пролежней принято подразделять на две категории:
- Очищающие. Они вытягивают гной и экссудат.
- Заживляющие. Такие средства способствуют регенерации тканей.
Деление является условным, так как все повязки способствуют очищению и ускорению восстановления структуры кожи.
Повязки против пролежней бывают разной формы:
- Противопролежневые средства гигиены, которые используются для купирования некрозов в легкодоступных областях человеческого тела. Обычно применяются изделия в форме квадрата или прямоугольника.
- Повязки, рассчитанные для лечения области крестца. Они имеют форму бабочки или сердечка.
- Изделия для устранения пролежней на пятках. Применяется повязка, обладающая формой бабочки или трилистника.

Очищающие повязки против некроза
Наиболее распространенной моделью повязок от пролежней являются изделия с очищающим воздействием. На сегодняшний день высокой степенью эффективности обладает применение "Гидрокола", "Гидросорба", "ТендерВет активити".
Повязка "Гидроколл" накладывается на пораженный участок на 3-8 дней. Она способствует очищению раны, впитывает в себя гнойное содержимое, превращая его в гелеобразное состояние.
Повязка "Гидросорб" способствует созданию в ране влажной среды, стимулирующей отторжение омертвевшей ткани и ее заживление.
Повязки фирмы "ТендерВет" "Активити" созданы в форме мягких подушечек. Они пропитаны растром Рингера, что создает эффект непрекращающегося промывания раны в течение суток. Они отторгают некротическую ткань и способствуют регенерации поврежденного участка кожи.
Очищающие и вытягивающие повязки для глубоких ран
Какими средствами представлены противопролежневые рассчитанные для глубоких пролежней с наличием экссудата и гноя, многообразны. Среди них следует отметить "Сорбалгон" и "ПермаФорм".
Основу "Сорбалгона" составляет стерильный материал, который вводит в углубление обширного пролежня. Материал способствует впитыванию гноя, очищает дно раны, подвергается затвердеванию, а затем с легкостью удаляется из раны. Если дно пролежня чистое, то ватный материал принимает форму геля, дезинфицирует рану и вытекает из нее сам.
Повязка "Пермаформ" представляет собой матрицу на основе губки. Она также впитывает гной и экссудат. Удаляется без болевых ощущений. Оставляет после себя среду, способствующую заживлению некроза.

Средства для заживления
К наиболее распространенным средствам в виде повязки относятся "Атрауман" и "Бранолинд". Какие особенности имеют эти противопролежневые средства?
Повязка "Атрауман" обладает сеточной основой. Она покрыта тончайшим слоем серебра и гидрофильной мази. Средство обладает бактерицидным свойством, обеспечивает дезинфекцию раны и способствует скорейшей регенерации поврежденного участка.
Повязка "Бранолинд" также состоит из сетки, которая пропитана Средство обладает антисептическим и заживляющим действием.
Обзор гелей
Противопролежневые средства представлены широким сегментом различных гелей. Среди марок кремов, используемых для лечения некроза кожи, следует отметить следующие:
- Гель "Аргосульфан". Действующая основа средства составляет сульфатиазол. Он угнетает рост и размножение болезнетворных микроорганизмов. Вспомогательным веществом являются ионы серебра. Они усиливают лечебный эффект сульфатизола, а также способствуют торможению роста бактериальной флоры. Гидрофильная основа средства обладает противоболевым эффектом, увлажняет рану и ускоряет процесс ее регенерации. Концентрация основы крема не обладает токсическим воздействием. Лечение сформировавшихся пролежней кремом "Аргосульфан" можно осуществлять открытым методом или же использовать параллельно с Препарат следует наносить на всю поверхность продезинфицированной раны толщиной 2-3 мм два или три раза в день. Курс лечения составляет 2 месяца. Средство применяется ежедневно. Аналогичным действием обладают такие противопролежневые средства, как "Сульфаргин" и "Дермазин".
- В состав средства входит коллагеназ хлорамфеникол и сопутствующие ферменты. Энзиматическое средство обеспечивает очищение пролежней, препятствует распаду пораженных некрозом тканей, лишает бактерии питательной среды, оказывает антибактериальное действие. Наносится крем на продезинфицированную кожу, Препарат обеспечивает быстрое заживление поврежденных тканей.
- В". Основу препарата составляет левомицитин, обладающий противомикробным действием. Также в средство включен сульфадиметоксин, способствующий заживлению ран, метилурацил и анестетик местного действия тримекаин. Мазь обладает быстрым терапевтическим эффектом. Она способствует очищению пролежня от гноя и экссудата, а также заживлению пораженной поверхности. Применяется ежедневно. Наносится на продезинфицированную поверхность и покрывается бинтом. Возможно ее введение в полость с гноем посредством шприца.
- Средство "Левомеколь". Помимо метилурацила в состав средство включен хлорамфеникол. Это средство способствует Применяется при наличии пролежней и инфекций, а также на гнойном этапе некротического процесса.
- Метронидазоловый крем. Его основу составляет антибактериальное вещество. Гель применяется с материалом для перевязок и способствует устранению неприятного запаха от ран. При наличии пролежней с обильными выделениями гноя или экссудата применяются повязки на основе пенопласта с метронидазолом. При наличии сухих пролежней используются повязки с гидрогелем.
- Гидрогель "Интрасайт" обеспечивает очищение кожи о некротических тканей, мягко ухаживает за кожным покровом. Гидрогель используется с наружной повязкой, частота смены которой зависит от состояния раны. Средство обеспечивает быстрое очищение пораженной ткани, так как под его воздействием происходит вытягивание экссудата и гноя. "Интрасайт" является чистым аморфным гелем, в состав которого включена вода, пропиленгликоль и модифицированный полимер карбоксиметицеллюлозы.

Средства от пролежней на пятке
Противопролежневые средства для пяток представлены широким рядом.Среди них особой популярностью пользуется изделие "Комфил". Оно снабжено специальными «ушками» для фиксации на ноге. Подушечка обладает круглой эргономичной формой, повторяющей контуры пятки. Применяется для заживления чистых ран на поверхности пятки без симптомов инфицирования некроза.
Средство служит великолепной защитой воспаленной ткани, а также профилактикой от вторичного инфицирования. В зависимости от объема поражения рекомендовано употребление 2-5 повязок Время экспозиции составляет 2-5 суток.
Если рана содержит некроз экссудат или гной, то применяется противопролежневые средства для пяток,способствующие очищению раны и купированию воспалительного процесса. Среди них следует отметить "Протеокс-ТМ". Изделие способствует быстрому заживлению пораженной кожи.
Преимущества повязки "Комфил Плюс" с накладным кругом
Повязка "Комфил Плюс" является усовершенствованной моделью. Преимущество изделия заключено в наличии специальных подкладных колец. Они расположены с внешней и внутренней стороны изделия, извлекаются по одному, начиная от центра повязки.
Для выбора нужного размера предусмотрены специальные эластичные "ушки", позволяющие осуществлять надежную фиксацию повязки в области пятки. Средство обеспечивает быстрое заживление раны, ускоряет процесс регенерации тканей, предотвращает проникновение в пролежень вторичной инфекции. Одной перевязки хватает на 2-6 суток. Редкая смена полезна для скорейшего заживления раны, а также обеспечивает пациенту комфорт.
Основные плюсы повязки:
- изделие обладает мягкостью и эластичностью;
- способно снять болевые ощущения;
- окончания нервов и воспаленная ткань надежно защищены абсорбирующим гелем;
- повязка не наносит травм, не причиняет боль при смене, не вызывает аллергии;
- надежная фиксация изделия обеспечивается адгезивным краем без наличия дополнительных повязок.
Перед применением повязки рекомендовано продезинфицировать поверхность пятки. С этой целью может быть использовано такое средство, как "Фурацилин" или "Риванол". Кожа вокруг раны высушивается. Размер повязки должен быть на 2 см больше размера раны. Повязка накладывается на воспаленную кожу и фиксируется на здоровой коже посредством «ушек». Кольца извлекаются до тех пор, пока изделие не перестанет нагружать пятку. По мере впитывания гноя и экссудата повязка меняет свой цвет. Она становится прозрачной. В этом случае требуется ее смена.
Противопролежневые средства (повязки) не применяются при глубоких пролежнях с наличием ран и раневых карманов. Также не используется при инфицировании некроза.

Средства для профилактики пролежней – это специальные матрасы, круги и валики. Также предупредить отмирание мягких тканей помогают рецепты народной медицины и диетотерапия.
Другие современные средства, снижающие риск развития пролежней у лежачих больных – лекарственные препараты. Для устранения некроза тканей используют мази, крема, растворы зеленки, йода или камфорный спирт.
Чтобы не допустить некроза тканей у лежачих больных используют специальные приспособления. К ним относят матрасы, подушки и круги.
Для предупреждения пролежней врачи советуют каждые 2 часа переворачивать пациента с боку на бок, чтобы не допустить сдавливания кожи. Но это физически тяжело для ухаживающего человека. Поэтому с целью профилактики пролежней доктора рекомендуют использовать ортопедические матрасы, не требующие специального наблюдения или регулирования.
Виды противопролежневых систем:
- ячеистые;
- секционные.
Ячеистые приспособления оснащены камерами, напоминающими «пчелиные соты». Эти ячейки заполнены воздухом, которые сдуваются в шахматном порядке каждые 5-10 минут. Благодаря смене опоры улучшается кровообращение и массажируются мягкие ткани. Изделия применяют при наличии пролежней 1 или 2 степени. Ячеистые матрасы предназначены для больных с массой тела не больше 120 килограммов. Эта разновидность подойдет для пациентов с недержанием. Так как материал изделия не впитывает влагу и легко моется.

Секционные матрасы назначаются для профилактики пролежней 3,4 степени у пациентов весом 100-160 кг. Приспособления состоят из баллонов, расположенных поперечно. Полотно изделия сделано из трубчатых подушек, периодически наполняющихся воздухом.
Балонный матрас изготавливается из антиаллергенного, нетоксичного, прочного нейлонового материала, не впитывающего запахи. Благодаря смене давления в секциях разминаются мягкие ткани и стимулируется циркуляция крови.
Ортопедические валики предупреждают некротические изменения в тканях посредством уменьшения давления на кожу, снижения интенсивности трения покровов о твердую поверхность. Подушки, применяемые для ухода за лежачими больными, активируют кровоток и оказывают массажное воздействие на пораженную область. Также лечебные изделия снимают боль, расслабляют мышцы и позвоночник.
Противопролежневые подушки имеют гладкую или рельефную поверхность. По форме изделия бывают прямоугольными, квадратными, валикообразными и в виде конуса.
Медицинские приспособления, предупреждающие некроз мягких тканей, различают по виду наполнителя:
- пеновые;
- гелевые;
- воздушные;
- поролоновые.
Пеновые валики создают крепкую опору, правильно распределяя нагрузку тела, находящегося в сидячем положении. Преимущества изделий – проста в использовании, небольшая стоимость, легкость, сохранение позы больного. К недостаткам относят быстрое изнашивание, плохую поддержку осанки, низкую степень защиты тканей от сдавливания.
Пенные материалы, из которых изготавливают противопролежневые подушки:
- Поролон – снижает давление и смягчает твердые поверхности.
- Латекс – натуральный эластичный материал, пропускающий воздух.
- Пенополиуретан – упругий материал, повторяющий и «запоминающий» форму тела пациента.

Гелевые подушки уменьшают давление на мягкие ткани. Эти медицинские изделия отличаются устойчивостью, поэтому их применяют для поддержания позы и осанки.
Недостаток гелевого наполнителя – большая масса. Но силиконовый гель быстро охлаждает тело, предупреждает повышенное потоотделение.
Подушки с воздушными секциями используют для равномерного распределения давления. Изделия делят на статичные и приспособления с эффектом перетекания воздуха. Конструкция последних – это множество ячеек, связанных между собой, обменивающихся воздухом. У статичных валиков воздушный слой находится внутри, что снижает давление и создает комфортное положение для больного.
Круг для профилактики пролежней
Подкладной круг – резиновое надувное кольцо с вентилем для наполнения воздухом. Средства для профилактики пролежней представлены в трех размерах:
- Диаметр 30 сантиметров. Маленький круг применяется для предотвращения образования пролежней в области пяток, головы, голеностопа, локтей.
- Диаметр 40 сантиметров. Универсальное изделие чаще подкладывают под крестец, бедра или плечи.
- Диаметр от 50 сантиметров. Используется для профилактики некроза тканей у полных пациентов.
Применение резинового круга – больного переворачивают на бок. Изделие помещают под простыни таким образом, чтобы кожа, подвергающаяся давлению, находилась над отверстием.
Обработка пролежней проводится растворами камфорного, этилового, салицилового спирта, марганцовки. Также применяется зеленка, йод, перекись водорода, Фурацилин и Хлоргексидин.
Когда в клетках тканей происходят некротические процессы и нарушается целостность кожных покровов – используют мази, крема и лечебные салфетки.

Раствор для профилактики пролежней
Марганцовку, зеленку, йод при пролежнях современная медицина не использует. Врачи настаивают на том, что эти растворы раздражают, пересушивают кожу и усугубляют процесс ее отмирания.
В больничных условиях пролежни обрабатывают Хлоргексидином, оказывающим обеззараживающее, противогрибковое и противовирусное действие. Для уничтожения патогенной микрофлоры используют Фурацилин. Для мягкой очистки раны применяют перекись водорода (3%), чтобы ускорить регенерационные процессы – физраствор.
Лечебными растворами протирают пораженные ткани 2-3 раза в сутки. После нанесения обеззараживающих средств кожу проветривают и немного подсушивают. С этой целью рекомендуется применение кварцевых ламп.
Мазь для профилактики пролежней
Чтобы предупредить некротизацию тканей и вылечить уже имеющиеся раны применяют на основе левомицетина и метилурацила. Препарат оказывает противовоспалительное, антисептическое, репаративное, регенерационное действие. Благодаря полиэтиленокидной основе средство повышает эффективность других лекарств и впитывает гнойное содержимое ран.
Левомеколь используют двумя способами:
- Пропитывают мазью марлевую салфетку и прикладывают ее к ране.
- Вводят средство в полость шприцом через дренажную трубку.
Перевязки с применением Левомеколя производят ежедневно. Курс терапии – 4 дня.
Для профилактики пролежней часто используют мазь Степланин на основе диэтилбензимидазолия трийодида. Лекарство обладает антисептическим действием, защищает рано от проникновения инфекции. Также мазь оказывает мощный заживляющий эффект.
Степланин наносят на пораженную кожу слоем в 1 мм. Сверху накладывают марлевую повязку, которую меняют дважды в сутки.
Крема для профилактики пролежней
Аргосульфан
Для профилактики и терапии некроза тканей часто используют Аргосульфан. Крем оказывает антибактериальный, ранозаживляющий, обезболивающий эффекты. Главный компонент средства – сульфат серебра (20 мг в 1 г крема).
Препарат наносят на пролежни слоями 2-3 см до 3 раз в день. Допустимая доза в сутки – 25 мг. Длительность лечения – до 2 месяцев.
Актовегин
Для профилактики пролежней также применяют Актовегин на основе компонентов крови телят (депротеинизированный гемодериват). Средство активизирует и ускоряет процесс регенерации тканей.
С целью профилактики пролежней Актовегин втирают в области повышенного риска до 2 раз в день. Крем можно применять 12 дней.
Камфорный спирт для профилактики пролежней
Камфара активизирует трофику тканей, повышает регенерацию, ликвидирует патогенную микрофлору, стимулирует кровообращение, снимает боль и воспаление.
При пролежнях камфорный спирт разбавляют с водой в соотношении 1:1. Полученный раствор втирают в пораженную кожу или делают на его основе компрессы. Для этого марлю смачивают в теплом растворе, прикладывают к пролежню, и все фиксируют хлопоковой тканью.
Компресс держат 2 часа. Процедуру проводят 2-3 раза в сутки. Курс лечения – 10 дней
В профилактических и лечебных целях при повышенном риске некроза мягких тканей используют гигиенические и лечебные салфетки. Первые имеют нетканую основу, они подходят для протирания раны с целью ее дезинфекции.
Лечебные изделия прикладывают к пролежню после его туалета. Салфетки пропитаны ранозаживляющими, антибактериальными веществами и ферментами. Лечебные салфетки накладывают на поверженную кожу на продолжительное время.
Супрасорб
Гидрогелевые салфетки увлажняют рану, впитывают в себя экссудат, снимают налет, охлаждают и обеззараживают кожные покровы. Применение: на чистую кожу наносят гель со шприца, содержащегося в упаковке. Сверху накладывают повязку, которую оставляют примерено на 3 дня.
Медисорб А
Альгинатные салфетки используют для профилактики и лечения мокнущих ран с целью впитывания гнойных и кровянистый выделений. Применение: повязку достают из упаковки, прикладывают к пролежню, фиксируют вторичной салфеткой. Замену изделия проводят до 2 раз в день.
ВоскоПран
Используются для лечения заживающих ран, ускорения регенерации, предупреждения и распространения инфекции, очищения язвы от экссудата и омертвивших тканей. Применение: после вскрытия повязку прикладывают к коже так, чтобы ее края на 0.5 см выступали за поверхность пролежня. Защитный слой снимают через 2 минуты после наложения. Салфетку оставляют на ране пока она не заживет.

При тяжелом и обширном поражении мягких тканей в народной медицине применяют масло облепихи, мед и алоэ . Листья столетника измельчают и смешивают с другими ингредиентами (100 г). Все помещают в стеклянную тару и ставят в холодильник на 3 дня. Применение лекарства: мазь наносят на марлевую ткань и прикладывают к пораженным местам, обработанным Фурацилином. Салфетки накладывают дважды в день на 2 часа.
Для скорейшей регенерации кожи в народной медицине применяют отвар донника и ромашки . Сухие травы заливают водой (1 л), ставят на водяную баню на 10 минут. Отвар фильтруют и промывают им раны.

Для дезинфекции пораженной кожи используют кору дуба . Сухое сырье (200 г) заливают водой (2 л), ставят на огонь на 120 минут. Остывший отвар процеживают и делают из него примочки. В день к некротической области прикладывают 3 компресса. Курс терапии – 2 недели.
Для обработки язв используют мазь из сахара, елея и пчелиного воска . Компоненты помещают в эмалированную емкость, которую подогревают для растворения содержимого. Готовый крем перекладывают в емкость из темного стекла и помещают на хранение в холодильник. Мазью смазывают пролежни до 3 раз в сутки.
Лечебное питание больных для профилактики пролежней
Врачи рекомендуют сочетать лекарственные средства для профилактики пролежней с диетотерапией. Так, в рационе пациентов, проводящих много времени в однообразном положении, должна преобладать белковая пища. Поэтому в день больным рекомендуется употреблять 120 граммов растительных (бобовые, орехи) или животных продуктов (творог, нежирное мясо, рыба).
Для профилактики пролежней необходимо ежедневно кушать продукты, содержащие витамины, в частности аскорбиновую кислоту. Она активизирует иммунитет, что предупреждает развитие инфекционных осложнений.
- болгарский перец;
- киви;
- цитрусовые;
- брюссельская капуста
- черная смородина;
- шиповник;
- облепиха.
Питание лежачих пациентов должно быть дробным. При этом врачи советуют исключить из рациона жирные, пряные блюда, полуфабрикаты и копчености.





